Inhoudsopgave
1. Adressen en telefoonnummers
2. Inleiding 3. De prostaat 3.1 Inleiding
3.2 Prostaatkanker
4. Onderzoeken 4.1 Inleiding
4.2 Standaard onderzoeken
4.2.1 Bloedonderzoek/PSA
4.2.2 Het rectaal toucher
4.2.3 MRI-scan 4.2.4 Echografie van de prostaat 4.2.5 Het wegnemen van weefsel (biopten) 4.3 Aanvullend onderzoek
4.3.1 PSMA PET/CT- scan
4.3.2 Botscan 5. Begeleiding en ondersteuning 5.1 Inleiding
5.2 Oncologisch verpleegkundige
5.3 Lastmeter
5.4 Lotgenotencontact
6. Behandeling 6.1 Inleiding
6.2 Stadium van de ziekte
6.2.1 Gleason score 6.3 Waakzaam afwachten
6.4 Genezende behandeling
6.5 Niet-genezende behandeling
6.6 Second opinion
7. Radicale prostatectomie *7.1 Inleiding
7.2 Operatiemethode
7.2.1 De Da Vince operatierobot
7.2.2 Voordelen van deze operatiemethode 7.3 Voorbereiding op de operatie
7.3.1 Het Opnameplein
7.3.2 Bekkenfysiotherapie 7.4 Opname
7.5 De operatie
7.6 Na de operatie
7.6.1 Wonddrain en infuus 7.6.2 Katheter
7.6.3 Lymfeoedeem
7.6.4 Naar huis
7.7 Complicaties/risico’s
7.7.1 Incontinentie 7.7.2 Erectiestoornissen 7.8 Nazorg thuis
7.8.1 Thuiszorg
7.8.2 Leefregels na de operatie 7.9 Controleafspraken
7.9.1 Eerste controleafspraak
7.9.2 Tweede controleafspraak
7.9.3 Derde controleafspraak
7.9.4 Vervolgafspraken 7.10 Bekkenfysiotherapie na een radicale prostatectomie
7.10.1 Tips en adviezen bij het plassen 8. Radiotherapie (bestraling) * 8.1 Inleiding
8.2 Radiotherapiegroep in Arnhem
8.3 Wat is radiotherapie
8.4 Brachytherapie
8.5 Radiotherapie en hormonale behandeling
8.6 De gang van zaken in het ARTI
8.6.1 De voorbereiding
8.6.2 Het eerste bezoek
8.6.3 Aanbrengen van markering
8.6.4 Aanvullend onderzoek bij brachytherapie 8.7 Bijwerkingen
8.7.1 Vermoeidheid
8.7.2 Problemen bij plassen/ontlasten
8.7.3 Erectiestoornissen 8.8 Controle
8.9 Vervoerskostenregeling
8.10 Vragen
8.11 Meer informatie
9. Hormoontherapie * 9.1 Inleiding
9.2 Hormoonbehandeling
9.2.1 Operatie (castratie)
9.2.2 Met medicijnen
9.2.3 Blokkeren van de prostaat(kanker)cel 9.3 Mogelijke bijwerkingen
9.4 Meer informatie
10. Chemotherapie * 11. Wetenschappelijk onderzoek 11.1 Inleiding
11.2 Meedoen
12. Intimiteit en seksualiteit 12.1 Inleiding
12.2 Seksuele stoornissen
12.3 Seksuoloog
12.4 Meer informatie
13. Controle na de behandeling 13.1 Inleiding
13.2 Controle
13.3 Begeleiding
14. Nazorg 14.1 Inleiding
14.2 Thuiszorg
14.3 Revalidatie
15. Erfelijkheid 16. Adressen, telefoonnummers en websites voor informatie 17. Vragen/aantekeningen NB: De hoofdstukken waar een * achter staat, zijn nog niet in de Patiënteninformatiewijzer opgenomen. Op het moment dat duidelijk is welke informatie voor u van toepassing is, voegt de zorgverlener desbetreffend(e) hoofdstuk(ken) toe.
Colofon
Deze Patiënteninformatiewijzer is een uitgave van het Slingeland Ziekenhuis te Doetinchem. De afbeeldingen van de prostaat in deze Patiënteninformatiewijzer zijn afkomstig uit het Prostaatboek (2020, MacChain).1. Adressen en telefoonnummers
Slingeland Ziekenhuis
Kruisbergseweg 25
7009 BL Doetinchem
Telefoon: (0314) 32 99 11
Websites:
Polikliniek Urologie
Telefoonnummer secretariaat: (0314) 32 95 72. Bereikbaar van maandag tot en met vrijdag van 08.30 tot 16.30 uur.
Urologen
- dhr. drs. A.D.H. Geboers
- mevr. drs. E.E.G. Remijn
- dhr. drs. E.W.J. Taubert
- mevr. I.A.L. van den Dungen
Verpleegkundig specialist Urologie
Oncologieverpleegkundigen
- mevr. C. Gerritsen
- mevr. F. van Bergenhenegouwen
- mevr. D. Luiten
Dagbehandeling Oncologie bij chemotherapie
Afspraken voor chemotherapie worden gemaakt door het Centraal Planbureau. Zij nemen contact met u op om de afspraak voor de chemotherapie in te plannen. Indien u een afspraak wilt wijzigen, kunt u zelf contact opnemen met het Centraal Planbureau. Zij zijn op werkdagen tussen 08.30 en 16.30 uur bereikbaar op telefoonnummer: (0314) 32 94 45.
Voor niet spoedeisende vragen over uw behandeling, kunt u gebruik maken van het telefonisch spreekuur. U kunt hiervoor van maandag tot en met vrijdag tussen 08.30 uur en 09.00 uur bellen. Het telefoonnummer is (0314) 32 97 34. Een verpleegkundige staat u dan te woord.
Voor dringende vragen en/of problemen die specifiek met de chemotherapie te maken hebben, is de dagbehandeling Oncologie bereikbaar van maandag tot en met vrijdag van 08.00 tot 16.30 uur op telefoonnummer (0314) 32 97 46. Buiten deze tijden en in het weekend wordt u doorverbonden met verpleegafdeling B1.
Huisartsenpost
Bereikbaar van maandag tot en met vrijdag van 17.00 tot 08.00 uur, tijdens weekenden en feestdagen op telefoonnummer (085) 485 3444.
Radiotherapiegroep Arnhem (RTG)
Wagnerlaan 47
6815 AD Arnhem
Telefoon: 088 - 77 90 000
Website:
www.radiotherapiegroep.nl Bereikbaar van maandag tot en met vrijdag van 08.00 tot 18.00 uur.
2. Inleiding
De arts heeft u verteld dat u prostaatkanker heeft. Goede informatie is belangrijk om uw ziekte te kunnen begrijpen en ermee te leren omgaan. Met deze Patiënteninformatiewijzer willen wij u aanvullende informatie geven over prostaatkanker en uw behandeling. Het is goed om actief betrokken te zijn bij uw behandeling. U beslist immers zelf, in overleg met de arts, voor welke behandeling u kiest. Wij raden u aan uw naasten en/of familieleden de Patiënteninformatiewijzer ook te laten lezen, zodat zij goed op de hoogte zijn van uw aandoening. Ook adviseren wij u om altijd een naaste mee te nemen naar uw afspraak in het ziekenhuis.
De Patiënteninformatiewijzer is uw persoonlijke eigendom. U kunt hierin aantekeningen maken naar aanleiding van de gesprekken die u met zorgverleners heeft gevoerd. Ook is er ruimte voor het noteren van uw vragen, zodat u deze niet vergeet te stellen.
U kunt in deze Patiënteninformatiewijzer de onderwerpen vinden die de zorgverleners met u bespreken tijdens de bezoeken aan de polikliniek of op de verpleegafdeling.
3. De prostaat
3.1 Inleiding
De prostaat is een klier die onder de blaas om de plasbuis zit. De prostaat bestaat uit klierbuisjes die worden omgeven door spierweefsel en bindweefsel. De klierbuisjes maken het prostaatvocht. Bij een zaadlozing komen de zaadcellen met dit prostaatvocht via de plasbuis naar buiten.
Het aanmaken van prostaatvocht en de groei van de prostaat wordt geregeld door het mannelijk geslachtshormoon testosteron. Voor het grootste gedeelte wordt testosteron in de zaadballen gemaakt en voor een klein deel in de bijnieren.
Bij de meeste mannen wordt de prostaat na het dertigste jaar langzaam groter. Waarschijnlijk komt dit door de langdurige inwerking van testosteron op het prostaatweefsel. Een vergrote prostaat kan de plasbuis dichtdrukken en leiden tot plasklachten, zoals een minder krachtige straal bij het plassen, niet goed kunnen uitplassen en/of ’s nachts moeten plassen. Meestal is er dan sprake van een goedaardige vergroting van de prostaat.
Bij een kwaadaardige afwijking spreken we van prostaatkanker. Prostaatkanker geeft in een vroeg stadium vaak nog geen plasklachten, omdat het meestal in de buitenrand van de prostaat ontstaat.
3.2 Prostaatkanker
Prostaatkanker ontwikkelt zich in de cellen van de klierbuisjes van de prostaat. Bij prostaatkanker verandert het prostaatweefsel. Deze verandering is soms door een arts te voelen als een vergroting of een verharding van de prostaat.
In Nederland wordt per jaar bij ongeveer 11.000 mannen prostaatkanker vastgesteld. Ongeveer 75% van hen is 65 jaar of ouder. Prostaatkanker is dus vooral een ziekte die voorkomt bij oudere mannen, hoewel het ook steeds vaker op jongere leeftijd (vanaf ongeveer 40 tot 45 jaar) wordt vastgesteld.
In werkelijkheid komt prostaatkanker nog veel vaker voor, vooral bij zeer oude mannen. Maar omdat prostaatkanker vaak langzaam groeit, krijgt het merendeel geen klachten. Meestal wordt de ziekte bij hen niet ontdekt. Soms komt de ziekte bij toeval aan het licht, bijvoorbeeld tijdens een medische keuring.
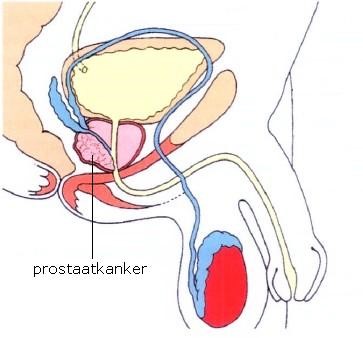 Afbeelding: kanker in de prostaat
Afbeelding: kanker in de prostaat4. Onderzoeken
4.1 Inleiding
Als het vermoeden bestaat dat er sprake is van prostaatkanker, krijgt u verschillende onderzoeken. De onderzoeken worden hieronder in het kort beschreven. De uroloog en/of verpleegkundige geven hierover uitgebreide informatie. Ook zijn folders beschikbaar van alle onderzoeken. Als u gebruikmaakt van Mijn Slingeland, dan vindt u alle informatie daar ook terug.
4.2 Standaard onderzoeken
Om te onderzoeken of er sprake is van prostaatkanker, vinden in ieder geval de volgende onderzoeken plaats:
4.2.1 Bloedonderzoek/PSA
Prostaat specifiek antigeen (PSA) is een eiwit dat alleen door de prostaat wordt gemaakt. Een verhoogd PSA kán een aanwijzing zijn voor prostaatkanker en is aanleiding voor verder onderzoek.
4.2.2 Het rectaal toucher
De uroloog voelt via de anus of er afwijkingen aan de prostaat te voelen zijn. Eventuele afwijkingen aan de buitenkant van de prostaat zijn op deze manier te voelen. Ook kan de uroloog een inschatting maken van de grootte van de prostaat.
4.2.3 MRI-scan
Een MRI-scan (Magnetic Resonance Imaging) maakt gebruik van een sterk magneetveld in combinatie met radiogolven. Door een computer worden plaatjes van dwars- en lengtedoorsneden van het lichaam gemaakt. Hierdoor worden de plaats en de uitbreiding van een tumor in de prostaat zichtbaar en kunnen de lymfeklieren worden beoordeeld. Tijdens het onderzoek ligt u in een soort tunnel. Het MRI-apparaat maakt veel lawaai tijdens het maken van de opnamen. U staat voortdurend via een intercom in contact met de laborant. Omdat het MRI-apparaat met een sterk magnetisch veld werkt kan het alleen worden gebruikt als er geen metalen voorwerpen in het lichaam zitten, zoals een pacemaker, een metalen prothese of metaalsplinters in de ogen.
Raadpleeg voor meer informatie de folder ‘MRI-onderzoek’.
4.2.4 Echografie van de prostaat
Echografie is een onderzoek waarbij de prostaat door middel van geluidsgolven in beeld wordt gebracht. Dit gebeurt inwendig. Een dunne echosonde wordt via de anus in de endeldarm gebracht. Eventuele afwijkingen zijn meestal zichtbaar op de monitor. Soms zijn afwijkingen niet te zien tijdens de echografie maar wel aan te tonen door middel van een biopsie (zie paragraaf 4.2.5). Ook kan de grootte van de prostaat worden gemeten tijdens een echografie.
4.2.5 Het wegnemen van weefsel (biopten)
Om te beoordelen of er sprake is van een kwaadaardige vergroting van de prostaat, worden (afhankelijk van de grootte van de prostaat) 8 tot 12 stukjes weefsel weggehaald. Dit gebeurt door eerst met een inwendige echografie de prostaat in beeld te brengen. Vervolgens haalt de uroloog met een naald de stukjes weefsel weg. Dit gebeurt via de anus/endeldarm. Het weefsel wordt onderzocht op kwaadaardigheid. De uitslag is meestal na een week (5 werkdagen) bekend. De manier waarop de kwaadaardigheid wordt bepaald, wordt uitgelegd in paragraaf 6.2.
4.3 Aanvullend onderzoek
Als uit de onderzoeken blijkt dat er inderdaad sprake is van prostaatkanker, is meestal aanvullend onderzoek nodig om na te gaan hoever de tumor zich heeft uitgebreid en of er uitzaaiingen zijn buiten de prostaat. Dit is van belang om te beoordelen welke vervolgbehandelingen in aanmerking komen. Niet alle onderstaande onderzoeken worden bij iedereen uitgevoerd. Dit is onder andere afhankelijk van de uitkomsten van de standaard onderzoeken.
4.3.1 PSMA PET/CT-scan
Een PET/CT-scan is een nucleair onderzoek waarbij veranderingen in de stofwisseling van cellen in beeld worden gebracht. Dit gebeurt met behulp van een kleine hoeveelheid radioactieve vloeistof en een speciale camera. Deze stof zendt gedurende korte tijd straling uit. U merkt daar niets van. Een CT-scan maakt met behulp van röntgenstraling dwarsdoorsneden van het lichaamsdeel dat onderzocht wordt. Door de combinatie van de PET-scan en de CT-scan wordt zowel de stofwisseling als de bouw van het lichaamsdeel in beeld gebracht. Deze scan wordt gedaan bij patiënten met prostaatkanker die nog niet geopereerd of bestraald zijn, om vooraf te bepalen of er uitzaaiingen zijn. De PSMA PET/CT-scan wordt gemaakt in het SKB in Winterswijk.
De PSMA PET/CT-scan is een relatief nieuwe techniek waarmee uitzaaiingen of terugkeer van de prostaattumor al vroeg zichtbaar zijn, zelfs als de PSA-waarde in het bloed nog laag is. Hierdoor kunnen we nog beter bepalen welke behandeling het best past bij uw situatie.
4.3.2 Botscan
Met een botscan (skeletscintigrafie) kunnen eventuele uitzaaiingen in de botten worden aangetoond. Van tevoren wordt een licht radioactieve vloeistof toegediend via een infuus. De vloeistof krijgt enige tijd om zich te verdelen door het lichaam en hecht zich als het ware aan de afwijkingen in het bot. Vervolgens wordt een scan gemaakt waarbij het hele skelet wordt afgebeeld. Zo nodig worden aanvullende röntgenfoto’s gemaakt van verdachte afwijkingen op de botscan.
5. Begeleiding en ondersteuning
5.1 Inleiding
Als u te horen krijgt dat u kanker heeft, zult u tijd nodig hebben om dit te verwerken. Dat is heel normaal. Kanker heeft vaak een grote invloed op uw leven. Niet alleen voor uzelf verandert er veel, maar ook voor uw naaste omgeving. Mogelijk krijgt u door een behandeling lichamelijke klachten; uw conditie neemt af en u moet inleveren aan activiteiten en bezigheden. Dit kan tijdelijk zijn (bijvoorbeeld in de herstelperiode na een operatie), maar ook van blijvende aard. Dit is afhankelijk van het stadium van uw ziekte. Dit moet u leren accepteren en dat is niet voor iedereen even gemakkelijk. Soms lukt dit prima met hulp van uw partner, familieleden en kennissen. Het is echter ook mogelijk hier begeleiding in te krijgen.
5.2 Oncologisch verpleegkundige
Tijdens het gehele traject van onderzoek, behandeling en nazorg heeft u regelmatig contact met de oncologisch verpleegkundige. Zij is voor u het vaste aanspreekpunt waar u in eerste instantie met al uw vragen terechtkunt. Zij is te bereiken via de polikliniek Urologie (zie hoofdstuk 1).
5.3 Lastmeter
Om te weten hoe het met u gaat, maken we gebruik van de zogenaamde ‘lastmeter’. Dit is een meetinstrument om te achterhalen hoe het met u gaat op lichamelijk, emotioneel, psychosociaal en spiritueel gebied. De oncologieverpleegkundige legt u uit hoe de lastmeter werkt en zal deze digitaal naar u versturen. U kunt de lastmeter vinden bij de vragenlijsten in Mijn Slingeland. De lastmeter kunt u digitaal invullen en terugsturen. Als de oncologieverpleegkundige nog vragen heeft over uw ingevulde lastmeter, dan wordt u daarover gebeld.
Indien nodig en gewenst kunnen andere zorgverleners betrokken worden bij uw behandeling. Op de website van
Oncologie Zorgnetwerk Achterhoek leest u meer over deze zorgverleners. Ook kan het zijn dat de oncologisch verpleegkundige u verwijst naar een zorgverlener of organisatie buiten het ziekenhuis.
5.4 Lotgenotencontact
Als u behoefte heeft aan contact met lotgenoten (ervaringsdeskundigen), kunt u contact opnemen met de ProstaatKankerStichting.nl. Deze patiëntenorganisatie biedt lotgenotencontact, voorlichting en belangenbehartiging voor prostaatkankerpatiënten en hun naasten.
Website:
www.prostaatkankerstichting.nlTelefoonnummer (hulplijn): 0800 - 999 22 22 (gratis)
E-mail:
lotgenoot@prostaatkankerstichting.nl6. Behandeling
6.1 Inleiding
Als alle uitslagen van de onderzoeken bekend zijn, worden de bevindingen besproken in het regionale multidisciplinair overleg (RMDO). Hierbij zijn de volgende personen aanwezig: urologen van het Slingeland Ziekenhuis, Ziekenhuis Rijnstate en Ziekenhuis Gelderse Vallei, specialisten uit academische ziekenhuizen, de bestralingsarts, oncoloog, radioloog en patholoog. Uit dit overleg komt uw behandeladvies.
De uroloog bespreekt daarna met u de mogelijkheden van behandeling van prostaatkanker. De behandelmogelijkheden zijn afhankelijk van het stadium van de ziekte (hoe uitgebreid is de tumor, de mate van kwaadaardigheid en of er wel of geen uitzaaiingen zijn), uw leeftijd, uw algehele conditie en natuurlijk uw eigen wensen.
De behandeling kan gericht zijn op genezing van prostaatkanker maar in sommige gevallen is genezing niet mogelijk en richt de behandeling zich op het afremmen van de ziekte. Het is ook mogelijk dat er in eerste instantie niets wordt gedaan, maar wordt afgewacht. Vaak zijn meerdere behandelopties mogelijk. Deze hebben allen hun eigen voor- en nadelen.
In dit hoofdstuk zijn de verschillende mogelijkheden in het kort beschreven.
6.2 Stadium van de ziekte
De uitgebreidheid van de tumor is van belang om te kunnen beoordelen welke behandeling de voorkeur heeft. De tumor is in verschillende gradaties onder te verdelen. De onderstaande TND-classificatie wordt internationaal gebruikt en is afkomstig van de World Health Organisation (WHO).
De classificering bestaat altijd uit een combinatie van T, N en M, bijvoorbeeld T2a-N1-M0.
T - Primaire Tumor (de oorsprong van de tumor) | Tx | Primaire tumor kan niet worden vastgesteld. |
| T0 | Geen bewijs van primaire tumor. |
| T1 | Klinisch onduidelijke tumor. Niet palpabel (voelbaar) of zichtbaar met beeldvorming: |
| 1a | tumor bij toeval gevonden na een prostaatoperatie in 5% of minder van het weefsel |
| 1b | idem maar in meer dan 5% van het weefsel |
| 1c | tumor vastgesteld via naaldbiopt (b.v. wegens verhoogd PSA) |
| T2 | Tumor beperkt tot de prostaat: |
| 2a | tumor beslaat de helft van een lob of minder |
| 2b | tumor beslaat meer dan de helft van een lob, maar niet beide lobben |
| 2c | tumor beslaat beide lobben |
| T3 | Tumor strekt zich uit buiten de prostaat: |
| 3a | extracapsulaire uitbreiding (buiten het prostaatkapsel), unilateraal of bilateraal (aan één zijde of aan beide zijden), inclusief ‘microscopische ingroei in de blaashals’ |
| 3b | ingroei in de zaadblaasje(s) |
| T4 | Tumor zit vast of groeit door in nabijgelegen structuren anders dan de zaadblaasjes: externe sfincter (sluitspier), rectum, levatorspieren en/of bekkenwand. |
N - Regionale lymfeklieren | Nx | Regionale lymfeklieren kunnen niet onderzocht worden |
| N0 | Geen metastasen (uitzaaiingen) in regionale lymfeklieren |
| N1 | Metastasen (uitzaaiingen) in regionale lymfeklieren |
M - Metastasen (uitzaaiingen) op afstand | M0 | Geen metastasen (uitzaaiingen) op afstand |
| M1 | Metastasen (uitzaaiingen) op afstand: |
| 1a | niet-regionale lymfeklieren |
| 1b | bot(ten) |
| 1c | andere plaats(en) |
6.2.1. Gleason score
Als aanvulling op de stadiumindeling, wordt de mate van kwaadaardigheid van de tumor bepaald. Dit gebeurt door de genomen biopten (zie ook paragraaf 4.2.5) te meten met behulp van de Gleason score. Een prostaattumor bestaat meestal uit gebieden met een wisselende mate van kwaadaardigheid. Aan de vormen die het meest voorkomen in de biopten, worden twee cijfers toegekend op een schaal van 1-5. Deze scores worden bij elkaar opgeteld. De Gleason score heeft dus een waarde tussen 2 (=1+1) en 10 (=5+5). Een hogere score betekent een toenemende kwaadaardigheid. Een score van 6 of minder wordt beschouwd als een relatief goedaardige tumor.
6.3 Waakzaam afwachten
In sommige situaties is het verantwoord om af te wachten (active surveillance). Er wordt dan geen actieve behandeling ingezet, maar u blijft wel onder controle. De kans dat u onnodig actief wordt behandeld is in dit geval groter dan de kans dat u uiteindelijk problemen krijgt of overlijdt ten gevolge van prostaatkanker.
Deze behandeling is mogelijk:
- indien de prostaatkanker maar in een klein percentage van de biopten voorkomt en niet agressief lijkt te zijn;
- als wordt verwacht dat de behandeling u meer klachten dan winst oplevert. Bijvoorbeeld een verminderde lichamelijke conditie of als prostaatkanker op latere leeftijd wordt ontdekt.
Tijdens de controles wordt het verloop van de prostaatkanker gecontroleerd door middel van bloedonderzoek en rectaal toucher. Dit afwachtend beleid wordt uitgevoerd volgens het PRIAS-protocol. Dat is een protocol voor artsen om patiënten met prostaatkanker te volgen. Indien nodig worden de biopten van de prostaat eerder afgenomen voor onderzoek. Als de kanker zich niet verder ontwikkelt, is geen aanvullende behandeling nodig Als de kanker zich verder ontwikkelt, wordt opnieuw beoordeeld welke behandelmogelijkheden er zijn, wat de voor- en nadelen zijn en wat in uw situatie de beste behandeling is.
Mogelijk vraagt de oncologieverpleegkundige of uw gegevens doorgegeven mogen worden voor PRIAS-onderzoek: een onderzoek naar de best mogelijk manier voor dit afwachtende beleid bij prostaatkanker.
6.4 Genezende behandeling
Indien onderzoeken uitwijzen dat de tumor beperkt is tot de prostaat en er geen sprake is van uitzaaiingen, wordt de behandeling gericht op genezing. Ongeveer 70% van de mannen komt voor deze curatieve behandeling in aanmerking. De behandeling kan bestaan uit een operatie (radicale prostatectomie) of radiotherapie (bestraling). In hoofdstuk 7 leest u meer over de operatie en in hoofdstuk 8 over radiotherapie.
6.5 Niet-genezende behandeling
Indien er sprake is van uitgebreide uitzaaiingen buiten de prostaat, is genezing niet meer mogelijk. De behandeling is er dan op gericht om de ziekte af te remmen en eventueel klachten te verlichten. Dit heet ook wel palliatieve behandeling. In veel gevallen kan de tumor hiermee gedurende vele jaren worden onderdrukt. Het is nog steeds zo dat de meeste mannen overlijden mét prostaatkanker en niet áán prostaatkanker. De palliatieve behandeling bestaat aanvankelijk uit hormoontherapie. Daarover leest u meer in hoofdstuk 9.
Tegenwoordig kan er naast de start van de hormoontherapie mogelijk ook extra hormoontherapie en/of chemotherapie gegeven worden. Deze aanvullende behandelingen worden gestart door de oncoloog. De controles worden in dit geval overgenomen door de oncoloog.
Of u voor deze aanvullende behandelingen in aanmerkingen komt, wordt besproken in het Regionaal Multidisciplinair Overleg. Uw uroloog zal dit met u bespreken.
6.6 Second opinion
Een second opinion (een tweede mening) is een medisch oordeel van een andere arts dan uw behandelend arts.
U kunt onzeker zijn of twijfels hebben over uw behandeling. Dan bestaat de mogelijkheid een second opinion bij een andere specialist te vragen. Bespreek met uw eigen specialist dat u een second opinion wilt. Hij/zij kan namelijk met u overleggen bij wie u het beste terechtkunt en uw gegevens overdragen. Het vragen van een second opinion is geen blijk van wantrouwen tegen uw eigen specialist. Het is belangrijk dat u achter de behandeling staat en samen met uw specialist tot een goede keuze komt.
Omdat niet alle verzekeringsmaatschappijen de kosten van een second opinion vergoeden, is het verstandig om vooraf met uw zorgverzekeraar te overleggen.
11. Wetenschappelijk onderzoek
11.1. Inleiding
Voor prostaatkanker bestaan al vele behandelingen. Toch blijft de medische wetenschap onderzoeken of er betere behandelingsmogelijkheden zijn, of doseringen aangepast kunnen worden, of andere combinaties van behandelingen kunnen worden gegeven enzovoort. Het doel is om te komen tot betere behandelingen; betere resultaten met minder bijwerkingen.
Ook in het Slingeland Ziekenhuis nemen wij deel aan wetenschappelijk onderzoek. Mogelijk vraagt de arts u of u wilt meewerken aan een medisch wetenschappelijk onderzoek.
Soms worden alleen (anoniem) gegevens van u genoteerd, terwijl u de reguliere behandeling krijgt. Bij andere onderzoeken (zogenaamde ‘trials’) krijgt u medicijnen volgens een bepaald schema of krijgt u een combinatie van behandelingen. Het komt ook voor dat er gebruik gemaakt wordt van placebo’s (een medicijn zonder werkzame bestanddelen). Wat het onderzoek precies inhoudt, wordt altijd duidelijk met u besproken, zodat u weet waaraan u eventueel gaat deelnemen.
11.2 Meedoen
Deze onderzoeken zijn aan zeer strenge regels gebonden, ter bescherming van de deelnemende patiënten. Wij verwerken al uw gegevens zonder uw naam en andere persoonsgegevens te gebruiken (anoniem).
Belangrijk is dat u weet dat bij wetenschappelijk onderzoek uw gezondheid voorop blijft staan. Uw ziekteproces wordt nauwlettend in de gaten gehouden. Indien uw ziekte daartoe aanleiding geeft, wordt de behandeling aangepast.
Deelname aan een wetenschappelijk onderzoek vindt uiteraard geheel op vrijwillige basis plaats. Voel u niet bezwaard als u niet mee wilt doen. Als u besluit om niet mee te doen aan een onderzoek, wordt u op geen enkele wijze tekort gedaan in uw behandeling.
Als u wel deelneemt aan wetenschappelijk onderzoek en u bedenkt zich, dan kunt u op elk moment van verdere deelname aan het onderzoek afzien.
12. Intimiteit en seksualiteit
12.1 Inleiding
Het hebben van prostaatkanker, maar ook de behandeling hiervan, kan leiden tot problemen op seksueel gebied.
12.2 Seksuele stoornissen
Als de diagnose kanker is gesteld, is seksualiteit vaak niet het eerste waar u aan denkt. Er kunnen bij prostaatkanker verschillende klachten en problemen op seksueel gebied voorkomen. Bijvoorbeeld: minder of geen zin in vrijen, erectiestoornissen, veranderd of verzwakt orgasme, verlies of vermindering van de ochtenderectie, incontinentie tijdens het vrijen, darmklachten tijdens het vrijen of een orgasme zonder zaadlozing.
Ook kan een veranderd zelfbeeld een (negatieve) rol spelen bij het vrijen. Sommige mannen voelen zich ‘minder man’. Soms vindt uw partner het lastig om te vrijen. Hij/zij is misschien bang u pijn te doen.
Bespreek dit gerust met uw uroloog of oncologieverpleegkundige. Zij kunnen u goed adviseren.
12.3 Seksuoloog
U kunt met al uw vragen op seksueel gebied terecht bij de seksuoloog. Geeft u bij uw behandelend arts of oncologieverpleegkundige aan dat u graag een afspraak wilt maken bij de seksuoloog. Hij/zij kan u vervolgens doorverwijzen.
Informatie over de seksuoloog vindt u ook in de folder ‘Seksuoloog’ van het Slingeland Ziekenhuis. Deze folder is verkrijgbaar bij de secretaresse van polikliniek Urologie.
12.4 Meer informatie
Het KWF heeft een folder ‘Kanker en seksualiteit’ uitgebracht. Deze folder is te vinden op
www.kwf.nl.
13. Controle na de behandeling
13.1 Inleiding
Welke behandeling u ook krijgt, u blijft langere tijd onder controle. Dit noemen we ook wel follow up.
13.2 Controle
Tijdens de behandeling heeft u regelmatig (controle)afspraken met de uroloog of met de verpleegkundig specialist. Naarmate het actieve behandeltraject langer geleden is en het goed met u gaat, komen de controlemomenten wat verder uit elkaar te liggen.
Na de bestraling zijn de controles om en om bij de uroloog en de radiotherapeut.
Tijdens het controlebezoek vraagt de uroloog hoe het met u gaat. Het is belangrijk dat u zelf aangeeft of u klachten heeft. Daarnaast wordt het PSA-gehalte in uw bloed gecontroleerd. Daarvoor wordt u gevraagd in de week voorafgaand aan het controlebezoek bloed te laten prikken. Indien er aanleiding toe is, kan er aanvullend een lichamelijk onderzoek of bijvoorbeeld een plastest of röntgenonderzoek worden afgesproken.
In de eerste plaats is de controle bedoeld om uw ziekteproces in de gaten te houden. Als u klachten heeft, kan de uroloog of verpleegkundig specialist daar wellicht iets aan doen. Soms leidt een behandeling tot bijwerkingen op de lange termijn, ook hiervoor blijft u onder controle. Daarnaast geven de controles zicht op het effect van een bepaalde behandeling. Dat leidt tot meer inzicht over de behandeling van prostaatkanker.
13.3 Begeleiding
Het kan zijn dat u pas aan de verwerking toekomt nadat de actieve behandeling van uw prostaatkanker is afgerond. Of dat u juist tegen problemen aanloopt op het moment dat u uw dagelijkse activiteiten op wilt pakken en merkt dat dat niet makkelijk gaat.
Indien u behoefte heeft om er met iemand anders over te praten, kunt u contact opnemen met de oncologieverpleegkundige. Zij zal proberen u op de juiste wijze te begeleiden of verwijzen naar een andere professional of organisatie.
14. Nazorg
14.1 Inleiding
Uw behandeling is achter de rug en langzaamaan wilt u weer uw dagelijkse activiteiten oppakken. De ziekte en behandeling kunnen gevolgen hebben voor uw dagelijks leven, bijvoorbeeld in de omgang met uw partner, kinderen, familie of vrienden. Maar ook bij het vinden of hervatten van werk, huishoudelijk werk en andere activiteiten.
Bekijk goed welke werkzaamheden u aan kunt en in welk tempo. Probeer een balans te vinden in activiteit en rust. Het kan zijn dat extra hulp noodzakelijk is. Misschien kunt u dat in eigen familie- of vriendenkring regelen, maar ook de thuiszorg kan hierin een rol spelen. Als u een baan buitenshuis heeft, kunt u in overleg met uw arts na verloop van tijd uw werk weer hervatten. Hiervoor is geen bepaalde termijn te geven. Ieder mens is anders en uw herstel hangt nauw samen met de intensiteit van uw behandeling.
14.2 Thuiszorg
Thuiszorg kan hulp bieden bij de dagelijkse verzorging, bijvoorbeeld hulp bij douchen. U kunt zelf een thuiszorgorganisatie benaderen. De wijkverpleegkundige van deze organisatie neemt de zorgvraag met u door en stelt samen met u de definitieve zorgvraag vast. Vervolgens start zij de thuiszorg op. Bij uw zorgvraag wordt rekening gehouden met uw persoonlijke omstandigheden.
Als u een gezonde partner of andere huisgenoten heeft, wordt van hem/haar ondersteuning verwacht. Als u hulp bij het huishouden nodig heeft, dan kunt u bij uw gemeente informeren of u voor deze zorg in aanmerking komt.
Indien u juist tegen praktische problemen aanloopt en bijvoorbeeld begeleiding wilt bij het regelen van zaken (bijvoorbeeld het aanpassen van uw woning of aanvragen van hulpmiddelen), dan kan een maatschappelijk werker u misschien helpen (meer informatie staat in de folder ‘
Ondersteunende zorg bij kanker’).
14.3 Revalidatie
Het is goed om te proberen uw vertrouwde activiteiten weer op te pakken als de behandeling is afgerond. De behandeling kan ingrijpende gevolgen hebben voor uw conditie. Het is goed om aan uw conditie te werken. Dit kan alleen of begeleid. Wilt u dit onder begeleiding doen? Dan adviseren wij een oncologische fysiotherapeut. Deze zijn onder andere te vinden via
www.oncologiezorgnetwerkachterhoek.nl.
15. Erfelijkheid
Bij ongeveer 5 tot 10% van alle mannen met prostaatkanker speelt erfelijke aanleg een belangrijke rol bij het ontstaan van de ziekte. Van een erfelijke vorm van prostaatkanker kan sprake zijn als bij twee of meer direct verwante familieleden (broers, vader, neven, ooms, grootvader) prostaatkanker is vastgesteld, zeker wanneer de ziekte tot uiting is gekomen op een leeftijd van 55 jaar of jonger. Stamboomonderzoek maakt dan duidelijk wie precies een verhoogd risico heeft, en wat men in dat geval het beste kan doen. Wanneer u vragen heeft over de mogelijke rol van erfelijkheid bij het ontstaan van uw ziekte, kunt u dit het beste bespreken met uw behandelend uroloog.
Informatie over erfelijke prostaatkanker vindt u ook op de website van het KWF:
www.kwf.nl.
16. Adressen, telefoonnummers en websites voor informatie
KWF Kankerbestrijding
- Gratis hulp- en informatielijn voor persoonlijke gesprekken: 0800 - 0226622
- Website: www.kwf.nl
Leven met kanker
- Voorheen: de Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK)
- Telefoon: (088) 002 97 77.
- E-mail: secretariaat@nfk.nl
- Website: www.nfk.nl
Prostaatkanker Stichting
www.allesoverurologie.nl- Website van de Nederlandse Vereniging voor Urologie. Op deze website staan onder andere filmpjes van de diverse behandelmogelijkheden.
www.kanker.nl- Een initiatief van KWF Kankerbestrijding, patiëntenbeweging Leven met kanker en IKNL (kenniscentrum voor zorgverleners in de oncologie). Op deze website vindt u betrouwbare informatie, ervaringskennis en het ondersteunings-aanbod rond kanker op één plek.
www.oncologiezorgnetwerkachterhoek.nl - Website van diverse oncologienetwerken in de Achterhoek. Op deze website is inzichtelijk gemaakt welke zorgprofessionals in de regio u kunnen ondersteunen.
www.verwijsgidskanker.nl- Website van het Integraal Kankercentrum Nederland (IKNL). Deze website helpt u bij het vinden van ondersteunende behandeling en begeleiding bij kanker.
Het Oude IJssel huis
- Adres: Plantenstraat 2, Doetinchem.
- Telefoon: (0314) 64 60 24
- E-mail: info@hetoudeijsselhuis.nl
- Website: www.hetoudeijsselhuis.nl
- U bent hier welkom voor informatie, advies, lotgenotencontact en/of een kop koffie. Ook worden er diverse activiteiten georganiseerd.
Helen Dowling Instituut (Groesbeek)
- Voorheen: Taborhuis
- Locaties in: Arnhem, Bilthoven en Groesbeek
- Telefoon: (030) 252 40 20
- E-mail: info@hdi.nl
- Website: www.hdi.nl
- Het Helen Dowling Instituut geeft psychosociale ondersteuningen begeleiding aan mensen met kanker of een andere ernstige ziekte en aan hun naasten. Het is een aanvulling op de reguliere medische behandeling.
Care for Cancer
- Website: www.careforcancer.nl
- Care for cancer biedt individuele ondersteuning aan mensen met kanker. De care-consulenten van Care for cancer zijn ervaren oncologieverpleegkundigen. Zij bezoeken cliënten thuis, beantwoorden vragen over de gevolgen van de diagnose en behandeling en geven praktische tips voor de thuis- en werksituatie. Daarnaast geven zij voorlichting over aanvullende zorgmogelijkheden en verwijzen naar bijvoorbeeld inloophuizen of patiëntverenigingen.
17. Vragen/aantekeningen



