Uw kind is opgenomen in het ziekenhuis omdat het een ontsteking van de kleine luchtwegen heeft. Lang niet alle kinderen met bronchiolitis worden opgenomen in het ziekenhuis. Opname kan nodig zijn als het gaat om:
- erg jonge kinderen;
- kinderen met zeer ernstige benauwdheidsklachten;
- kinderen die nauwelijks drinken en kans hebben op uitdroging.
In deze folder vindt u informatie over (voorkomen van) bronchiolitis en de behandeling ervan.
Bronchiolitis
Bij bronchiolitis zijn de kleine luchtwegen die naar de longblaasjes lopen ontstoken. Er ontstaat veel slijm in de luchtwegen waardoor uw kind moeilijk kan ademhalen. Bronchiolitis komt vooral in de herfst- en wintermaanden voor (tussen oktober en maart), maar ook in de zomermaanden.
Bronchiolitis wordt veroorzaakt door een virus. Er zijn verschillende virussen die een bronchiolitis kunnen veroorzaken. De grootste en bekendste veroorzaker is het RS-virus (respiratior syncytieel virus). Andere virussen die bronchiolitis kunnen veroorzaken zijn: humaan metapneumovirus, influenza (griep), coronavirus, adenovirus en rhinovirus. Bij gezonde volwassenen verloopt een infectie met een van de virussen als een verkoudheid. Bij baby's en jonge kinderen kunnen deze virussen bronchiolitis veroorzaken. Pasgeboren of te vroeg geboren baby's en kinderen met een chronische longaandoening, een aangeboren hartafwijking of een afweerstoornis, hebben meer kans op complicaties. Bijvoorbeeld een longontsteking.
Bronchiolitis is niet hetzelfde als bronchitis. Dan zijn vooral de grote luchtwegen (bronchiën) ontstoken (zie afbeelding).
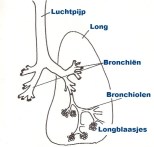 Afbeelding: de long, de bronchiën en de bronchiolen. Bij bronchiolitis zijn de bronchiolen ontstoken.
Afbeelding: de long, de bronchiën en de bronchiolen. Bij bronchiolitis zijn de bronchiolen ontstoken.Verschijnselen
In het begin lijkt een bronchiolitis op een neusverkoudheid. Symptomen zijn:
- een verstopte neus of loopneus
- milde koorts
- lichte hoest
- slecht drinken
Geleidelijk krijgt uw kind meer klachten, zoals:
- benauwdheid
- ernstig hoesten
- piepend geluid bij de ademhaling
- stokken van de ademhaling
- verhoging of koorts
- braken
- slecht drinken
- uitdroging
- grauw zien
- onrustig zijn
- sufheid
De verschijnselen ontstaan één tot acht dagen na contact met het virus.
De diagnose
De kinderarts stelt de diagnose bronchiolitis op basis van de klachten van uw kind, in combinatie met een lichamelijk onderzoek. Als er bij uw kind een vermoeden is op een bijkomende longontsteking, wordt een longfoto gemaakt. De kinderarts bepaalt of er een tripple test gedaan moet worden. Hierbij wordt met een wattenstokje in de neus een kweek afgenomen. De test geeft aan of het om corona, RS of influenza gaat.
Besmetting
De virussen die bronchiolitis veroorzaken, zijn erg besmettelijk. Besmetting vindt plaats:
- door lichamelijk contact met iemand die het virus bij zich draagt. Bijvoorbeeld door knuffelen, kussen of handcontact;
- via de lucht. Bijvoorbeeld door niezen of hoesten;
- door aanraking van besmette voorwerpen. Bijvoorbeeld via speelgoed, fopspeen of zakdoek.
Tot gemiddeld acht dagen na het ontstaan van de verschijnselen, is uw kind besmettelijk voor anderen.
Voorkomen van verspreiding op de afdeling
Om te voorkomen dat het virus dat bronchiolitis veroorzaakt zich op de afdeling verspreidt, hanteren wij een aantal regels:
- Uw kind ligt alleen op een kamer. Soms liggen meerdere kinderen met een bronchiolitis (waarbij er sprake is van hetzelfde virus) bij elkaar op een kamer.
- Uw kind moet op zijn/haar kamer blijven.
- Er gelden afwijkende afdelingsregels. De kinderverpleegkundige geeft u hier uitleg over.
- U moet uw handen goed wassen en ontsmetten voor en na het bezoek aan uw kind.
- Houd kinderen en volwassenen die verkouden zijn zoveel mogelijk uit de buurt van uw kind.
- Zorgverleners dragen een schort, een mondmasker en handschoenen als zij contact hebben met uw kind.
De behandeling
Een behandeling van bronchiolitis is er niet. Antibiotica helpen niet tegen een virus. De arts kan alleen proberen de symptomen te verlichten. Bijvoorbeeld door:
- de neus te druppelen om een verstopte neus tegen te gaan;
- het uitzuigen van de verstopte neus;
- medicijnen voor te schrijven die ook bij astma worden gegeven. Ze kunnen in sommige gevallen de benauwdheid bij uw kind iets verminderen;
- extra zuurstof toe te dienen via een bril of kap als er onvoldoende zuurstof in het bloed zit. Jonge en zieke kinderen worden aangesloten aan een monitor die het zuurstofgehalte (zuurstofsaturatie) in het bloed registreert. Als de extra zuurstof via een bril of kap niet genoeg helpt, kunnen we ook gebruik maken van een Optiflow. Dit is een apparaat dat met hoge druk veel zuurstof geeft. De zuurstof is verwarmd en vochtig en wordt via een slangetje in de neus gegeven.
- voedingsstoffen toe te dienen via een infuus of een sonde (een slangetje in de neus naar de maag) als uw kind zelf niet meer voldoende kan drinken.
Het kan zijn dat uw kind door de bronchiolitis een longontsteking heeft gekregen. Om de longontsteking tegen te gaan, krijgt uw kind wél antibiotica.
Herstel
Bij de meeste kinderen verminderen de klachten binnen één à twee weken. Sommige kinderen houden geruime tijd na de bronchiolitis nog klachten, zoals hoesten, een piepende ademhaling en benauwdheid bij een volgende verkoudheid.
Vragen
Mocht u na het lezen van deze folder nog vragen hebben, stel deze dan gerust aan de kinderverpleegkundige of kinderarts. Wij zijn ook telefonisch bereikbaar. Het telefoonnummer van de kinderafdeling is (0314) 32 92 96.
Hoe gaan wij om met vertrouwelijke gegevens van uw kind
Zodra uw kind in het ziekenhuis komt, leggen wij persoonlijke gegevens over hem/haar digitaal vast. Die gegevens zijn geheim. Alleen de arts die uw kind behandelt en de zorgverleners die bij de behandeling betrokken zijn mogen deze gegevens inzien. U mag de gegevens van uw kind inzien als uw kind jonger is dan 12 jaar. Is uw kind 12 jaar of ouder, dan moet uw kind hiervoor toestemming geven.
Het ziekenhuis is verplicht om de kwaliteit van zorg te bewaken en verbeteren. Daarom kan het nodig zijn om gegevens te verstrekken aan personen binnen of buiten het ziekenhuis. Het verstrekken van gegevens is aan wettelijke regels gebonden (zie het 'Privacyreglement Patiënten', vraag ernaar bij uw zorgverlener). De kinderartsen vinden dat ook artsen die werkzaam zijn bij het consultatiebureau alle belangrijke medische informatie over uw kind moeten hebben. Deze informatie wordt daarom standaard doorgestuurd aan de arts van het consultatiebureau en zo nodig de schoolarts. Mocht u hier bezwaar tegen hebben, dan kunt u dat mondeling én schriftelijk kenbaar maken bij de kinderarts die uw kind behandeld.
Daarnaast kunnen de huisarts, de huisartsenpost en de apotheker een samenvatting van de medische gegevens inzien bij spoedeisende zorg buiten praktijkuren. Meer informatie kunt u lezen in de folder '
Uw rechten en plichten als patiënt'. Deze folder kunt u raadplegen op www.slingeland.nl (klik op: Patiënteninfo > Folders).



