Inhoudsopgave
1. Adressen en telefoonnummers
2. Inleiding
3. Lokalisatie van de afwijking in de borst * 3.1 Algemeen
3.2 Voorbereiding
3.3 Manier van inbrengen van het jodiumzaadje
4. Behandeling 4.1 Algemeen
4.2 De borstsparende behandeling
4.3 De borstamputatie
4.4 De schildwachtklierprocedure
4.5 De mammacareverpleegkundige
4.6 Het okselkliertoilet *
4.7 De MARI-procedure *
5. De schildwachtklierprocedure * 5.1 Inleiding
5.2 Locatie van de schildwachtklier
5.3 Het operatief verwijderen van de schildwachtklier
5.4 Na het verwijderen van de schildwachtklier
5.5 Uitslag
6. De ziekenhuisopname bij een borstoperatie 6.1 De opnamedag
6.2 Begeleiding
7. Na de operatie 7.1 De operatiewond
7.2 Arm- en schouderoefeningen
7.3 Borstprothese
7.4 Patroon voor prothesehoesje in de beha
7.5 Borstsparende behandeling en prothese
7.6 Borstprotheseleveranciers
7.7 Kleding
8. De wondverzorging 8.1 Wat moet u doen als er problemen zijn met de wond
8.2 Verwijderen wondvocht
9. Controles 9.1 Eerste controleafspraak
9.2 Uitslag weefselonderzoek
9.3 Genenprofieltests: Mammaprint® en Oncotype DX®
9.4 Eventuele aanvullende behandeling
9.5 Controle op de lange termijn
10. Herstel en nazorg 10.1 Afspraken met de mammacareverpleegkundige
10.2 Nazorg thuis
10.3 Thuiszorg
10.4 Leefregels
10.5 Uiterlijke en psychische veranderingen
10.6 Begeleiding
10.7 Revalidatie
10.8 Intimiteit en seksualiteit
11. Lymfoedeem * 11.1 Factoren die het risico op lymfoedeem vergroten
11.2 Adviezen om de kans op lymfoedeem te verminderen
12. Erfelijkheid 12.1 Inleiding
12.2 Erfelijkheidsonderzoek
12.3 Als u drager bent van een borst- en/of eierstokkankergen
12.4 Controles
12.5 Meer informatie over erfelijke borstkanker
13. Radiotherapie * 13.1 Inleiding
13.2 Radiotherapiegroep in Arnhem
13.3 Wat is radiotherapie
13.4 De gang van zaken bij de Radiotherapiegroep
13.4.1 De voorbereiding
13.4.2 Het eerste bezoek13.5 Bijwerkingen
13.5.1 Vermoeidheid
13.5.2 Huidproblemen
13.5.3 Verandering van de borst 13.6 Vervoerskostenregeling
13.7 Vragen
13.8 Meer informatie
14. Borstreconstructie * 14.1 Inleiding
14.2 Verschillende methodes van borstreconstructie
14.3 Tepelreconstructie
14.4 Controle
14.5 Vergoedingen
14.6 Oriënterend gesprek
15. Borstverkleining * 15.1 Inleiding
15.2 Verschillende methodes voor een borstverkleining
15.3 Mogelijkheden en verwachtingen
15.4 Na een borstverkleining
15.5 Leefregels
15.6 Risico’s en complicaties
15.7 Vragen
16. Telefoonnummers en websites voor informatie
17. Vragen/aantekeningen NB: De hoofdstukken waar een * achter staat, zijn nog niet in de Patiënteninformatiewijzer opgenomen. Op het moment dat duidelijk is welke informatie voor u van toepassing is, voegt de zorgverlener desbetreffend(e) hoofdstuk(ken) toe. 1. Adressen en telefoonnummers
Slingeland Ziekenhuis Bezoekadres:
Kruisbergseweg 25
7009 BL Doetinchem
Telefoon: (0314) 32 99 11
Polikliniek Mammacare Secretaresse van K.C.A. van Engelenburg, K. Reijnders en mevr. L. Posma
Telefoon: (0314) 32 99 88
Bereikbaar van maandag tot en met vrijdag van 8.30 tot 12.00 en van 13.00 tot 16.30 uur.
Polikliniek Oncologie en hematologie Secretaresse van dhr. R.A.W. van de Wetering en dr. C van Arkel
Telefoon: (0314) 32 95 54
Bereikbaar van maandag tot en met vrijdag van 8.30 tot 12.00 uur en van 13.00 tot 16.30 uur.
Spoedeisende Hulp Bereikbaarheid 24 uur per dag
Telefoon: (0314) 32 95 37
Voor het aanprikken van wondvocht in het weekend, het liefst ‘s morgens bellen voor een afspraak.
Mammacareverpleegkundigen Telefoon: (0314) 32 99 88 (polikliniek Chirurgie)
Bereikbaar van maandag tot en met vrijdag van 8.30 tot 12.00 uur en van 13.00 tot 16.30 uur.
Dagbehandeling Oncologie bij chemotherapie Afspraken voor chemotherapie worden gemaakt door het Centraal Planbureau. Zij nemen contact met u op om de afspraak voor de chemotherapie in te plannen. Indien u een afspraak wilt wijzigen, kunt u zelf contact opnemen met het Centraal Planbureau. Zij zijn op werkdagen tussen 08.30 en 16.30 uur bereikbaar op telefoonnummer: (0314) 32 94 45.
Voor niet spoedeisende vragen over uw behandeling, kunt u gebruik maken van het telefonisch spreekuur. U kunt hiervoor van maandag tot en met vrijdag tussen 08.30 uur en 09.00 uur bellen. Het telefoonnummer is (0314) 32 97 34. Een verpleegkundige staat u dan te woord.
Voor dringende vragen en/of problemen die specifiek met de chemotherapie te maken hebben, is de dagbehandeling Oncologie bereikbaar van maandag tot en met vrijdag van 08.00 tot 16.30 uur op telefoonnummer (0314) 32 97 46. Buiten deze tijden en in het weekend wordt u doorverbonden met verpleegafdeling B1.
Radiotherapiegroep (voorheen het ARTI) Bezoekadres:
Wagnerlaan 47
6815 AD Arnhem
Telefoon: 088 77 90 200
Internet:
www.radiotherapiegroep.nl2. Inleiding
De arts heeft u verteld dat u borstkanker heeft. Goede informatie is belangrijk om uw ziekte te kunnen begrijpen en ermee te leren omgaan. Met deze Patiënteninformatiewijzer willen wij een bijdrage leveren aan goede voorlichting over borstkanker en uw behandeling. Het is goed om actief betrokken te zijn bij uw behandeling. U beslist immers zelf, in overleg met de arts, voor welke behandeling u kiest. Wij raden u aan uw naasten en/of familieleden de Patiënteninformatiewijzer ook te laten lezen, zodat zij goed op de hoogte zijn van uw aandoening.
De Patiënteninformatiewijzer is uw persoonlijke eigendom. U kunt hierin aantekeningen maken naar aanleiding van de gesprekken die u met zorgverleners heeft gevoerd. Ook is er ruimte voor het noteren van uw vragen, zodat u deze niet vergeet te stellen.
U kunt in deze Patiënteninformatiewijzer de onderwerpen vinden die de zorgverleners met u bespreken tijdens de bezoeken aan de polikliniek of op de verpleegafdeling. U kunt de Patiëntenwijzer zelf thuis printen als u aantekeningen wilt maken.
4. Behandeling
4.1 Algemeen
Wanneer het lichamelijk onderzoek, de röntgenfoto’s en het weefselonderzoek uitwijzen dat er sprake is van borstkanker, bespreekt de chirurg de resultaten in de oncologiecommissie (multidisciplinair overleg). Deze commissie bestaat uit specialisten die werkzaam zijn in de oncologie (kankerzorg) en uw behandelend chirurg. Op basis van alle uitslagen brengt de commissie een advies uit voor uw behandeling. Deze adviezen zijn altijd gebaseerd op landelijke behandelprotocollen. De chirurg bespreekt het behandelplan met u.
Een operatie is een onderdeel van de behandeling. De chirurg adviseert u een borstsparende behandeling of een borstamputatie. Dat is afhankelijk van het type en de grootte van de tumor in verhouding tot de grootte van uw borst. Als beide operaties mogelijk zijn, maakt u zelf de keuze. Als u deze keuzemogelijkheid heeft, dan maakt het voor uw toekomstbeeld niet uit voor welke operatie u kiest. Als u er nog even rustig over na wilt denken, is het beter om een extra afspraak met de chirurg te maken zodat u een weloverwogen keuze kunt maken.
4.2 De borstsparende behandeling
Een borstsparende behandeling bestaat meestal uit een operatie en een aanvullende bestralingskuur (radiotherapie) van de geopereerde borst om mogelijk achtergebleven kankercellen te vernietigen. De chirurg verwijdert het gezwel in de borst altijd ruim.
De radiotherapie start ongeveer 4 tot 6 weken na de operatie. U wordt in een aaneengesloten periode een week tot een aantal weken bestraald. De exacte duur varieert per persoon. Dit bespreekt de radiotherapeut met u. Gedurende de bestralingsperiode wordt u iedere week 4 à 5 dagen bestraald.
De bestraling vindt plaats bij de Radiotherapiegroep in Arnhem. Tijdens deze bestralingsperiode bent u gewoon thuis en gaat u voor iedere bestraling naar Arnhem.
4.3 De borstamputatie
Bij een borstamputatie verwijdert de chirurg de gehele borst. Zowel het klierweefsel als de tepel en de tepelhof worden weggenomen. Als de chirurg alleen de borst amputeert en de okselklieren laat zitten, noemen we dat een ablatio mammae.
4.4 Schildwachtklierprocedure
Als er sprake is van borstkanker, wordt er bijna altijd een schildwachtklierprocedure gedaan. Als borstkanker naar de lymfeklieren uitzaait, verloopt dit van de dichtstbijzijnde klier naar de verafgelegen klieren. Deze eerste klier noemt men de schildwachtklier. Wanneer de eerste klier in de oksel schoon is, zijn de verderop gelegen klieren eveneens schoon.
Om te bepalen of de schildwachtklier schoon is, verwijdert de chirurg deze klier operatief tijdens de borstoperatie.
Als bij u de schildwachtklierprocedure plaatsvindt, ontvangt u van de mammacareverpleegkundige hoofdstuk 5 ‘De schildwachtklierprocedure’.
4.5 De mammacareverpleegkundige
In het Slingeland Ziekenhuis werken verpleegkundigen die gespecialiseerd zijn in de voorlichting en begeleiding van vrouwen en mannen met borstkanker. Dit zijn de mammacareverpleegkundigen. Deze verpleegkundigen begeleiden u tijdens het hele traject in het ziekenhuis. U ontmoet de mammacareverpleegkundige tijdens uw eerste bezoek aan het ziekenhuis.
6. De ziekenhuisopname bij een borstoperatie
6.1 De opnamedag
U wordt de dag van de borstoperatie opgenomen. In Mijn Slingeland staat een instructiekaart klaar waarop staat of u nog mag eten en drinken voor uw opname. Welke medicatie u wel of niet mag innemen voor de opname, spreekt de anesthesioloog met u af.
De duur van uw verblijf in het ziekenhuis is afhankelijk van de soort operatie. Als u een borstsparende behandeling zonder okselkliertoilet krijgt, dan gaat u op de dag van de operatie naar huis. In alle andere gevallen mag u, in overleg met de chirurg, de eerste of de tweede dag na de operatie naar huis. Dit is afhankelijk van uw situatie.
Krijgt u een borstoperatie én een schildwachtprocedure? Dan krijgt u van de mammacareverpleegkundige de tijd door wanneer en waar u zich mag melden. Als u alleen een borstoperatie krijgt, dan meldt u zich bij aankomst in het ziekenhuis bij de medewerker van de receptiebalie bij de hoofdingang. Een gastvrouw brengt u dan naar de verpleegafdeling. Op de verpleegafdeling brengt een verpleegkundige u naar uw kamer.
6.2 Begeleiding
Tijdens uw verblijf in het ziekenhuis begeleiden de afdelingsverpleegkundigen u. U kunt bij hen terecht met al uw vragen. Als u dit wenst zijn zij u ook op het emotionele vlak tot steun.
Het is mogelijk dat u op de opnamedag ook gezien wordt door een arts in opleiding. Zij/hij stelt u een aantal vragen en verricht aanvullend lichamelijk onderzoek. De artsen in opleiding werken altijd onder supervisie van de chirurg.
7. Na de operatie
7.1 De operatiewond
De verpleegkundige bekijkt samen met u de operatiewond. Als u wilt, mag daar iemand bij aanwezig zijn. Dit kan bijvoorbeeld uw partner zijn, maar ook één van uw kinderen of een goede vriendin. De wond is afgedekt met een smalle witte pleister. Deze pleister mag blijven zitten en hoeft niet vervangen te worden. U mag pas na 48 uur douchen en dan gedurende 1 week kortdurend (niet langer dan 10 minuten per dag). Na 1 week mag u weer douchen zoals u gewend bent, mits de wond dicht zit. De pleister wordt op afspraak bij de chirurg verwijderd. Deze afspraak is meestal zo’n veertien dagen na de operatie voor u ingepland. Na een borstamputatie is de borstwand niet altijd glad, deze kan iets verdikt zijn. De verpleegkundige bekijkt de wond regelmatig.
Als u borstsparend geopereerd bent, adviseren we om in ieder geval de eerste nacht(en) uw bh met daaroverheen een strak hemdje aan te houden in bed. Dit zorgt voor extra ondersteuning van uw borst.
Als u een borstamputatie heeft gehad, dan heeft de chirurg tijdens de operatie mogelijk een drain in de wond achtergelaten. Een drain is een slangetje waardoor wondvocht wordt afgevoerd. Aan dit slangetje zit een opvangpotje waar het wondvocht inloopt. In de meeste gevallen wordt deze door de afdelingsverpleegkundige verwijderd voordat u naar huis gaat.
In de eerste weken na de operatie controleren de chirurg en de mammacareverpleegkundige op de polikliniek of er rondom het litteken of in de oksel vochtophoping ontstaat. Dit komt vaak voor als u een borstamputatie heeft gehad of als er okselklieren zijn verwijderd.
Soms worden er vochtpuncties gedaan totdat de vochtophoping ophoudt. Deze puncties zijn niet pijnlijk.
7.2 Arm- en schouderoefeningen
Als het mogelijk is, begint u de eerste dag na de operatie met arm- en schouder- oefeningen. Door de operatie kan de arm en/of schouder aan de geopereerde kant wat stijf worden. De oefeningen zijn er dan ook op gericht om dit te voorkomen. Als uw okselklieren verwijderd zijn, is het bovendien belangrijk om het afvoersysteem van het lymfevocht in uw arm zo optimaal mogelijk te houden. Hierdoor wordt de kans op lymfoedeem minder.
We adviseren u deze oefeningen twee keer per dag vijf minuten te doen gedurende zes weken na de operatie.
Na een okselkliertoilet Heeft u na een okselkliertoilet nog een wonddrain in uw lichaam? Dan is het verstandig alleen oefening 1, 2, 3 en 8 te doen. En is het beter om elke dag een paar keer licht te oefenen dan 1 keer lang of intensief.
Wondvocht Zit er nog wondvocht bij de plek waar u geopereerd bent, dan mag u alleen oefenen zonder uw spieren te rekken.
BestraaldBent u bestraald? Dan heeft het tot ruim een jaar na de behandeling zin om de oefeningen regelmatig te herhalen. U kunt dan controleren of de beweeglijkheid gelijk blijft.
Adviezen tijdens de oefeningen De onderstaande adviezen gelden voor alle oefeningen:
- Probeer uw schouderoefeningen dagelijks te doen, elke oefening zo’n 5 tot 10 keer. Zorg dat u hierbij geen pijn heeft, en toch maximaal beweegt.
- Een ‘rekgevoel’ bij de oefeningen is geen probleem. Maar voorkom dat dit pijnlijk wordt. Elke rek kunt u 4 tot 5 tellen vasthouden. Blijf rustig doorademen.
- Bij het oefenen is een goede houding van het bovenlichaam en de schouders belangrijk: sta en zit goed rechtop. Laat schouders niet hangen, maar trek deze iets naar achteren.
- Let op dat u bij de oefeningen niet met de armen gaat ‘veren’.
- Ook na de oefeningen ‘mag’ u geen pijn hebben. Heeft u wel pijn, oefen dan de volgende keer minder intensief.
Ongeveer 20% van de patiënten houdt last van een kleine of matige beperking in hoe zij de schouder kunnen bewegen. Ondanks de oefeningen.
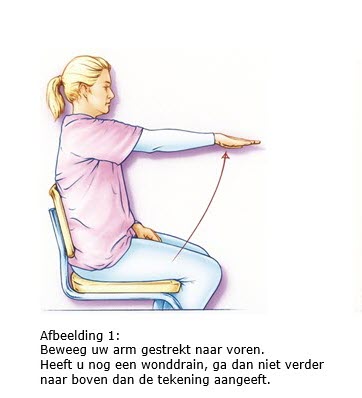
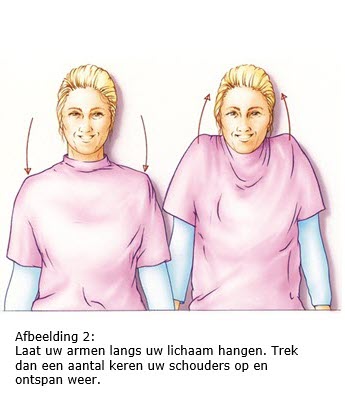
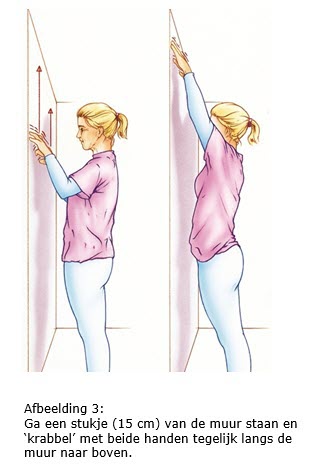
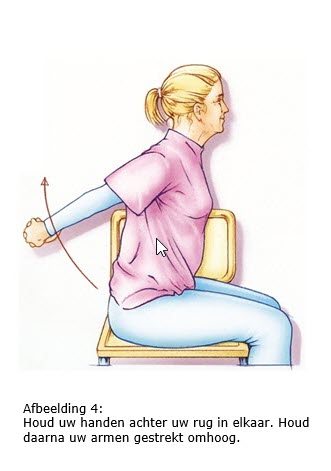
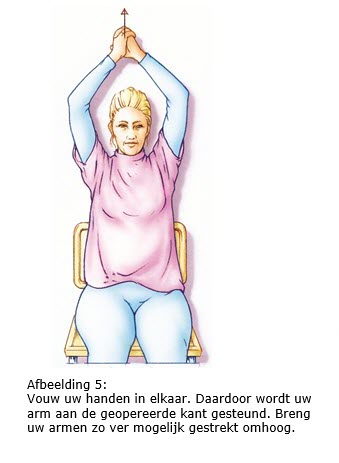
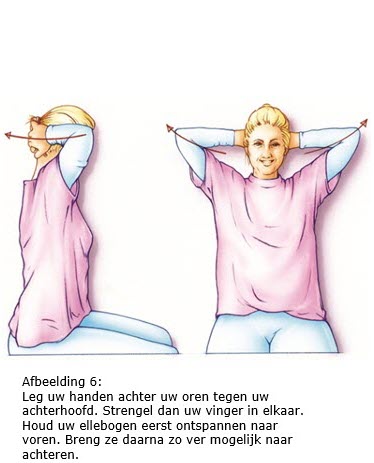
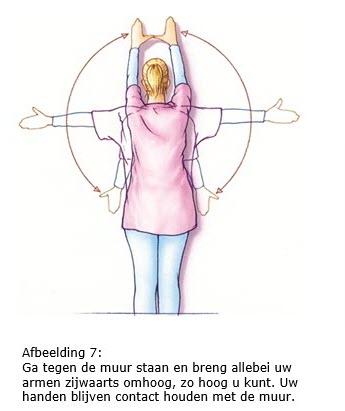
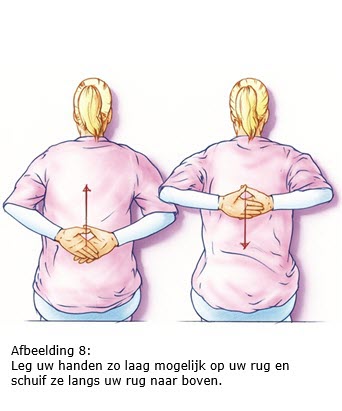 Bron afbeeldingen: kanker.nl
Bron afbeeldingen: kanker.nl7.3 Borstprothese
Na een borstamputatie kunt u ervoor kiezen om wel of geen borstprothese te dragen. Het is belangrijk om te weten dat naast het uiterlijke aspect ook uw lichaamshouding een rol speelt. Door het verlies (van gewicht) van uw borst kunt u ongemerkt scheef gaan lopen. Hierdoor kunnen nek- of schouderklachten ontstaan.
Als u besluit een prothese te dragen, meet de mammacareverpleegkundige een voorlopige borstprothese aan. Dit gebeurt tijdens de eerste poliklinische afspraak na de operatie. Het is belangrijk dat u een goed zittende beha of corselet meeneemt naar deze afspraak. Een beugelbeha is geen probleem, maar ervaring heeft geleerd dat deze de eerste periode na de operatie vaak niet prettig zit. Neem gerust iemand mee naar deze afspraak. Dit kan bijvoorbeeld uw partner zijn, maar ook één van uw kinderen of een goede vriendin. De voorlopige prothese wordt volledig vergoed. U ontvangt daarvan geen rekening.
Na ongeveer twee maanden kunt u de definitieve prothese laten aanmeten. Krijgt u nog bestraling, dan raden wij u aan hiermee te wachten tot de bestraling is afgelopen. U krijgt tijdens de poliklinische afspraak een machtiging mee voor de definitieve prothese (zie 7.6 voor borstprotheseleveranciers). Wij adviseren u voor de aanschaf contact op te nemen met uw zorgverzekeraar. Deze kan u vertellen hoeveel u vergoed krijgt en wanneer u weer een nieuwe prothese mag aanvragen.
7.4 Patroon voor prothesehoesje in de beha
De prothese (de voorlopige en definitieve) kunt u los in uw beha dragen. Vindt u dit niet prettig dan kunt u een hoesje (laten) naaien in uw beha. Deze hoesjes zijn verkrijgbaar bij protheseleveranciers (zie 7.6), maar u kunt ze ook zelf maken. Gebruik voor het maken van het prothesehoesje een rekbare stof, bijvoorbeeld tricot. De werkbeschrijving is als volgt (aanpassen aan de maat van de beha):
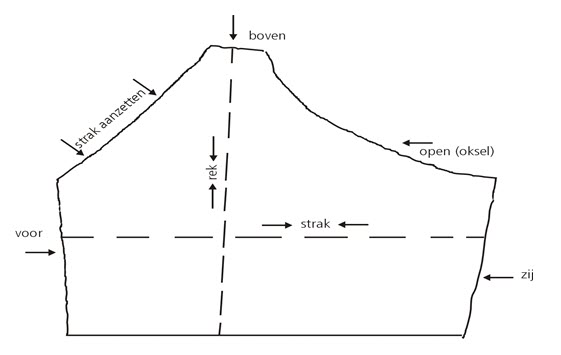
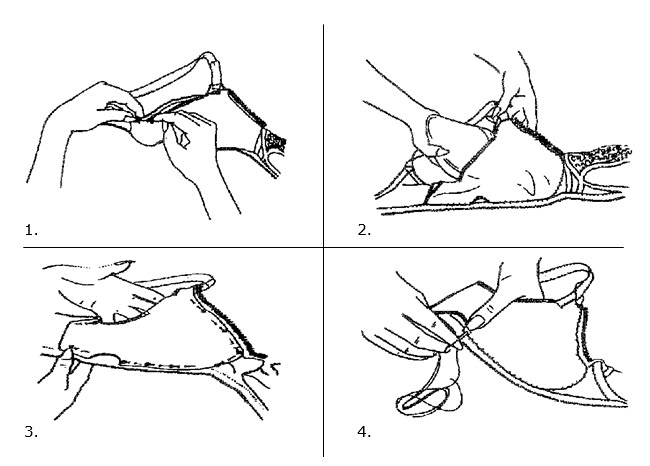
7.5 Borstsparende behandeling en prothese
Ook na een borstsparende behandeling is het mogelijk een (deel)prothese te dragen. Door de operatie en/of bestraling is de aangedane borst mogelijk kleiner van vorm of kan er een duidelijk zichtbaar kuiltje inzitten. Voor deze (deel)prothese kunt u een machtiging vragen aan uw chirurg. Wij adviseren u om voor de aanschaf contact op te nemen met uw zorgverzekeraar over de vergoeding van de prothese.
7.6 Borstprothese
Hieronder staat een lijst met borstprotheseleveranciers binnen onze regio. Deze leveranciers moeten aan bepaalde voorwaarden voldoen om erkenning te krijgen van de zorgverzekeraars. Wij adviseren u om een afspraak te maken om er zeker van te zijn dat er iemand aanwezig is die de kennis heeft om u op correcte wijze een definitieve prothese aan te meten.
Borstprotheseleveranciers in Doetinchem en omstreken (alleen op afspraak) 7.7 Kleding
Voor vrouwen die een borstoperatie hebben gehad, bestaat een speciale kledinglijn. Bijvoorbeeld lingerie, badkleding en bovenkleding voor vrouwen zonder prothese en lingerie en badkleding voor vrouwen met een prothese. De mammacare-verpleegkundige kan u hierover informeren.
8. De wondverzorging
8.1 Wat moet u doen als er problemen zijn met de wond
Neem contact op met uw huisarts als de wond na de operatie rood ziet, vocht of pus lekt en/of u koorts krijgt. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis. Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.
8.2 Verwijderen wondvocht
De eerste weken na de operatie controleert de chirurg op de polikliniek of er vochtophoping rondom het litteken of in de oksel ontstaat. Vochtophoping treedt met name op na een borstamputatie of een okselkliertoilet. In dat geval zijn soms vochtpuncties nodig, totdat de vochtophoping spontaan ophoudt. Deze puncties zijn niet pijnlijk. Heeft u last van vochtophoping, maar komt u nog niet op korte termijn terug op de polikliniek van de chirurg, dan kunt u telefonisch contact opnemen met de mammacareverpleegkundige via de polikliniek Chirurgie , telefoonnummer (0314) 32 99 88. Buiten kantooruren en in het weekend belt u de Spoedeisende Hulp van het Slingeland Ziekenhuis, telefoonnummer (0314) 32 95 37.
U kunt dit het beste ‘s morgens zo vroeg mogelijk doen. U kunt dan meestal nog dezelfde dag terecht. Op werkdagen voert de mammacareverpleegkundige de punctie uit. In de weekenden is dit de arts van de Spoedeisende Hulp. Deze vochtophopingen houden meestal spontaan weer op.
9. Controles
9.1 Eerste controleafspraak
Als u een borstsparende operatie heeft gehad, belt de mammacareverpleegkundige om te horen hoe het met u gaat. Deze belafspraak vindt ongeveer 5 dagen na de operatie plaats. Heeft u een borstamputatie gehad? Dan heeft u bij vertrek uit het ziekenhuis de eerste afspraak voor controle bij de mammacareverpleegkundige meegekregen. Deze afspraak vindt ongeveer 5 dagen na de operatie plaats. Tijdens deze controle wordt de wond gecontroleerd.
9.2 Uitslag weefselonderzoek
Ongeveer 14 dagen na de operatie is de uitslag van het weefselonderzoek bekend. Al het weefsel dat de chirurg tijdens de operatie heeft verwijderd, wordt door de patholoog-anatoom microscopisch onderzocht. Dit onderzoek geeft informatie over de soort tumor, de grootte, eventuele uitzaaiingen in de okselklieren en de groeisnelheid van de tumor. Afhankelijk van deze uitslag kan er een aanvullende behandeling nodig zijn (zie paragraaf 9.4). De mammacareverpleegkundige is ook bij dit gesprek aanwezig.
9.3 Genenprofieltests: Mammaprint® en Oncotype DX®
Genetisch materiaal kan soms helpen de prognose van borstkanker beter te voorspellen. Daarvoor wordt een bepaalde set van genen gebruikt. Voor de test is een weefselmonster nodig van de borsttumor. Deze zogeheten genenprofieltest van borstkanker levert soms een betrouwbaardere voorspelling op over het risico op uitzaaiingen. Op basis daarvan kan de meest geschikte behandeling worden gekozen. Zo kan bijvoorbeeld onnodige chemotherapie worden voorkomen.
Voorbeelden van een genenprofieltest zijn de MammaPrint® en Oncotype DX®. Beide tests analyseren nauwkeurig de kenmerken van een borsttumor en geven een indicatie hoe agressief de tumor is. In combinatie met andere gegevens van de tumor kunnen u en uw arts preciezer bepalen welke (aanvullende) behandeling het beste bij uw situatie past.
De test is niet voor iedereen geschikt. Het wordt uitsluitend in overleg met de behandelend arts gedaan. MammaPrint® is vooral geschikt voor vrouwelijke patiënten met borstkanker in een vroeg stadium (tumor kleiner dan 3 centimeter met weinig tot geen lymfeklieruitzaaiingen), al dan niet hormoongevoelig. Ook andere eigenschappen van de tumor bepalen of een dergelijke test geschikt is. De meeste zorgverzekeraars vergoeden een genenprofieltest. Informeer wel vooraf of uw verzekeraar de test vergoedt, anders zijn de kosten voor u zelf.
9.4 Eventuele aanvullende behandeling
De uitslag van het weefselonderzoek wordt besproken in de oncologiecommissie (het multidisciplinair overleg). Afhankelijk van deze uitslag kan er een aanvullende behandeling nodig zijn. Deze aanvullende behandeling kan bestaan uit radiotherapie (bestraling), en/of chemotherapie en/of behandeling met medicijnen, bijvoorbeeld hormonale therapie. De commissie geeft een advies voor uw behandeling. Deze adviezen zijn altijd gebaseerd op landelijke behandelprotocollen. De chirurg bespreekt dit advies met u.
9.5 Controle op de lange termijn
U wordt gedurende drie tot tien jaar gecontroleerd. Deze controle vindt plaats bij de chirurg, of afwisselend door de chirurg, de oncoloog en/of de radiotherapeut als u een verdere nabehandeling bij deze specialisten krijgt.
De controles bestaan uit een gesprek, een lichamelijk onderzoek en, indien hiertoe aanleiding is, verder aanvullend onderzoek (zoals bloed- en/of röntgenonderzoek). U krijgt jaarlijks een röntgenfoto van uw borst(en) (controle-mammografie).
Als u tussentijds behoefte heeft aan een gesprek met de chirurg, kunt u altijd een vervroegde afspraak maken.
10. Herstel en nazorg
10.1 Afspraken met de mammacareverpleegkundige
We vinden het belangrijk u ook na de behandeling te begeleiden. Daarom heeft u na de behandeling nog twee afspraken met de mammacareverpleegkundige. Na vier weken heeft u een belafspraak en na drie maanden heeft u een beeldbelafspraak. Als een beeldbelafspraak niet mogelijk is, kan dit ook een telefonische afspraak of een afspraak op de polikliniek zijn.
Ontstaan in tussenliggende periode toch vragen of problemen dan kunt u dit telefonisch met haar bespreken. Neemt u dan telefonisch contact op met de polikliniek Chirurgie en vraagt u naar een mammacareverpleegkundige, telefoon: (0314) 32 99 88. De mammacare-verpleegkundige is op werkdagen bereikbaar van 08.30-12.00 uur en 13.30-16.30 uur. De mammacareverpleegkundige blijft uw vaste aanspreekpunt.
10.2 Nazorg thuis
Misschien voelt u zich nog onzeker, lukken de oefeningen niet goed, heeft u moeite met de verwerking, durft u niet naar uw wond te kijken, vraagt u zich af hoe u er met de kinderen over kunt praten, enzovoort. De mogelijkheid bestaat om de oncologieverpleegkundige van de thuiszorg te vragen een keer bij u thuis te komen voor advies en/of begeleiding. De mammacareverpleegkundige regelt dit voor u. Als u op dit moment geen gebruik wilt maken van bovengenoemde zorg maar in een later stadium wel, dan is het altijd mogelijk telefonisch contact op te nemen met een mammacareverpleegkundige. Zij is op werkdagen bereikbaar van 08.30-12.00 uur en 13.30-16.30 uur op telefoonnummer (0314) 32 99 88.
10.3 Thuiszorg
Als het nodig is, kunt u thuiszorg aanvragen. Dit kan hulp bieden bij de dagelijkse verzorging, bijvoorbeeld hulp bij douchen. U kunt zelf een thuiszorgorganisatie benaderen. De wijkverpleegkundige van deze organisatie neemt de zorgvraag met u door en stelt samen met u de definitieve zorgvraag vast. Vervolgens start zij de thuiszorg op. Bij uw zorgvraag wordt rekening gehouden met uw persoonlijke omstandigheden.
Als u een gezonde partner of andere huisgenoten heeft, wordt van hem/haar ondersteuning verwacht. Als u hulp bij het huishouden nodig heeft, dan kunt u bij uw gemeente informeren of u voor deze zorg in aanmerking komt.
Indien u juist tegen praktische problemen aanloopt en bijvoorbeeld begeleiding wilt bij het regelen van zaken (bijvoorbeeld het aanpassen van uw woning of aanvragen van hulpmiddelen), dan kan een maatschappelijk werker u misschien helpen (meer informatie staat in de folder ‘
Ondersteunende zorg bij kanker’, verkrijgbaar bij mammacareverpleegkundige).
10.4 Leefregels
Na de ziekenhuisopname is het verstandig om het de eerste twee weken rustig aan te doen. Daarna kunt u uw werkzaamheden weer oppakken naar eigen kunnen.
10.5 Uiterlijke en psychische veranderingen
Het is belangrijk dat u een aantal weken de tijd neemt om te herstellen. Eenmaal thuis komen de emoties vaak los. Zowel de ziekte als de behandeling veroorzaken vaak spanningen. Dit vraagt veel van u, terwijl uw weerbaarheid juist minder is. Aarzel niet om contact te zoeken met de mammacareverpleegkundige of met de oncologieverpleegkundige van de thuiszorgorganisatie om uw vragen te stellen.
De ziekte en behandeling kunnen ook gevolgen hebben voor uw dagelijks leven, bijvoorbeeld in de omgang met uw partner, kinderen, familie of vrienden. Maar ook bij het vinden of hervatten van werk, huishoudelijk werk en andere activiteiten.
Bekijk goed welke werkzaamheden u aan kunt en in welk tempo. Probeer balans te vinden in activiteit en rust. Het kan zijn dat extra hulp noodzakelijk is. Misschien kunt u dat in eigen familie- of vriendenkring regelen, maar ook de thuiszorg kan hierin een rol spelen. Als u een baan buitenshuis heeft, kunt u in overleg met uw arts na verloop van tijd uw werk weer hervatten. Hiervoor is geen bepaalde termijn te geven. Ieder mens is anders en uw herstel hangt nauw samen met de intensiteit van uw behandeling.
Soms zijn er door de ziekte en/of de behandeling uiterlijke veranderingen opgetreden. Hierdoor kunt u zich onzeker voelen of andere problemen ervaren. Het kan moeilijk zijn om met deze veranderde situatie om te gaan en hierin een nieuwe weg te vinden. Soms roept het gevoelens op waarin u zichzelf niet meer herkent. U kunt het gevoel hebben dat alles u overspoelt en dat u weinig grip heeft op uw situatie.
Ook kunnen er klachten ontstaan zoals slapeloosheid, vermoeidheid, lusteloosheid, onrust of concentratiestoornissen. Wanneer dit zo is, is het verstandig extra begeleiding te zoeken om te voorkomen dat u in een vicieuze cirkel terechtkomt.
10.6 Begeleiding
- In het Slingeland Ziekenhuis werken diverse zorgverleners die u kunnen begeleiden in deze periode: verpleegkundigen, medisch maatschappelijk werkenden, (klinisch) psychologen, de geestelijk verzorger en de seksuoloog. In de folder ‘Ondersteunende zorg bij kanker’ lichten wij toe wat deze zorgverleners voor u kunnen betekenen. Vraag ernaar bij de verpleegkundige of kijk op www.slingeland.nl. ·
- Voor lotgenotencontact kunt u terecht bij Oude IJssel Huis in (Plantenstraat 2 in Doetinchem). U kunt er terecht voor een gesprek; een ontspannende activiteit; een lezing of gewoon voor een kopje koffie. Er zijn altijd getrainde vrijwilligers aanwezig die vaak uit eigen ervaring weten wat kanker met u doet. Meer informatie vindt u op www.hetoudeijsselhuis.nl
- Een aantal zorgverleners is gespecialiseerd in het begeleiden van (ex)kankerpatiënten en er zijn ervaringsdeskundigen (lotgenoten) zoals de patiëntenvereniging Borstkanker Vereniging Nederland (BVN). Meer informatie vindt u op www.borstkanker.nl.
- Het Helen Dowling Instituut in Arnhem en in Groesbeek (bij Nijmegen) is gespecialiseerd in het begeleiden van kankerpatiënten. Meer informatie vindt u op www.hdi.nl.
- Met problemen op uiterlijk gebied ten gevolge van ziekte of behandeling, kan een schoonheidsspecialist, visagist of huidtherapeut soms uitkomst bieden. In de stichting ‘Look good, feel better’ werken diverse organisaties op dit gebied samen. De brochure ‘Uiterlijke verzorging van mensen met kanker’ is verkrijgbaar bij de oncologieverpleegkundige. U kunt de folder ook inzien op de website www.lookgoodfeelbetter.nl.
10.7 Revalidatie
Na een operatie en mogelijke nabehandeling met bestraling of chemotherapie kunt u last krijgen van vermoeidheid. Het kan dan moeilijk zijn de draad weer op te pakken.
Vermoeidheid Als u alleen last heeft van vermoeidheid, dan is oncologische revalidatie misschien iets voor u. Er zijn meerdere fysiotherapiepraktijken in de regio die oncologische revalidatie aanbieden. Bij deze praktijken zijn fysiotherapeuten werkzaam die hiervoor een aanvullende opleiding hebben gevolgd. Wij adviseren u om bij uw zorgverzekeraar te informeren of u de kosten van oncologische revalidatie vergoed krijgt. U kunt ook bij fitnesscentra vragen of zij een specifiek trainingsschema voor u kunnen maken.
10.8 Intimiteit en seksualiteit
Als de diagnose kanker is gesteld, is seksualiteit vaak niet het eerste waar u aan denkt. Bij kanker kan er veel veranderen in uw leven, ook op het gebied van seksualiteit. Voor u en uw partner kan dit heel ingrijpend zijn.
Klachten Bij borstkanker kunnen verschillende klachten en problemen op seksueel gebied voorkomen. Bijvoorbeeld minder of geen zin in vrijen of een verminderd gevoel van opwinding. Hieronder staan de verschillende redenen van de klachten beschreven.
Vermoeidheid:
U brengt veel bezoeken aan het ziekenhuis voor de behandelingen en moet regelmatig wachten op uitslagen. Dit kan vermoeiend zijn.
Overgevoeligheid, pijn bij aanraking, gevoelloosheid:
Na de operatie kan het litteken en/of uw arm nog een periode gevoelig of pijnlijk zijn. Dit is vooral afhankelijk van de soort operatie, wel/geen okselkliertoilet en wel/geen radiotherapie. Het wondgebied voelt vaak gevoelloos aan, dit kan blijvend zijn.
Veranderd uiterlijk:
Het veranderde uiterlijk kan een (negatieve) rol spelen bij het vrijen. Sommige vrouwen voelen zich ‘minder vrouw’. Soms vindt de partner het lastig om te vrijen. Hij/zij is misschien bang u pijn te doen.
Vaginale droogte:
Door de bijwerkingen van de behandeling heeft u mogelijk lichamelijke klachten. Het kan zijn dat u door de behandeling in de overgang raakt met alle klachten van dien. Dit kan variëren van opvliegers, stemmingswisselingen, nachtelijk transpireren tot vaginale droogte.
Belangrijk: gebruik geen hormonen tegen de overgangsklachten. Dit is geen goede combinatie met de behandeling van borstkanker.
Wat kunt u zelf doen Vermoeidheid:
Zorg in deze periode dat u activiteiten afwisselt met rustmomenten. Het is van groot belang dat u hierbij goed luistert naar uw eigen lichaam. Probeer tijd voor elkaar vrij te maken zodat u niet alleen bezig hoeft te zijn met uw behandelingen. Ga bij u zelf na wat ontspanning voor u betekent, bijvoorbeeld luisteren naar muziek of wandelen.
Overgevoeligheid/pijn/gevoelloosheid:
Geef aan elkaar aan wat u prettig vindt of juist niet. Bespreek ook wat hierin uw angsten zijn. Indien u de pijn als hinderlijk ervaart, kunt u hiertegen een pijnstiller innemen.
Veranderd uiterlijk:
Mogelijk moeten u en uw partner eerst leren omgaan met uw veranderd uiterlijk. Probeer al tijdens de opname in het ziekenhuis samen de wond te bekijken. U kunt dit doen door voor de spiegel te gaan staan met uw partner achter u. Hierdoor ziet u beiden hetzelfde, maar kunt u ook de reactie van de ander zien. Het ziekenhuis biedt u de mogelijkheid om dit in alle rust in een aparte ruimte te doen. Schroomt u niet om hiernaar te vragen. Ook als u ondersteuning wenst van een verpleegkundige.
De acceptatie van het veranderde uiterlijk duurt een periode. Realiseer dat de duur van deze periode sterk van de persoon afhangt. Gun elkaar deze tijd. Een hulpmiddel bij de acceptatie kan zijn dat uw partner uw litteken masseert met olie of bodylotion. Hiermee kunt u ongeveer een maand na de operatie beginnen, mits de wond genezen is en u geen radiotherapie krijgt.
Vaginale droogte:
Bij vaginale droogte kunt u een glijmiddel gebruiken.
Seksuoloog Naast het bespreken van uw vragen of klachten met de arts of mammacare-verpleegkundige kunt u ook terecht bij de seksuoloog. Geeft u bij uw arts of bij de mammacare-verpleegkundige aan dat u een afspraak wilt maken bij de seksuoloog. Hij/zij kan u vertellen hoe u een afspraak met de seksuoloog kunt maken.
Meer informatie - Folder ‘Kanker en seksualiteit’ van het KWF. Deze folder is te vinden op www.kwf.nl.
- Folder ‘Seksualiteit bij borstkanker’ van Borstkankervereniging Nederland. Deze folder is verkrijgbaar bij de mammacareverpleegkundigen en te vinden op www.borstkanker.nl.
12. Erfelijkheid
12.1 Inleiding
Het kan zijn dat u, uw familie of specialist het vermoeden heeft dat erfelijkheid mogelijk een rol speelt bij uw borstkanker. Als meerdere generaties van familieleden borst- en/of eierstokkanker hebben, kan dit een aanwijzing zijn. Bijvoorbeeld de moeder van uw moeder (uw oma), uw moeder, een zus van uw moeder, een nicht van uw moeder. Als er daarnaast ook prostaatkanker voorkomt in de familie, is de kans groter dat het gaat om een erfelijke variant.
Kenmerkend voor een erfelijke variant van borstkanker is vaak dat u en/of uw familieleden het vóór de leeftijd van 40 jaar hebben gekregen. De erfelijkheid kan ook via uw vaders familie doorgegeven zijn. In Nederland blijkt bij 5 tot 10% van alle patiënten met borst- of eierstokkanker sprake te zijn van een erfelijke vorm. Borst- en eierstokkanker worden hier samen genoemd omdat een combinatie van beiden voorkomt.
12.2 Erfelijkheidsonderzoek
Als het vermoeden bestaat dat u misschien een erfelijke vorm van borstkanker heeft, kunt u om een erfelijkheidsonderzoek vragen. Uw specialist vraagt dit onderzoek zelf aan of maakt een afspraak in een van de klinisch genetische centra of poliklinieken erfelijke tumoren. Het erfelijkheidsonderzoek start met het maken van een familiestamboom. Van minstens twee, maar het liefst drie generaties zijn gegevens over het voorkomen van kanker nodig. Op basis van de familiestamboom schat de klinische geneticus in wat de kans op borst- en/of eierstokkanker is. Naar aanleiding van deze uitslag krijgt u mogelijk adviezen.
Het kan zijn dat men niet overtuigd is dat het om een erfelijke vorm van kanker gaat. In dat geval krijgt u geen specifiek advies voor controles mee.
Indien men toch aan een erfelijke vorm van kanker denkt, wordt er een DNA-onderzoek gedaan. DNA bevindt zich in iedere lichaamscel en bevat diverse genen. Deze genen geven aan een lichaamscel informatie over welke taken die cel moet uitvoeren. Bij een erfelijke vorm van borst- en/of eierstokkanker kan er een kleine verandering in dit gen optreden. Als dit gebeurt, kan er kanker ontstaan. Tot nu toe heeft men tien genen ontdekt die borst- en eierstokkanker kunnen veroorzaken. Het gaat hierbij om onder andere het BRCA1- en het BRCA2-gen. Dragers van dit gen hebben een verhoogd risico op het krijgen van borstkanker. Vrouwen die drager zijn van het BRCA1-gen hebben naast verhoogde kans op borstkanker ook verhoogde kans op eierstokkanker. Daarnaast bestaat het CHEK2-gen. Dragers van dit gen hebben een verhoogde kans op borstkanker maar niet op eierstokkanker.
Het onderzoek start altijd bij één familielid die borstkanker heeft of heeft gehad, ook al wilt u een erfelijkheidsonderzoek met meerdere familieleden tegelijk starten. Het onderzoek kan dus ook bij u starten als u borstkanker heeft (gehad). Voor het onderzoek wordt bloed afgenomen.
12.3 Als u drager bent van een borst- en/of eierstokkankergen
Als u drager bent van één van de borst- en/of eierstokkankergenen kunt u, naast de keuze om uw borst- en/of eierstokken preventief te verwijderen, er ook voor kiezen om frequent gecontroleerd te worden door de specialist. Door deze controles kan borst- en/of eierstokkanker vroegtijdig opgespoord worden.
U kunt ook kiezen om uw borsten en/of eierstokken preventief te laten verwijderen. Door deze operaties is de kans op het krijgen van borstkanker minder dan 10% en op het krijgen van eierstokkanker 5%. Het risico is nooit helemaal verdwenen omdat er altijd wel wat borst- en/of eierstokweefsel achterblijft tijdens de operatie.
12.4 Controles
Als u besluit om uw DNA niet te laten testen, zal de specialist met u bespreken welke controles zinvol zijn.
12.5 Meer informatie over erfelijke borstkanker
Erfelijkheid bij borstkanker is een complexe zaak waarbij vele factoren een grote rol spelen. Wij realiseren ons dat we beknopte uitleg hierover hebben gegeven. Voor meer uitgebreide informatie verwijzen we u naar de KWF-brochure ‘Kanker in de familie, is het erfelijk?’. In deze brochure verwijst men ook naar andere instanties waar u terecht kunt voor informatie en voorlichting. De brochure vindt u op
www.kwf.nl.
16. Telefoonnummers en websites voor informatie
Kenniscentrum borstkanker van het Slingeland Ziekenhuis
Gratis informatielijn voor informatie of advies: 0800 - 0226622 (op ma t/m vrij tussen 12.00-17.00 uur).
Informatieplatform en sociaal netwerk voor (ex-)patiënten en hun naasten
- Borstkanker Vereniging Nederland (BVN)
Vereniging van borstkankerpatiënten en erfelijk belasten voor lotgenotencontact, voorlichting en belangenbehartiging.
Telefoon: (030) 291 72 22
E-mail:
info@borstkankervereniging.nlInternet:
www.borstkanker.nlErvaringslijn:
(030) 291 72 20; voor een gesprek met een lotgenoot. Bereikbaar op maandag-, woensdag- en vrijdagochtend van 10.00 tot 12.30 uur.
Het Oude IJssel Huis, Plantenstraat 2 in Doetinchem
Telefoon: (0314) 64 60 24
Internet:
www.hetoudeijsselhuis.nlBraamhuis, Reizenakker 12 in Zevenaar
Telefoon: (0316) 33 21 11
Internet:
www.braamhuis.nlIPSO centrum Oriolus, Beatrixpark 1 in Winterswijk
Telefoon: (06) 10 03 34 06
Internet:
https://oriolus-achterhoek.nl/Informatie en folders.
Website van het Integraal Kankercentrum Nederland (IKNL). Deze website helpt u bij het vinden van ondersteunende behandeling en begeleiding bij kanker.
Website/forum voor jong volwassenen met kanker.
Website voor jonge vrouwen met borstkanker.
Een website met informatie over de overgang en overgangsklachten. Tevens vindt u adressen van verpleegkundig overgangsconsulentes die u kunnen adviseren en begeleiden omtrent uw overgangsklachten.
Website met informatie voor mannen met borstkanker.
Website met informatie over AYA-zorg. AYA-zorg is leeftijdsspecifieke zorg voor jongvolwassenen gediagnosticeerd met kanker in de leeftijd van 18 t/m 39 jaar.
17. Vragen/aantekeningen
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.












