Algemeen
In deze folder leest u wat een plaveiselcelcarcinoom inhoudt en welke behandelingen er bij Plastische Chirurgie mogelijk zijn.
Het plaveiselcelcarcinoom
Het plaveiselcelcarcinoom van de huid is een kwaadaardige tumor. Het ontstaat in de opperhuid en kan uitzaaien naar de lymfeklieren en andere organen. Dit gebeurt meestal pas als de oorspronkelijke tumor erg groot is. Dat is slechts het geval bij 3 tot 5% van alle mensen met deze tumor.
Bij 20% van de mensen met huidkanker is er sprake van een plaveiselcelcarcinoom. Deze vorm komt minder vaak voor dan het basaalcelcarcinoom (70%), maar vaker dan het melanoom (10%). Het plaveiselcelcarcinoom komt het meest voor bij oudere mensen. Daarnaast krijgen twee keer zoveel mannen als vrouwen de aandoening. Echter door veranderende leefwijze, krijgen ook steeds vaker mensen van middelbare leeftijd een plaveiselcelcarcinoom.
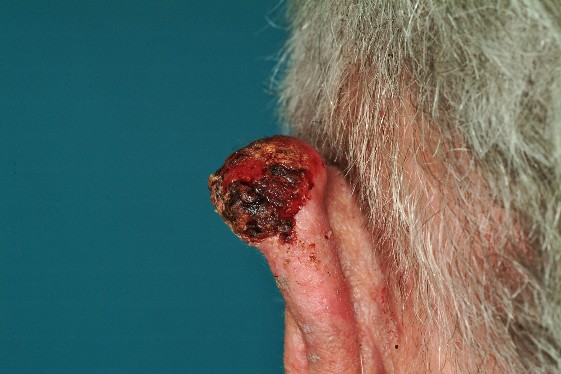
Afbeelding: plaveiselcelcarcinoom op het oorOorzaken
De meest voorkomende oorzaak van het plaveiselcelcarcinoom is te veel blootstelling aan zonlicht over een lange periode. Mensen met een licht huidtype lopen een groter risico dan mensen met een donker huidtype.
Door blootstelling aan de zon veroudert de huid. Zo ontstaat onherstelbare schade aan het genetisch materiaal van de huidcellen.
Deze beschadigde cellen veroorzaken vaak in eerste instantie kleine, ruwe plekjes op de huid. Dat heet actinische keratose. Actinische keratose kan het voorstadium zijn van een plaveiselcelcarcinoom. In 5 tot 10% van de gevallen ontstaat na jaren ook daadwerkelijk een plaveiselcelcarcinoom. Het plaveiselcelcarcinoom komt vooral voor op huid die veel in de zon komt, zoals het gezicht, kale(nde) schedel, onderarmen en handen.
Een plaveiselcelcarcinoom begint lang niet altijd met actinische keratosen. Het kan ook ontstaan op een ogenschijnlijk gezonde huid. Heel soms ontstaat de tumor na radioactieve bestraling, chronische wonden, huidontstekingen, door bepaalde wratvirussen en contact met arseen of nitraten. Ook als u een nier- of harttransplantatie heeft ondergaan en uw immuunsysteem onderdrukt wordt met medicijnen, heeft u een verhoogd risico op plaveiselcelcarcinoom.
Verschijnselen
Een plaveiselcelcarcinoom begint vaak als een huidkleurig of lichtrood bultje op de huid, vaak met een ruw oppervlak. De tumor is meestal bedekt met een korstje, dat u er maar moeilijk af kunt halen. Als u dit probeert, gaat het een beetje bloeden.
Een plaveiselcelcarcinoom kan er ook uitzien als een zweertje of wondje, dat geleidelijk groter wordt. In het begin doet de tumor geen pijn. Zodra het gezwel ongeveer 1 centimeter groot is, kunt u pijn voelen. Zonder behandeling kan de tumor vele centimeters groot worden. Ook kan de tumor dieper in de huid groeien en onderliggend weefsel, zoals kraakbeen, bot en zenuwen beschadigen.
In enkele gevallen ontstaan uitzaaiingen. Het risico hierop hangt samen met de plaats, de grootte, de diepte en agressiviteit van de tumor. De tumor kan uitzaaien naar lymfeklieren in de buurt van de tumor en daarna ook naar andere organen.
DiagnoseHet is soms lastig een plaveiselcelcarcinoom in een vroeg stadium te herkennen. Bij verdenking op een plaveiselcelcarcinoom haalt de plastisch chirurg een beetje weefsel uit de tumor weg. Dit heet een biopt. Kleine tumoren verwijdert de chirurg meteen helemaal tijdens de ingreep. Het verwijderde weefsel wordt met de microscoop onderzocht. Alleen dan is het zeker of u een plaveiselcelcarcinoom heeft.
Om eventuele uitzaaiingen op te sporen, onderzoekt de arts uw lymfeklieren in de omgeving van de tumor. Als blijkt dat uw klieren vergroot zijn, krijgt u een echo-onderzoek of een CT-scan. Soms is ook een röntgenfoto nodig om uitzaaiingen in de longen uit te sluiten.
Behandeling
Operatie
Het plaveiselcelcarcinoom wordt vrijwel altijd operatief verwijderd. Vooraf bespreekt de plastisch chirurg met u uw situatie en wensen. De ingreep vindt plaats onder plaatselijke of algehele verdoving. Dit hangt af van uw gezondheidstoestand en de plaats en grootte van de tumor.
Tijdens de operatie snijdt de chirurg de tumor én 0,5 tot 1 centimeter daar omheen weg. Zo weten we vrijwel zeker dat het gezwel in het geheel weg is en is het risico op terugkeer kleiner. Nadat de tumor verwijderd is, herstelt de plastisch chirurg de wond. Hierbij streeft de chirurg ernaar om uw huid zo goed en mooi mogelijk te herstellen.
Bestraling
Een andere manier om een plaveiselcelcarcinoom te behandelen, is door middel van bestraling. Als u in slechte conditie verkeert, komt u niet in aanmerking voor een operatie. In dit geval is bestraling een geschikte behandeling.
De bestraling van huidkanker gebeurt oppervlakkig en veroorzaakt daardoor meestal weinig bijverschijnselen. Bestraling bestaat uit meerdere (20 tot 30) behandelingen. Dit betekent dat u vaker naar het ziekenhuis moet komen dan bij een operatie. Een ander nadeel is dat bij bestraling geen microscopische controle kan plaatsvinden, om te kijken of de tumor helemaal weg is. Bij een operatie kan dat wel.
Bestraling wordt ook toegepast in de volgende situaties:
- als u uitzaaiingen heeft;
- als er bij u uitgebreide tumoren met een hoog risico op uitzaaiingen zijn verwijderd;
- als er bij u na de operatie nog kleine tumorresten zijn achtergebleven.
Bij uitzaaiingen
Als u uitzaaiingen heeft, wordt u behandeld door meerdere zorgverleners, ook wel een multidisciplinair team genoemd. In dit team werken onder andere de medisch oncoloog, oncologisch chirurg en de stralentherapeut samen.
Prognose
Over het algemeen zijn de vooruitzichten na behandeling van een plaveiselcelcarcinoom zeer goed. Als het plaveiselcelcarcinoom in het geheel verwijderd is, ontstaan er daarna zelden problemen. Heel soms komt de tumor op dezelfde plek terug of treden er uitzaaiingen op. Als u uitzaaiingen heeft, zijn de vooruitzichten minder gunstig. Behandeling van uitzaaiingen is vaak moeilijk. In dat geval kan de ziekte levensbedreigend zijn.
Nazorg
Na de behandeling van het plaveiselcelcarcinoom raden wij aan, u regelmatig door de dermatoloog te laten controleren. De dermatoloog controleert uw huid. Ook onderzoekt hij uw lymfeklieren in de omgeving van de verwijderde tumor. Mocht de tumor terugkomen, dan wordt dat sneller ontdekt. Meestal komt u de eerste twee jaar 4 keer per jaar langs voor controle. De jaren daarna komt u 2 keer per jaar. Afhankelijk van het risico op uitzaaiingen, blijft u gedurende vijf jaar of langer onder controle.
Naast de controles door de dermatoloog, is het belangrijk dat u ook zelf uw huid goed in de gaten houdt. Bescherm uw huid tegen teveel zonlicht.
Hieronder vindt u een aantal adviezen:
- Draag in volle zon kleding en een zonnehoed, pet of zonneklep. Als u, bijvoorbeeld beroepsmatig, toch veel en langdurig in de zon komt, kunt u het beste uw armen en benen bedekt houden.
- Vermijd de zon zoveel mogelijk tussen 12.00 en 15.00 uur (zomertijd). Dan is de ultraviolette straling namelijk het sterkst.
- Het is raadzaam tijdens zonnige perioden een anti-zonnebrandmiddel met een hoge beschermingsfactor te gebruiken.
- Omdat bij huidkanker erfelijkheid een rol kan spelen, is het verstandig om ook uw kinderen extra goed te beschermen.
(bron bovenstaande adviezen: KWF Kankerbestrijding)Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.