Algemeen
In verband met een rughernia bent u door de neuroloog verwezen naar de neurochirurg. In deze folder vindt u algemene informatie over de bouw van de rug, de rughernia, de voorbereiding op de operatie, de operatie en daarna, het herstel en de risico's van een rughernia-operatie. Het verloop hiervan kan per persoon verschillen.
Neurochirurg
In het Slingeland Ziekenhuis is M.J. Driesse werkzaam als neurochirurg.
Wat is een rughernia?
In uw wervelkolom bevinden zich
(zie afbeelding 1):
- 7 halswervels;
- 12 borstwervels;
- 5 lendenwervels.
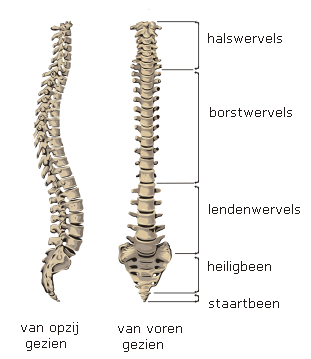 Afbeelding 1
Afbeelding 1Aan elke wervel zit een wervelboog. Deze wervelbogen op elkaar vormen het wervelkanaal. Hierin bevindt zich het ruggenmerg. Tussen elke twee wervels loopt een zenuw uit het ruggenmerg. Deze zenuwen gaan naar uw armen en benen en zorgen voor het gevoel en dat u kunt bewegen.
Tussen de wervels liggen tussenwervelschijven, die onder andere van belang zijn voor de beweeglijkheid van de wervelkolom. De tussenwervelschijf bestaat uit een weke kern en een stevige omhulling
(zie afbeelding 2). Spieren en banden zorgen voor de stevigheid van de wervelkolom. Dit noemen we een spierkorset. Een goed en actief spierkorset ontlast de wervelkolom en de tussenwervelschijven.
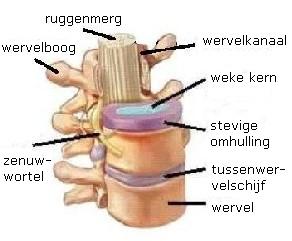 Afbeelding 2
Afbeelding 2
Rughernia
Wanneer in de stevige omhulling een zwakke plek ontstaat, kan de weke kern uitpuilen en op een zenuw drukken. We spreken dan van een rughernia
(zie afbeelding 3). 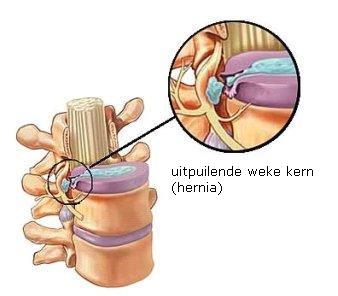 Afbeelding 3
Afbeelding 3Verschijnselen van een rughernia
Bij druk op een zenuw kunnen de volgende verschijnselen optreden:
- pijn in uw bil en been, meestal uitstralend vanaf uw rug;
- een doof gevoel in uw been;
- tintelingen of verlammingsverschijnselen van uw been;
- toenemende, vaak schietende pijn in uw been bij hoesten, niezen en persen;
- pijn in uw rug en been bij het bewegen van de rug, vooral bij het bukken;
- een afwijkende houding, bijvoorbeeld scheefstand van de romp.
- als een zenuw is bekneld die te maken heeft met de controle van de blaas, is het mogelijk dat u niet meer kunt plassen of ongemerkt urine verliest.
De plaats van de pijn en de verschijnselen geven vaak al aan welke zenuw in de knel zit.
Kanaalstenose
Ouderdom brengt een bepaalde mate van slijtage van de tussenwervelschijven en facetgewrichten met zich mee. Het wervelbot wordt onregelmatiger en neemt meer ruimte in, daardoor kan een vernauwing van het wervelkanaal ontstaan met als gevolg dat er druk op de zenuw komt.
De klachten ontstaan vaak tijdens of vlak na het lopen of staan. Mensen met een stenose gaan vaak voorovergebogen lopen. Als u bukt, hurkt of zit, dan krijgt de zenuw meer ruimte en verminderen meestal uw klachten. Dit verklaart onder meer waarom u met een stenose vaak prima kunt fietsen. Klachten kunnen hetzelfde zijn als bij een rughernia.
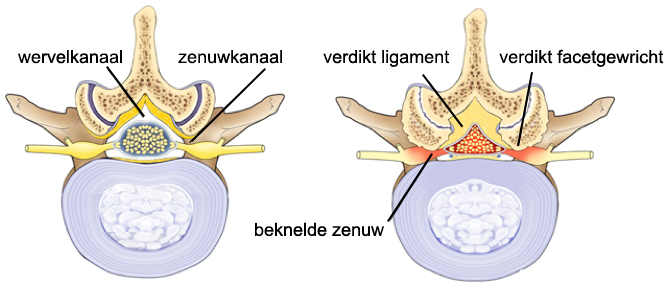
Afbeelding 4: links normaal wervelkanaal, rechts vernauwd wervelkanaal
Diagnose
De neuroloog stelt de diagnose aan de hand van de aard van de klachten, lichamelijk onderzoek, röntgenfoto's en een MRI-scan. Voor informatie over deze onderzoeken, kunt u de folders raadplegen. Deze vindt u op
www.slingeland.nl.
Voorbereiding op de operatie
Pre-operatief spreekuur
Voordat u wordt opgenomen in het ziekenhuis heeft u een gesprek met een anesthesioloog en een verpleegkundige. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen. De verpleegkundige geeft uitleg over de opname en uw verblijf in het ziekenhuis. Ook legt de verpleegkundige uit wat u voor de operatie wel en niet mag eten en drinken. Er wordt bekeken of er aanvullend onderzoek nodig is voor de operatie (bijvoorbeeld bloedprikken of een hartfilmpje).
Voorafgaand aan het pre-operatief spreekuur heeft u een afspraak op het medicatiespreekuur. Een apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek.
Bovengenoemde afspraken worden voor u gemaakt op de polikliniek pre-operatief spreekuur.
Meer informatie over de manier van verdoven vindt u in de folder '
Anesthesie', te raadplegen via
www.slingeland.nl.
Folders
Meer informatie over de manier van verdoven vindt u in de folder '
Anesthesie'. Tijdens het pre-operatief spreekuur krijgt u de folder '
Opname in het Slingeland Ziekenhuis' mee naar huis. Daarin vindt u onder andere informatie over de gang van zaken in het ziekenhuis, wat u meeneemt als u wordt opgenomen en welke voorzieningen er zijn in het ziekenhuis. Informatie over de verpleegafdeling vindt u in de folder van de betreffende
verpleegafdeling. De folders zijn ook verkrijgbaar te raadplegen op
www.slingeland.nl.
Nazorg thuis
Als u geopereerd bent mag u bepaalde huishoudelijke taken en zwaar werk tijdelijk niet meer doen. Wij raden u aan om na te gaan of u recht heeft op huishoudelijke hulp via de Wet Maatschappelijke Ondersteuning (WMO). Dit kunt u bij uw gemeente navragen. Als u geen recht heeft op huishoudelijke hulp, dan is het verstandig om zelf maatregelen te treffen. Het is geen reden om langer in het ziekenhuis te blijven. Als u hulp nodig heeft bij uw persoonlijke verzorging (bijvoorbeeld schoenen aantrekken), kunt u dit bespreken met de afdelingsverpleegkundige. De aanvraag voor zorg aan huis kan vanuit het ziekenhuis worden aangevraagd.
Voor meer informatie kunt u de folders '
Wat regelt u zelf na een ziekenhuisopname' en '
Zorg aan huis na een ziekenhuisopname' raadplegen.
De dag van de operatie
Melden
Meldt u zich op het afgesproken tijdstip bij de medewerker van de receptie bij de hoofdingang. Vervolgens gaat u naar de verpleegafdeling.
Medicijnen
Neemt u uw actuele medicatieoverzicht en de medicijnen die u gebruikt mee naar het ziekenhuis. U kunt uw medicijnen dan tijdens uw opname blijven gebruiken.
Kleding en schoenen
Het is belangrijk om makkelijk zittende kleding mee te nemen voor na de operatie. Ook raden wij u aan stevige schoenen aan te doen of mee te nemen die u makkelijk aan kunt krijgen, die de hele voet omsluiten en een ruwe zool hebben. Slippers of sloffen raden wij af.
Make-up en sieraden
Om medische en hygiënische redenen vragen wij u om op de dag van de ingreep geen make-up en nagellak te gebruiken. Ook mag u tijdens de operatie geen sieraden, piercings en haarspelden dragen.
Contactlenzen en kunstgebit
U mag geen contactlenzen en/of een kunstgebit dragen tijdens de operatie. Doet u deze voor de operatie uit.
Fysiotherapie
Zo mogelijk komt de fysiotherapeut voor de operatie bij u langs. Hij/zij stelt u vragen die van belang zijn voor de revalidatie, zoals de noodzaak van traplopen en uit te voeren activiteiten na de operatie. Ook doet de fysiotherapeut nog een kort onderzoek. Daarna krijgt u instructie over het draaien in een rechte lijn en het actief gebruiken van uw spieren rond de wervelkolom om uw rug te stabiliseren. Als het niet voorafgaand aan de operatie lukt, komt de fysiotherapeut na de operatie bij u langs.
Kort voor de operatie
De verpleegkundige vraagt u om te plassen en geeft u een operatiehemd. Ook meet de verpleegkundige uw bloeddruk, hartslag en temperatuur.
U krijgt van de verpleegkundige een tablet of injectie met een rustgevend middel ter voorbereiding op de narcose, als de anesthesioloog dit met u heeft afgesproken. De verpleegkundige brengt u vervolgens naar de operatiekamer.
De operatie
Tijdens de operatie ligt u op uw buik op de operatietafel. Precies boven de plaats waar de hernia of de kanaalstenose zich bevindt, maakt de neurochirurg een snee in de lengterichting. Om goed bij de hernia of kanaalstenose te kunnen, legt de chirurg de rugspieren opzij en neemt eventueel kleine stukjes bot of woekerend weefsel uit of bij de wervelboog weg. De vrijkomende zenuw wordt voorzichtig opzij gehouden, zodat de chirurg goed bij de uitstulping kan komen.
Bij een hernia bevindt de uitstulping zich onder de zenuwwortel. Soms ligt er ook een afgebrokkeld stuk van de tussenwervelschijf los in het wervelkanaal. De neurochirurg verwijdert dit afgebrokkelde stuk en de uitpuiling.
Om de kans op een nieuwe rughernia zo klein mogelijk te maken, verwijdert de chirurg zoveel mogelijk van de zachte kern van de tussenwervelschijf. In de holte die daardoor ontstaat, groeit later weer nieuw weefsel, zodat de holte in de tussenwervelschijf weer wordt opgevuld. Indien nodig neemt de chirurg ook botrandjes weg om meer ruimte voor de zenuw te maken.
Na de operatie
Controle
Na de narcose wordt u wakker in de uitslaapkamer en na enige tijd brengt de verpleegkundige u terug naar de verpleegafdeling. U heeft een infuus waardoor u vocht en soms pijnstilling toegediend krijgt. De verpleegkundige neemt de eerste uren regelmatig uw bloeddruk, hartslag en temperatuur op.
Ook controleert de verpleegkundige of u voldoende plast en hoe het gevoel is in uw benen. Meld het de verpleegkundige als u zelf veranderingen bemerkt wat betreft pijn, misselijkheid, kracht en gevoel in de benen of als u twijfels heeft over uw gesteldheid.
Pijn
De verpleegkundige vraagt u regelmatig om aan te geven hoeveel pijn u heeft. De pijn wordt via een puntentelling gemeten. U kunt de mate van pijn aangeven met een cijfer tussen 0 (geen pijn) en 10 (ondraaglijke pijn). Een score van maximaal 4 wordt na de operatie als acceptabel beschouwd. Vanaf score 5 geeft de verpleegkundige u extra pijnstilling. Voor uitgebreide informatie over pijnbestrijding kunt u de folder 'Pijnbestrijding na een operatie' raadplegen. Deze folder is verkrijgbaar bij de verpleegkundige.
Bedrust
Na de operatie heeft u 4 uur bedrust, de verpleegkundige houdt dit bij. De eerste 2 uur moet u op uw rug liggen, daarna mag u op uw zij liggen. Na 4 uur mag u onder begeleiding van de verpleegkundige naar het toilet lopen. Belangrijk bij draaien in bed is dat uw gehele rug (van schouders tot bekken) op één rechte lijn blijft. Span daarbij ook uw buikspieren aan.
Eten en drinken
Als u niet misselijk bent, kunt u weer wat eten en drinken.
Bezoek van de neurochirurg/neuroloog
Voor uw operatie heeft de neurochirurg op de polikliniek het verloop van de operatie met u besproken. Als de neurochirurg in Doetinchem aanwezig is, bezoekt hij u na de operatie. Dit is echter niet altijd het geval. Als de neurochirurg niet aanwezig is, komt de neuroloog na de operatie bij u langs.
De dag na de operatie
Controle
De verpleegkundige inspecteert uw wond en verbindt deze zo nodig opnieuw.
Bezoek van de neurochirurg/neuroloog
Wanneer de neurochirurg in Doetinchem aanwezig is, bezoekt hij u omstreeks 8:00u om het verloop van de operatie met u te bespreken. Wanneer hij niet aanwezig is, bezoekt de neuroloog u op een later tijdstip.
Fysiotherapie
s’ Ochtends komt de fysiotherapeut bij u langs en geeft u houdings- en bewegingsinstructies, toegespitst op uw persoonlijke situatie en functioneren. U loopt met de fysiotherapeut op de gang en u loopt onder begeleiding trap als dit in de thuissituatie nodig is. Rust en ontspanning voor de rug, regelmatig afgewisseld met matige inspanning, is belangrijk, beide in een goede houding. U bespreekt dit samen. Algemene richtlijnen ten aanzien van een goede houding vindt u achteraan in deze folder. Als de fysiotherapeut het bewegen voldoende veilig vindt en uw medische situatie het toelaat, mag u de dag na de operatie weer naar huis.
Medicijnen
U krijgt een injectie om trombose te voorkomen.
Ontslag en controle
In de meeste gevallen kunt u de eerste dag na de operatie weer naar huis. U krijgt van ons een afspraak mee voor een controle bij de neurochirug. Deze controle vindt na ongeveer 6 tot 8 weken plaats op de polikliniek Neurologie/Neurochirurgie.
Fysiotherapie
Fysiotherapie is na de operatie niet geïndiceerd, tenzij er specifieke revalidatiedoelstellingen zijn. Dit wordt besproken met de fysiotherapeut en de neurochirurg.
Weer thuis
Hechtingen
Uw huisarts verwijdert de draadhechtingen tussen de achtste en tiende dag na de operatie.
Herstel
Spontaan herstel staat voorop, uw lichaam heeft tijd nodig om te genezen. De eerste 2-3 dagen regelmatig rust nemen is belangrijk: 4-5 keer per dag 20 minuten rust op bed of achterover liggend in een (relax)stoel. Dit mag u afwisselen met rechtop zitten, staan en lopen. U mag zitten maar vermijdt langdurig zitten (>30 minuten) en denk aan een goede zithouding. Belangrijk is dat u uw activiteiten regelmatig afwisselt en goed luistert naar de signalen van uw lichaam. Een bed in de kamer is in principe niet nodig, maar kan handig zijn als u kleine kinderen heeft of moeite heeft met traplopen.
Vervolgens is het belangrijk is dat u uw conditie stapsgewijs opbouwt. De mate waarin verschilt per persoon, dit bespreekt u samen met uw fysiotherapeut. Buiten lopen is een heel geschikte activiteit, hiermee traint u uw spierkorset. Draag hierbij goede stevige schoenen. Luister goed naar de signalen van uw lichaam en schenk aandacht aan een goede houding tijdens zitten, staan en lopen.
Oefeningen
Oefeningen doen mag, maar zoek hierbij geen pijn en eindgrenzen van beweging op.
Toename van pijn
De eerste week na de operatie kan er een toename van pijn in de rug en het been optreden. Dit is een reactie van het lichaam op de operatie door middel van zwelling en stijfheid van spieren. Dit veroorzaakt een vaag uitstralende pijn. U hoeft zich hier geen zorgen over te maken, dit verdwijnt weer.
Schoenen aantrekken
Het aantrekken van schoenen is de eerste week na de operatie soms moeizaam. U mag hierbij de rug niet forceren. Vraag hulp of gebruik een lange schoenlepel en schoenen die gemakkelijk aan te trekken zijn.
Douchen
Douchen mag de dag na de operatie weer, mits de wond dicht is. Zwemmen en in bad mag na 2 weken. Een sauna mag u na 4 weken weer bezoeken.
Licht huishoudelijk werk
Licht huishoudelijk werk mag u na een paar dagen weer hervatten. Doe datgene wat u aankunt en niet teveel ineens. Door uw activiteiten stapsgewijs op te bouwen went uw lichaam geleidelijk aan uw normale dagelijkse activiteiten. Zwaarder huishoudelijk werk, zoals stofzuigen en dweilen, mag u na 3 weken weer gaan doen, indien uw lichaam aangeeft dat dit weer mogelijk is. Bouw dit geleidelijk op.
Fietsen
Fietsen op een hometrainer mag op lage weerstand al na een paar dagen. Buiten fietsen mag na 2 weken.
Autorijden
U mag na 2 weken weer korte afstanden autorijden. Zorg dat uw onderrug goed ondersteund wordt. Bouw het autorijden geleidelijk op in tijd.
Tillen
U mag de eerste 3 weken alleen onder de 5 kg tillen. Bouw dit vervolgens geleidelijk op.
Werken
U mag na 3 weken weer starten met licht werk, wanneer uw lichaam aangeeft dat dit weer lukt. Start met een beperkt aantal uren en bouw het aantal uren geleidelijk op, in samenspraak met uw bedrijfsarts. Om zwaar werk weer aan te kunnen is vaak meer hersteltijd nodig. Afhankelijk van de situatie is het nodig te werken aan een opbouw in conditie en kracht om het werk weer goed aan te kunnen. Doe dit in overleg met uw bedrijfsarts.
Sporten
U mag na 6 weken laag intensief gaan sporten zonder explosieve belasting (springen). Explosieve belasting zult u moeten opbouwen en mag weer na 3 maanden.
Vrijen
Vrijen heeft geen nadelige gevolgen voor uw rug. Vermijd houdingen die niet prettig aanvoelen.
Algemene richtlijnen ten aanzien van een goede houding
Liggen
Zorg voor een goede matras die uw lichaam over de gehele lengte goed steun geeft. Gebruik een kussen dat niet te dik is. Als u op uw rug ligt, kunt u uw knieën eventueel ondersteunen met een dik kussen. Ga in en uit bed op de manier zoals u in het ziekenhuis geleerd wordt.
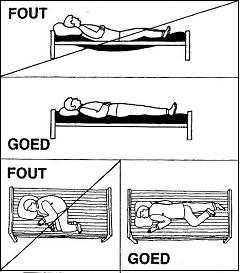
Afbeelding 5: liggen
| 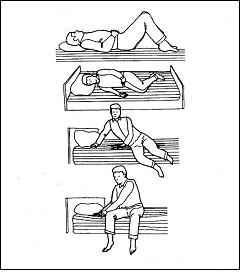
Afbeelding 6: gaan zitten vanuit liggen |
Zitten
Zitten is belastend voor uw rug. Een goede zithouding is belangrijk. Als u in een werkhouding zit (bijvoorbeeld achter een computer of als u aan tafel eet), zit u rechtop met uw onderrug een beetje hol. Gebruik eventueel een klein kussen in het holle deel van uw onderrug. Zit u in rusthouding (bijvoorbeeld als u televisie kijkt), dan zit u in een stoel waarvan de rugleuning licht achterover helt.
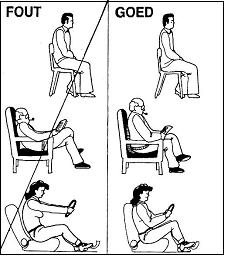 | 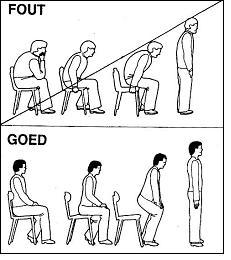 |
| Afbeelding 7: zitten | Afbeelding 8: staan vanuit zitten |
Tillen en bukken
Til in de eerste 3 weken voorwerpen onder 5 kg. Daarna kunt u het gewicht geleidelijk verhogen.
Algemene adviezen bij tillen en bukken:
- til rustig;
- til met twee handen;
- ga door uw knieën als u bukt;
- til de last zo dicht mogelijk bij uw lichaam;
- vermijd een maximaal voorovergebogen houding van de romp;
- vermijd draaien en zijwaarts buigen van de romp.
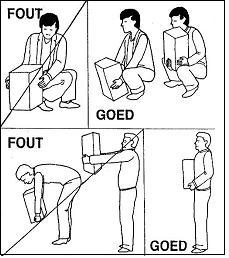
Afbeelding 9: tillen | 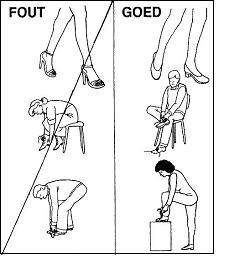
Afbeelding 10: bukken |
Staan en zitten bij huishoudelijke activiteiten
Let op uw houding en de reactie van uw rug. Sta niet te lang in dezelfde houding. Zie afbeeldingen 11 t/m 13 voor voorbeelden.
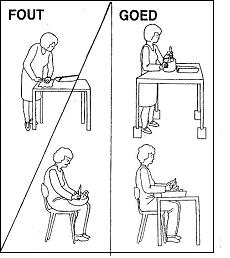
Afbeelding 11: koken | 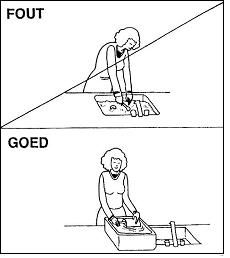
Afbeelding 12: afwassen |
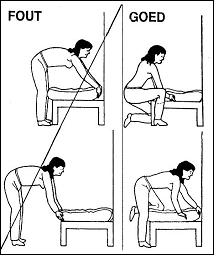
Afbeelding 13: bed opmaken |
|
Verschijnselen en complicaties na de rughernia-operatie
Het dove gevoel in uw been kan na de operatie sterker gevoeld worden dan voor de operatie. Dit komt omdat de pijn voor de operatie overheerste en deze nu weg is. Vaak verdwijnt dit dove gevoel. Ook verlammingsverschijnselen verminderen vaak na de operatie, maar helaas niet altijd of volledig. Rugklachten kunnen eveneens verdwijnen, maar over het algemeen heeft de operatie daarop weinig invloed.
Risico's
Zoals bij iedere operatie, zitten er ook aan de rughernia-operatie risico's vast. De neurochirurg voert de rughernia-operatie jaarlijks tientallen malen uit. Desondanks kan het voorkomen dat na de operatie:
- uitvalsverschijnselen (verlamming/gevoelsverlies) optreden of toenemen doordat de zenuwwortel door de operatie geïrriteerd is geraakt. Meestal is dit tijdelijk, maar soms ook blijvend;
- de wond of de tussenwervelruimte gaat ontsteken;
- het operatiegebied nabloedt;
- 'hersenvocht' lekt omdat er tijdens het verwijderen een gaatje is ontstaan in het vlies rondom het ruggenmerg of in het vlies rondom de zenuwwortel. Als dat het geval is, dient u na de operatie een of meerdere dagen bedrust te houden, zodat het gaatje dicht kan groeien. Het duurt dan een of meer dagen langer voordat u weer naar huis kunt.
U kunt deze risico's het beste voor de operatie met uw arts bespreken. De kans dat deze risico's voorkomen, is zeer klein.
Arts waarschuwen
Waarschuwt u een arts in de volgende gevallen:
- als de wond open gaat;
- als er pus uit de wond komt;
- als de wond steeds dikker wordt;
- als u onhoudbare pijn in rug of been krijgt;
- als er een toenemend krachtverlies aan een of beide benen ontstaat;
- als u niet meer kunt plassen of ongewild urine/ontlasting verliest;
- als u koorts krijgt.
Neem bij problemen of vragen na uw opname in het ziekenhuis contact op met uw huisarts. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis. Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.












