Algemeen
Uw voorste kruisband is gescheurd. Binnenkort wordt u opgenomen in het Slingeland Ziekenhuis voor een operatie aan uw knie. Om u hier zo goed mogelijk op voor te bereiden, ontvangt u deze folder. Hierin vindt u informatie die voor u belangrijk is in de periode voor, tijdens en na uw opname.
Het kniegewricht
De knie is het gewricht waar drie botten bij elkaar komen: het boven- en onderbeen (scheenbeen) en de knieschijf. Het deel van het bot dat grenst aan het gewricht, is bedekt met kraakbeen. Hierdoor kunt u uw knie soepel bewegen.
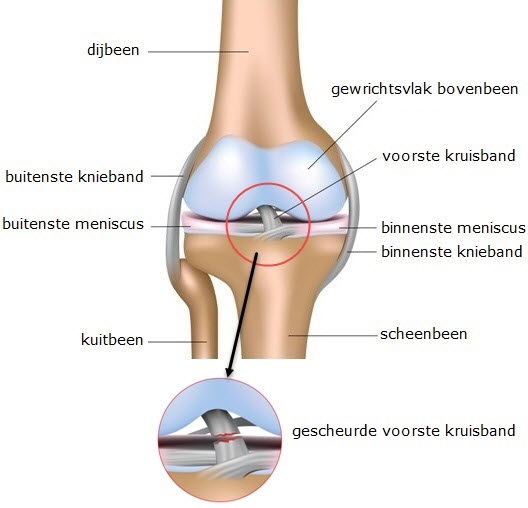
Menisci
Een gezonde knie heeft twee menisci. Dit zijn halve maanvormige kraakbeenschijfjes, die aan de binnen- en buitenzijde in het kniegewricht liggen (de binnen- en buitenmeniscus). De menisci verbeteren het contact tussen het boven- en onderbeen en zorgen onder andere voor schokdemping als u uw knie belast.
Kniebanden
De kniebanden zorgen ervoor dat uw boven- en onderbeen ten opzichte van elkaar in de juiste positie blijven staan, zowel bij een gebogen als gestrekt been (stabiliteit). Aan de binnenzijde van de knie is dit de binnenste knieband. Aan de buitenzijde van de knie zit de buitenste knieband. De kniebanden zorgen voor de zijwaartse stabiliteit van de knie.
Kruisbanden
De kruisbanden zorgen voor de voor- en achterwaartse stabiliteit van de knie. U heeft een voorste en een achterste kruisband. Deze twee gewrichtsbanden kruisen elkaar in het centrum van de knie. De kruisbanden beperken de draaiing van uw knie. De voorste kruisband voorkomt dat uw onderbeen ten opzichte van het bovenbeen naar voren kan bewegen. De achterste kruisband zorgt ervoor dat uw onderbeen ten opzichte van uw bovenbeen niet naar achteren kan bewegen.
De stabiliteit van uw knie moet dusdanig zijn dat u normale activiteiten in het dagelijkse leven en sporten probleemloos kunt uitvoeren.
Een gescheurde voorste kruisband
Uw voorste kruisband kan scheuren omdat uw kniegewricht tijdens een (sport)ongeval de klap niet goed heeft kunnen opvangen. Als uw voorste kruisband is gescheurd, functioneert deze niet meer. U kunt daardoor pijn hebben en een blijvend gevoel van onmacht en instabiliteit krijgen. Het 'door de knie gaan' kan verdere beschadiging van het kniegewricht veroorzaken, bijvoorbeeld van de meniscus of het kraakbeen.
De weken voor de operatie
Medicijnen
Indien u onder behandeling bent bij de Trombosedienst en u gebruikt de medicijnen acenocoumarol of fenprocoumon, dan krijgt u van de secretaresse van de orthopedisch chirurg richtlijnen over het gebruik van deze medicijnen voor de operatie. Zij overlegt dat met de Trombosedienst. Als u suikerziekte heeft, krijgt u ook richtlijnen mee over het gebruik van uw medicijnen.
Voor de operatie vindt er nog een voorbereiding plaats; de pre-operatieve screening. Hoe het traject van de pre-operatieve screening verloopt hangt af van wanneer uw operatie plaatsvindt.
Operatie binnen één week
Wordt u binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal van het ziekenhuis. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht.
Hierna gaat u naar het pre-operatieve spreekuur (route 82). Hier maakt de secretaresse voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Eventueel maakt de secretaresse ook nog een afspraak voor wat aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek).
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk en voorafgaand aan de afspraak in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
Operatie na één week
Wordt u niet binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht. Heeft u geen andere afspraken meer in het ziekenhuis? Dan kunt u na de metingen bij de zelfmeetkiosk naar huis.
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
De secretaresse van het pre-operatieve spreekuur bekijkt de metingen en zal als dat nodig is nog aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek) voor u aanvragen. Het Centraal Planbureau maakt voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Let op: Het Centraal Planbureau kan pas een afspraak maken wanneer de vragenlijsten zijn ingevuld.
Afspraak op het pre-operatief spreekuur
Als de voorbereiding op uw operatie in het ziekenhuis plaatsvindt, heeft u een afspraak op het pre-operatief spreekuur. U heeft dan een gesprek met de apothekersassistent en de anesthesioloog. De apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen.
Meer informatie over de manier van verdoven vindt u in de folder Anesthesie. Deze folder staat voor u klaar in Mijn Slingeland. Hier vindt u ook een instructievideo over de pre-operatieve voorbereiding.
De voorbereiding op uw ziekenhuisopname en uw eventuele nazorg ontvangt u digitaal via Mijn Slingeland of er wordt een telefonische afspraak met u gemaakt.
Digitale voorbereiding
Als de voorbereiding op uw operatie digitaal plaatsvindt, hoeft u niet naar het ziekenhuis voor het pre-operatief spreekuur. U ontvangt alle informatie via Mijn Slingeland. Daarna volgt er wel nog een telefonische afspraak met de apothekersassistent en de anesthesioloog en indien nodig met de verpleegkundige.
Opnamedatum
Wanneer de opnamedatum bekend is, neemt een medewerker van het Centraal Planbureau contact met u op. Dit is een voorlopige datum. Eén werkdag voor de geplande opnamedatum, wordt u gebeld door een medewerker het Centraal Planbureau. U hoort dan of de operatie definitief doorgaat en op welk tijdstip u in het ziekenhuis wordt verwacht.
Voor deze operatie wordt u één dag opgenomen. Indien nodig blijft u één nacht overnachten in het ziekenhuis.
Voorbereiding op de opname en de operatie
Een goede voorbereiding op de operatie is belangrijk. Deze begint al voor de ziekenhuisopname.
- Na de operatie heeft u ongeveer vier weken krukken nodig bij het lopen. U kunt de krukken lenen bij een thuiszorgwinkel. Neemt u deze krukken bij uw opname al mee naar het ziekenhuis.
- Als u een ontsteking in uw lichaam heeft, bijvoorbeeld een blaasontsteking, tandvleesontsteking of luchtweginfectie, meldt u dit dan ruim voor de operatie aan de secretaresse van de orthopedisch chirurg. Dit geld ook voor huidproblemen, zoals wondjes en puistjes rondom het operatiegebied.
- Na de operatie krijgt u een verwijzing voor fysiotherapie. Het is verstandig om tijdig (al voor de operatie) een afspraak te maken met een fysiotherapeut. Wij raden u aan om u te laten behandelen door een fysiotherapeut die ervaring heeft in kruisbandrevalidatie. Het is noodzakelijk dat u bij thuiskomst de fysiotherapie meteen voortzet.
- Gebruikt u op de opnamedag geen bodylotion.
- U mag bij uw vertrek uit het ziekenhuis niet zelf met de auto of fiets naar huis rijden. Zorg ervoor dat iemand u na de operatie kan ophalen uit het ziekenhuis.
Nuchter zijn
Voor de operatie moet u nuchter zijn. Dat wil zeggen dat u tijdelijk niets mag eten en drinken. Tot wanneer u mag eten en drinken, is afhankelijk van het tijdstip waarop u in het ziekenhuis wordt verwacht. Hoe lang u niets mag eten en drinken, staat beschreven op de
nuchterkaart.
Voor de operatie niet ontharen
Bij u vindt een operatie plaats in een lichaamsgebied waar mogelijk haar groeit. Door te ontharen kunt u kleine wondjes in de huid krijgen. Hierdoor ontstaan sneller infecties tijdens of na een operatie. Dit willen we zoveel mogelijk voorkomen. Daarom vragen wij u minimaal een week voor de operatie niet meer zelf het operatiegebied te ontharen. De chirurg bepaalt of het nodig is om te ontharen. Als dit het geval is, gebeurt dit direct voor de operatie in het ziekenhuis.
Nagelverzorging en sieraden
Zorgt u ervoor dat uw nagels kort, schoon en zonder nagellak zijn als u geopereerd wordt. Dit is belangrijk om infecties te voorkomen. Ook kan het operatieteam aan de hand van uw nagels controleren hoe het zuurstofgehalte in uw bloed is. Kunstnagels hoeft u niet te verwijderen, maar meld het wel aan de verpleegkundige als u deze heeft.
Doet u uw sieraden (zoals ringen en piercings) thuis alvast af. Om infecties en ander letsel te voorkomen, mag u deze niet dragen tijdens de operatie. Vanwege uw veiligheid mag u tijdens de operatie ook geen bril, lenzen, gebitsprothese, gehoorapparaat en make-up dragen.
De opname
Voorbereiding op de operatie
Op de verpleegafdeling stelt de verpleegkundige u nog een aantal vragen en vertelt hoe laat u wordt geopereerd. De verpleegkundige meet uw bloeddruk, hartslag en temperatuur en markeert uw been waaraan u wordt geopereerd met een stift.
Ongeveer 45 minuten voor de operatie krijgt u operatiekleding aan. Eventueel krijgt u slaap- en pijnmedicatie, om te voorkomen dat u na de operatie veel pijn heeft. Vlak voor de ingreep brengt de verpleegkundige u naar de operatiekamer. U krijgt een infuusnaald in uw arm waardoor vocht en medicijnen worden toegediend. Daarna stapt u over op de operatietafel. De operatieassistenten sluiten u aan op de bewakingsystemen. De anesthesioloog houdt zo onder andere uw bloeddruk en ademhaling constant in de gaten. Om infecties te voorkomen, krijgt u vlak voor de operatie antibiotica via het infuus. Daarna geeft de anesthesioloog u de verdoving die met u is besproken.
De operatie
Nadat de anesthesioloog u verdoving heeft gegeven, maakt de orthopedisch chirurg een snede. Er zijn twee verschillende methoden om een gescheurde voorste kruisband te herstellen:
1. Jones-techniek
Bij de Jones-techniek maakt de orthopedisch chirurg een nieuwe voorste kruisband van het middelste deel van de pees die tussen de knieschijf en het onderbeen loopt. Aan de uiteinden van de pees zit een stukje bot. Deze pees wordt op de plek van de oorspronkelijke voorste kruisband geplaatst. De chirurg zet de pees vast met schroeven.
2. Hamstringtechniek
Bij de hamstringtechniek maakt de orthopedisch chirurg een nieuwe voorste kruisband van twee pezen van de hamstring (de buigspieren van de bovenbenen). De pezen komen op de plaats van de oorspronkelijke voorste kruisband. De chirurg zet de pezen vast met schroeven.
De pezen die zijn gebruikt om de nieuwe voorste kruisband te maken, noemen we een transplantaat. In beide gevallen ontstaan op de plaats waar het transplantaat wordt weggehaald, lichte pijnklachten. Deze pijnklachten zijn tijdelijk van aard. De spierkracht op de plaats waar de pezen zijn weggehaald, herstelt zich vanzelf weer.
Beide operaties duren ongeveer 1,5 uur. Na de operatie krijgt u om uw knie een drukverband.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Daar wordt ter controle een röntgenfoto gemaakt van uw knie. Blijven uw bloeddruk, hartslag en ademhaling stabiel, dan brengt een verpleegkundige u naar de verpleegafdeling.
Infuus
Op de dag van de operatie krijgt u een infuus waardoor u vocht toegediend krijgt.
Pijn en pijnbestrijding
Het is normaal dat u na de operatie wat pijn heeft. U krijgt pijnstilling in de vorm van tabletten of een injectie.
Effecten van de verdoving
Na de algehele verdoving (narcose) kunt u last hebben van slaperigheid, misselijkheid of overgeven. Ook kunt u keelpijn hebben. Dat komt omdat u tijdens de narcose bent beademd door middel van een buis in uw keel. Het kan ook voorkomen dat u last van spierpijn heeft.
Als u een ruggenprik heeft gehad, komt het gevoel in uw benen langzaam terug.
Trombose
Om de kans op trombose te verkleinen, raden wij u aan om te bewegen. Moet u in bed blijven? Zit dan zoveel mogelijk rechtop en beweeg uw tenen en voeten op en neer. In sommige gevallen worden er door de orthopeed Fraxiparine-injecties voorgeschreven gedurende een bepaalde periode, afhankelijk van de medische voorgeschiedenis. Als u al bloedverdunners gebruikt en onder controle bent bij de Trombosedienst, dan bepaalt de arts of en hoelang u Fraxiparine dient te gebruiken.
De eerste dagen na de operatie
In overleg met de orthopeed verwijdert de verpleegkundige het drukverband. U krijgt een elastische kous (tubigrip) om uw knie. Deze kous ondersteunt uw knie en voorkomt dat uw knie gaat zwellen. U hoeft deze kous alleen overdag te dragen.
Na de operatie mag u onder begeleiding van de verpleegkundige uit bed komen. U kunt dan in een stoel gaan zitten. Indien mogelijk gaat u ook al traplopen. Als het nodig is, komt er een fysiotherapeut bij u langs.
De orthopedisch chirurg komt na de operatie bij u langs. U kunt dan ook vragen stellen.
Weer naar huis
Wanneer alle controles goed zijn en de orthopedisch chirurg akkoord is, mag u weer naar huis. Dit is meestal de dag van de operatie.
Wanneer u weer naar huis gaat, krijgt u het volgende mee:
- een controleafspraak bij de orthopedisch chirurg, zes weken na de operatie;
- eventueel een recept voor de injecties (fraxiparine);
- een machtiging (verwijzing) en een overdracht voor fysiotherapie buiten het ziekenhuis. Neemt u deze machtiging en overdracht mee bij uw eerste bezoek aan de fysiotherapeut.
Overdracht
De behandelend arts informeert uw huisarts over uw ontslag.
Hechtingen
De orthopeed maakt gebruik van oplosbare hechtingen. Deze hechtingen zullen na een aantal dagen vanzelf oplossen/uitvallen.
Adviezen voor thuis
Mogelijk heeft u na de operatie nog een tijdje last van uw knie. Wij adviseren u het volgende:
- Bij een warme, gezwollen knie, kunt u gebruik maken van koude kompressen (cold packs). Leg altijd iets tussen de huid en de koude kompressen, bijvoorbeeld een theedoek. Leg daarnaast uw been omhoog.
- Als u pijnstillers nodig heeft, is paracetamol (500 mg) vaak voldoende. U mag viermaal daags 2 tabletten paracetamol à 500 mg innemen.
- De elastische kous (tubigrip) gebruikt u totdat de zwelling van uw knie grotendeels is verdwenen. U kunt dit met uw fysiotherapeut overleggen. Gebruikt u deze kous alleen overdag.
Fysiotherapie
Begin binnen 2 dagen na uw ontslag uit het ziekenhuis met fysiotherapie. De fysiotherapie in het ziekenhuis sluit dan goed aan op de fysiotherapie in de thuissituatie. I
De eerste week thuis
Houdt u de eerste week thuis zoveel mogelijk rust. Rust is zeer belangrijk voor een goede genezing. Gebruikt u bij het lopen altijd twee krukken. Uw dagelijkse activiteit is deze week beperkt tot het lopen van kleine stukjes en het doen van oefeningen voor uw knie. De fysiotherapeut legt uit hoe u de knie strekt en buigt en uw spieren traint. De fysiotherapeut beoordeelt wanneer u de oefeningen kunt uitbreiden. Dit hangt af van de hoeveelheid pijn die u voelt en de zwelling en warmte van de knie. In de eerste week is het vooral belangrijk om te zorgen dat u uw knie goed strekt. U mag geen kussentje onder de knieholte leggen. Dit kan de strekbeweging van uw knie beperken. U mag de knie verder buigen dan 90 graden. Doe dit op geleide van pijn en forceer het niet.
Complicaties en risico's na de operatie
Bij een voorste kruisbandoperatie kunnen algemene complicaties ontstaan, zoals een nabloeding, een wondinfectie en trombose. De kans op deze complicaties is klein. Bij sommige patiënten ontstaat een doof gevoel naast het litteken. Dit komt omdat kleine zenuwtakjes naar de huid bij de operatie beschadigd raken. Soms herstelt het gevoel na verloop van tijd, soms zijn de klachten blijvend.
In enkele gevallen kan de knie niet meer volledig gestrekt of goed gebogen worden. Dit kan het gevolg zijn van littekenweefsel in de knie. Dit littekenweefsel kan de orthopedisch chirurg met een kijkoperatie verwijderen.
Neemt u contact op als:
- uw knie rood en/of pijnlijk wordt of als er vocht uit de wond komt;
- u een dikke, warme en pijnlijke kuit krijgt;
- u koorts heeft.
Neem bij problemen of vragen na uw opname in het ziekenhuis contact op met uw huisarts. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis. Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.
Autorijden
Na 4 tot 6 weken kunt u vaak weer autorijden. Belangrijk is dat u weer veilig kunt autorijden. U moet weer een noodstop kunnen maken.
Werken
Normaal gesproken kunt u na 4 tot 6 weken weer kantoorwerkzaamheden verrichten. Heeft u een fysiek zwaarder beroep, dan kunt u over het algemeen na 10 tot 12 weken weer werken. Overlegt u altijd met uw arts wanneer u uw werk mag hervatten.
Hervatten van werkzaamheden/activiteiten
Tijdens de controleafspraak (6 weken na de operatie) bespreekt de orthopedisch chirurg met u welke activiteiten u weer mag uitvoeren.
Vragen
Heeft u vóór de operatie nog vragen, dan kunt u op werkdagen tijdens kantooruren bellen met de secretaresse van uw orthopedisch chirurg op telefoonnummer (0314) 32 96 18.
Met vragen en problemen na uw opname kunt u terecht bij uw huisarts. Buiten kantoortijden kunt u bellen met de huisartsenpost.
Voor meer informatie kunt u ook terecht op onderstaande websites:
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



