Algemeen
Binnenkort wordt u opgenomen in het Slingeland Ziekenhuis voor een operatie aan uw schouder. U krijgt een kunstgewricht in uw schouder; de schouderprothese. Om u hier zo goed mogelijk op voor te bereiden, ontvangt u deze folder. Hierin vindt u alle informatie die voor u belangrijk is in de periode voor, tijdens en na uw opname.
Het schoudergewricht
Het schouderblad en de kop van de bovenarm vormen het schoudergewricht. Het schouderblad heeft een kleine kom waarin de kop van de bovenarm past. Zowel de kop en de kom zijn bedekt met kraakbeen. Hiertussen bevindt zich een laagje gewrichtsvocht zodat het gewricht soepel kan draaien. Het geheel wordt omgeven door het gewrichtskapsel.
Wat zijn de klachten
Door het slijten van het kraakbeen (artrose), kan het gewricht niet meer soepel bewegen. Dit veroorzaakt pijn en stijfheid van het gewricht. Door de irritatie die ontstaat bij het bewegen, wordt ook meer gewrichtsvocht aangemaakt. Hierdoor wordt het gewricht dik.
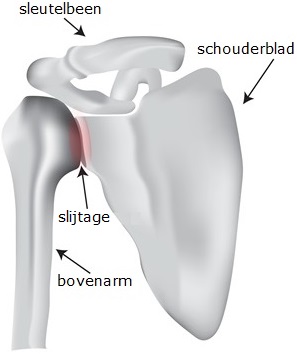 Afbeelding: schoudergewricht met slijtage
Afbeelding: schoudergewricht met slijtageWanneer is een schouderprothese nodig
- Door slijtage in het kraakbeen in de schouder, kunnen uw klachten zo ernstig zijn dat pijnstillers en/of fysiotherapie niet meer helpen. De orthopedisch chirurg kan dan samen met u besluiten om het versleten gewricht te vervangen door een kunstgewricht.
- Bij reumatische ziektes, bijvoorbeeld reumatoïde artritis. Reumatoïde artritis kan een snellere afbraak van het kraakbeen in de schouders veroorzaken.
- Na complexe breuken van de schouder.
- Na het afsterven van de kop in de bovenarm. Dit komt voor als er een tekort aan bloedtoevoer naar de kop in de bovenarm is geweest.
De weken voor de operatie
Afspraak maken met de anesthesioloog en de verpleegkundige
De secretaresse van uw orthopedisch chirurg stuurt u door naar het Centraal Planbureau. Daar maakt u een afspraak voor uw bezoek aan de anesthesioloog en de verpleegkundige.
Bloedprikken
Vóór uw bezoek aan de anesthesioloog, dient u bloed te laten prikken. U kunt hiervoor terecht bij het Laboratorium Afname in het ziekenhuis.
Bezoek aan de anesthesioloog
Voordat u wordt opgenomen, heeft u een gesprek met de anesthesioloog. De anesthesioloog bespreekt met u of er nog aanvullend onderzoek nodig is voor de operatie (bijvoorbeeld een hartfilmpje) en op welke manier u wordt verdoofd tijdens de operatie. De verdoving bij een klassieke schouderprothese is algeheel (narcose). De anesthesioloog overlegt met u of uw arm extra wordt verdoofd voordat u onder narcose gaat (plexusverdoving). De plexusverdoving zorgt ervoor dat u de eerste uren na de operatie weinig tot geen pijnklachten heeft in uw arm.
Meer informatie over de manier van verdoven vindt u in de folder 'Anesthesie', verkrijgbaar bij de polikliniek Orthopedie en te raadplegen via de website www.slingeland.nl.
Vertelt u de anesthesioloog altijd welke medicijnen u gebruikt. De anesthesioloog geeft u richtlijnen over het gebruik van medicijnen voor de operatie. Bijvoorbeeld wanneer u dient te stoppen met de inname van bloedverdunnende middelen of pijnstillers. Indien u onder behandeling bent bij de Trombosedienst en u gebruikt de medicijnen acenocoumarol of fenprocoumon, dan krijgt u van de secretaresse van de orthopedisch chirurg richtlijnen over het gebruik van deze medicijnen voor de operatie. Zij overlegt met degene die deze medicijnen heeft voorgeschreven en indien nodig met de Trombosedienst.
Bezoek aan het verpleegkundig spreekuur
Voordat u wordt opgenomen, brengt u een bezoek aan het verpleegkundig spreekuur. Neemt u de persoon, die u na uw ontslag uit het ziekenhuis helpt met uw verzorging, mee naar het verpleegkundig spreekuur. Brengt u ook de medicijnen die u gebruikt mee naar dit spreekuur.
Een verpleegkundige geeft tijdens het spreekuur uitleg over uw opname. Ook legt de verpleegkundige uit wat u voor de operatie wel en niet mag eten en drinken.
De verpleegkundige adviseert u over mogelijke aanpassingen in huis en waar u hulpmiddelen kunt huren of kopen. Ook bespreekt de verpleegkundige met u of en op welke manier u hulp nodig heeft als u na de operatie weer thuis bent. De verpleegkundige overlegt vervolgens met de transferverpleegkundige van het Transferbureau Zorg in het ziekenhuis. Zij nemen uw zorgvraag in behandeling.
In de folders 'Zorg aan huis na een ziekenhuisopname', 'Opname in een zorginstelling na een ziekenhuisverblijf' en 'Wat regelt u zelf na een ziekenhuisopname' vindt u meer informatie over de verschillende soorten zorg die mogelijk zijn na een ziekenhuisverblijf. De folders zijn verkrijgbaar bij de verpleegkundige en te raadplegen op www.slingeland.nl.
Opnamedatum bekend
Zodra de opnamedatum bekend is, neemt een medewerker van het Centraal Planbureau contact met u op. Dit is een voorlopige datum. Eén werkdag voor de geplande opnamedatum, wordt u gebeld door een medewerker van het Centraal Planbureau. U hoort dan of de operatie definitief doorgaat en op welk tijdstip u in het ziekenhuis wordt verwacht.
De opnameduur is ongeveer drie dagen.
Voorbereiding op de opname en de operatie
Een goede voorbereiding op de operatie is belangrijk, deze begint al voor de ziekenhuisopname.
- Als u medicijnen gebruikt, overlegt u dan met de anesthesioloog welke medicijnen u kunt blijven gebruiken en met welke medicijnen u tijdig voor de operatie dient te stoppen.
- Neemt u de medicijnen die u gebruikt, mee naar het verpleegkundig spreekuur.
- Meldt u zich voor de operatie aan bij een fysiotherapeut bij u in de buurt. Deze fysiotherapeut begeleidt u met revalideren vanaf het moment dat u weer thuiskomt. Het is noodzakelijk dat u bij thuiskomst de fysiotherapie snel voortzet.
- Als u een ontsteking in uw lichaam heeft, bijvoorbeeld een blaasontsteking, tandvleesontsteking of luchtweginfectie, meldt u dit dan ruim voor de operatie aan de secretaresse van de orthopedisch chirurg. Dit geldt ook voor huidproblemen zoals wondjes, puistjes en rode liezen. U kunt dan niet geopereerd worden omdat de kans bestaat dat het geopereerde gebied na de operatie ook gaat ontsteken.
- Bedenkt u welke hulp en hulpmiddelen u na uw ontslag uit het ziekenhuis nodig heeft. Denk bijvoorbeeld aan huishoudelijke taken, het wassen en het aan- en uittrekken van kleding. U kunt hulp inschakelen van vrienden of familie maar er zijn ook andere vormen van hulp zoals maaltijdservice, tijdelijke opname in een verzorgingshuis en thuiszorg.
- Zorgt u ervoor dat uw nagels kort, schoon en zonder nagellak zijn als u geopereerd wordt. Dit is belangrijk om infecties te voorkomen. Ook kan het operatieteam aan de hand van uw nagels controleren hoe het zuurstofgehalte in uw bloed is. Kunstnagels hoeft u niet te verwijderen, maar meldt het wel aan de verpleegkundige als u deze heeft.
- Doet u uw sieraden (zoals ringen en piercings) thuis alvast af/uit. Om infecties en ander letsel te voorkomen, mag u deze niet dragen tijdens de operatie.
- Vanwege uw veiligheid mag u tijdens de operatie ook geen bril, lenzen, gebitsprothese, gehoorapparaat en make-up dragen.
Wat neemt u mee
Zorgt u ervoor dat u bij de opname het volgende bij u heeft:
- medicijnen in originele medicijnverpakking
- actuele medicatieoverzicht (verkrijgbaar bij uw eigen apotheek)
- informatie over eventuele allergieën
- stevige schoenen
- ruim zittende kleding (liefst met voorsluiting) die u direct na de operatie kunt aantrekken
- een bakje voor gebitsprothese en/of koker voor de bril
Na de operatie verblijft u op een andere verpleegafdeling dan voor de operatie. Wij adviseren u daarom om de volgende spullen na de operatie door een naaste mee te laten nemen, zoals:
- nachtkleding
- toiletspullen
- leesboek of tijdschriften
- ochtendjas
- pantoffels
- deze folder
Wat neemt u niet mee naar het ziekenhuis
- sieraden
- veel geld
- waardevolle papieren
Voorbereiding op de operatie in het ziekenhuis
Voor de operatie mag u geen bodylotion gebruiken en eventuele nagellak dient u te verwijderen.
Ongeveer 45 minuten voor de operatie krijgt u slaap- en pijnmedicatie. De pijnmedicatie is bedoeld om te voorkomen dat u veel pijn heeft na de operatie. Om te zorgen dat u voldoende vocht binnenkrijgt, brengt de verpleegkundige een infuus in uw arm of hand in. Het infuus wordt ook gebruikt voor het toedienen van medicijnen en indien nodig voor bloedtransfusie.
De verpleegkundige brengt u vervolgens in uw bed naar de operatiekamer. Om de kans op infecties te verkleinen krijgt u voor de operatie antibiotica toegediend.
Als gekozen is voor een plexusverdoving, dan krijgt u deze kort voor de operatie toegediend.
De operatie
Het plaatsen van een schouderprothese gebeurt meestal via een insnede van ongeveer 10 à 20 cm aan de voorzijde van uw schouder. De grootte van de insnede is afhankelijk van uw gewicht en de grootte van uw schouder. De orthopedisch chirurg vervangt altijd de versleten kop van de bovenarm door een nieuwe kop. Deze nieuwe kop is van metaal. De nieuwe kop wordt op een steel in de schacht van uw bovenarm geplaatst.
In veel gevallen vervangt de orthopedisch chirurg ook de kom. Deze nieuwe kom is van hoogwaardig kunststof. De prothese wordt of vastgelijmd met botcement of zonder botcement geplaatst. Als de prothese zonder botcement wordt geplaatst, zal deze vanzelf 'vastgroeien'.
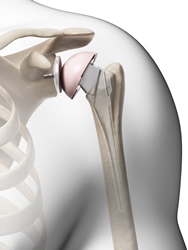 Afbeelding: nieuwe kop en nieuwe kom
Afbeelding: nieuwe kop en nieuwe kom
Soms laat de orthopedisch chirurg een kunststofslangetje, ook wel drain genoemd, in de wond achter om het wondvocht af te voeren. Dit wondvocht wordt buiten uw lichaam opgevangen. Aansluitend aan de operatie krijgt u een verband aangelegd waardoor uw arm in de juiste stand blijft staan.
De operatie duurt ongeveer anderhalf tot twee uur.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Daar wordt een röntgencontrolefoto gemaakt van de nieuwe schouderprothese. Blijven uw bloeddruk, hartslag en ademhaling goed, dan kunt u weer terug naar de verpleegafdeling. Op de verpleegafdeling controleert de verpleegkundige regelmatig uw bloeddruk, hartslag en wond. Daarnaast controleert de verpleegkundige het gevoel in uw hand.
U krijgt op de verpleegafdeling nog twee keer antibiotica toegediend: 8 en 16 uur na de operatie. U krijgt deze antibiotica om infecties te voorkomen.
Na de operatie kunt u door de narcose last hebben van slaperigheid, misselijkheid of overgeven.
Pijn en pijnbestrijding
Pijn hebben is geen prettige ervaring en is niet goed voor uw herstel. Pijn heeft ook een remmende werking op de mate van bewegen. Na de operatie krijgt u een PCA-pompje. PCA is een afkorting van Patiënt Controlled Analgesia. Met dit PCA-pompje kunt u zelf uw pijn controleren. Zodra u pijn voelt opkomen, drukt u op de knop van het pompje. Het pompje geeft dan een kleine hoeveelheid morfine af in uw bloed. Het effect van de morfine is al na enkele minuten merkbaar. Is het effect nog onvoldoende, dan drukt u na ongeveer tien minuten weer op de knop. Dit kunt u net zo vaak herhalen tot de pijn aanvaardbaar is. Het pompje is zo ingesteld dat u niet teveel morfine kunt toedienen.
Op de dag van de operatie is het mogelijk dat u meer slaapt dan normaal. Het moet echter niet zo zijn dat u voortdurend slaapt. U houdt het pompje gedurende de eerste dagen na de operatie. Naast het pompje krijgt u ook paracetamoltabletten of zetpillen tegen de pijn.
Eerste dag na de operatie
De dag na de operatie mag u onder begeleiding van de verpleegkundige uit bed. Uw arm rust dan in een sling (immobilizer). Een sling is een band om uw nek waarin u uw arm laat rusten.
Wanneer u voldoende drinkt en heeft geplast, verwijdert de verpleegkundige het infuus. Meestal is dit op de eerste dag na de operatie. Als u een drain heeft gekregen, verwijdert de verpleegkundige deze op verzoek van de orthopedisch chirurg.
De eerste dag na de operatie wordt u op bed gewassen. Zodra het mogelijk is, mag u zich weer wassen bij de wastafel. De verpleegkundige helpt u hierbij. De verpleegkundige controleert uw wond en plakt er een schone pleister op.
Als er geen complicaties zijn en u zich goed voelt, kunt u de dag na de operatie weer lopen. U bent dus niet ziek. U mag overdag zo snel mogelijk uw eigen kleding weer aan.
Visite orthopedisch chirurg
De orthopedisch chirurg komt iedere dag rond het middaguur bij u langs om te zien en te bespreken hoe u herstelt. U kunt dan ook uw vragen stellen.
Complicaties na de operatie
De volgende complicaties kunnen voorkomen na een schouderprotheseoperatie:
Bloeduitstorting
De meeste patiënten hebben na de operatie een bloeduitstorting bij de wond. Deze bloeduitstorting verdwijnt na een paar dagen/weken vanzelf.
Infectie
Infecties komen zelden voor. Infecties kunnen optreden op het moment dat u nog in het ziekenhuis verblijft, maar het is ook mogelijk dat ze na maanden of jaren optreden. Als u in de toekomst een ontsteking of infectie krijgt (bijvoorbeeld een ontstoken nagelriem, een huidinfectie, een blaasontsteking), vertelt u dan aan uw huisarts, tandarts of specialist dat u een gewrichtsprothese heeft. Meestal heeft u antibiotica nodig om een infectie van de schouderprothese en het gebied er omheen, te voorkomen.
Dit advies geldt uw leven lang. Het kan voorkomen dat het geopereerde gebied warm aanvoelt, pijnlijk is, rood is of dat er vochtophoping ontstaat en u koorts heeft (zelfs tot jaren later). In dat geval dient u contact op te nemen met uw huisarts. Buiten kantoortijden kunt u bellen met de huisartsenpost.
Zwelling van de hand
Als uw hand gezwollen is en pijn doet, uw vingers stram zijn en uw hand klam aanvoelt, dient u contact op te nemen met uw huisarts.
Vaat- of zenuwstelsel
Een complicatie aan het vaat- of zenuwstelsel komt zelden voor. De orthopedisch chirurg informeert u hierover.
Ontwrichting
De schouderprothese kan net als een normaal schoudergewricht ontwrichten ('uit de kom' schieten). Als de kop van de bovenarm niet meer in de kom van het schouderblad zit, noemen we dat een ontwrichting. Omdat de spieren rond de schouder net na de ingreep nog moeten genezen, is dan de kans op een ontwrichting groter. Uw fysiotherapeut geeft u oefeningen om uw schouderspieren te verstevigen. De fysiotherapeut geeft u ook adviezen over welke bewegingen u beter niet kunt maken om schouderontwrichting te voorkomen.
Loslating prothese
Zelden komt het voor dat de schouderprothese loslaat. In dat geval kan opnieuw een operatie nodig zijn.
Trombose
Om de kans op trombose te verkleinen krijgt u tijdens uw verblijf in het ziekenhuis dagelijks een injectie met een bloedverdunnend middel (Nadroparine - fraxiparine®). Ook raden wij u aan om te bewegen om de kans op trombose te verkleinen. Moet u in bed blijven? Zit dan zoveel mogelijk rechtop en beweeg uw tenen en voeten op en neer.
Decubitus
Decubitus noemen we ook wel 'doorliggen'. Doorliggen is een beschadiging van de huid en/of het onderliggende weefsel. De beschadiging wordt veroorzaakt door voortdurende druk op de huid en het schuiven in bed en/of op de stoel. De huid van de rug, heupen, hielen en stuit is gevoelig voor doorliggen.
Op de dag van de operatie ligt u in bed, de dagen erna gaat u gewoon weer uit bed.
Het is belangrijk dat u:
- regelmatig uw billen optilt in het bed of in de stoel ('liften');
- goed eet en drinkt;
- eigen sokken (liefst badstof) aan heeft in bed, om de directe druk op uw hielen te verminderen.
- zo snel mogelijk weer mobiel wordt.
De revalidatie
Revalidatie in het ziekenhuis
De eerste twee weken heeft uw arm rust nodig. De verpleegkundige vertelt u welke oefeningen u met uw arm kunt doen.
Revalidatie thuis
Als u thuis bent, kunt u de oefeningen doen die u in het ziekenhuis heeft geleerd. Daarna doet u de oefeningen die u van uw fysiotherapeut heeft gekregen.
U heeft de eerste weken zeker nog pijn, maar deze klachten nemen geleidelijk af. Het duurt ongeveer drie tot vier maanden voordat u weer hersteld bent. Het herstel kan ook langer duren.
Weer naar huis
Wanneer u weer naar huis gaat, krijgt u het volgende mee naar huis:
- zo nodig een recept voor pijnstillers en pleisters;
- een controleafspraak bij de orthopedisch chirurg, ongeveer zes weken na de operatie;
- een verwijzing voor fysiotherapie.
Uw huisarts krijgt bericht van ons dat u weer thuis bent. Twee weken na de operatie belt een medewerker van de polikliniek u om te vragen hoe het met u en met de wond gaat.
Hechtingen
De orthopeed maakt vaak gebruik van oplosbare hechtingen. Deze hechtingen lossen na een aantal weken vanzelf op.
De meest gestelde vragen na het plaatsen van een nieuwe schouderprothese
1. Hoelang kan mijn schoudergewricht pijnlijk blijven
Na de operatie merkt u dat de pijn geleidelijk minder wordt. De pijn moet na ongeveer drie maanden over zijn.
2. Hoe vaak moet ik oefenen
Van de verpleegkundige krijgt u oefeningen voor thuis. Hij/zij adviseert u hoe vaak u de oefeningen thuis kunt doen.
3. Wanneer mag ik weer autorijden
Als u voldoende controle heeft over uw geopereerde schouder, kunt u met uw arts overleggen wanneer u weer kunt autorijden. Het is niet verstandig om te rijden wanneer u nog pijnmedicatie slikt.
4. Wanneer mag ik weer fietsen
Als u voor de operatie ook al regelmatig fietste, mag u ongeveer tien weken na de operatie weer fietsen. U moet wel voldoende controle over uw schouder hebben.
5. Wanneer mag ik weer douchen of in bad
Het is verstandig de eerste drie maanden na de operatie niet in bad te gaan, vanwege het gevaar van uitglijden. U mag wel douchen. Douche niet te lang en niet te warm. Droog de wond na het douchen goed en plak er een schone pleister op. Gebruikt u rond het wondgebied geen crème of lotion.
6. Hoe verzorg ik mijn wond
Uw wond moet droog en schoon blijven. Plakt u er regelmatig een schone pleister op, bijvoorbeeld na het douchen of bij wondlekkage. De huid rondom de hechtingen/nietjes kan er wat rood of geïrriteerd uitzien. Wanneer de hechtingen zijn opgelost, neemt de roodheid af. Als het wondgebied rood en gezwollen is, warm aanvoelt en/of wanneer er vocht uitkomt, dient u contact op te nemen met uw huisarts.
7. Wanneer mag ik in bed weer op de geopereerde zijde slapen
U mag na ongeveer tien weken weer op uw geopereerde zijde slapen.
8. Wanneer mag ik weer sporten
Het nieuwe gewricht is een kunstgewricht en dit is altijd kwetsbaar. Zware lichamelijke inspanningen en sporten kunnen de levensduur van het nieuwe gewricht verkorten. Bespreekt u daarom met uw arts wanneer u welke sport weer mag beoefenen.
9. Wanneer mag ik weer huishoudelijk werk verrichten
Dit is afhankelijk van het soort huishoudelijk werk, bespreekt u dit daarom met uw arts.
Vragen
Heeft u vóór uw operatie nog vragen, dan kunt u op werkdagen tijdens kantooruren bellen met de secretaresse van uw orthopedisch chirurg op telefoonnummer (0314) 32 96 18.
Voor vragen of problemen na de operatie kunt u contact opnemen met uw huisarts. Buiten kantoortijden kunt u bellen met de huisartsenpost.
Voor informatie kunt u ook terecht op
https://orthopedie.slingeland.nl.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.




