Algemeen
Binnenkort wordt u opgenomen voor een liesbreukoperatie. Door middel van deze folder willen we u informeren over de behandeling en de daarbij behorende voorbereiding en nazorg.
Een liesbreuk is een uitstulping van het buikvlies door een zwakke plek of opening (breuk) van de buikwand in de liesstreek. In deze uitstulping kan een gedeelte van de buikinhoud, zoals vocht of een deel van de darm, terechtkomen. De breuk zwelt hierdoor op, vooral bij een staande houding of bij hoesten en persen.
Een liesbreuk kan ontstaan als er vaak een grote druk op de buikwand is, bijvoorbeeld bij iemand die op een verkeerde manier tilt, veel hoest of hard perst bij de ontlasting of bij het plassen.
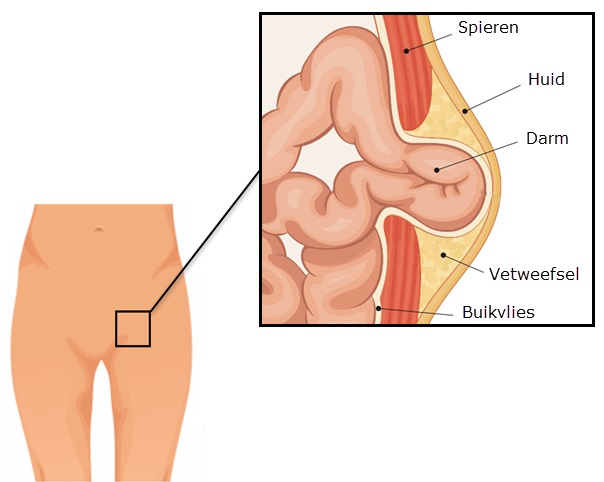
Afbeelding: een liesbreukEen liesbreuk verdwijnt nooit uit zichzelf en kan groter worden. Ook bestaat er bij iedere breuk de kans dat de darm bekneld raakt. In dat geval is een spoedoperatie noodzakelijk. Dit wordt voorkomen met een liesbreukoperatie.
Diagnose en onderzoek
Tijdens het eerste bezoek op de polikliniek beoordeelt de chirurg of er sprake is van een liesbreuk. De chirurg stelt de diagnose liesbreuk aan de hand van de bevindingen tijdens het lichamelijk onderzoek. Aanvullend onderzoek is over het algemeen niet noodzakelijk.
Wanneer de breuk is vastgesteld zal de chirurg met u bespreken hoe in uw geval de breuk behandeld kan worden. In het algemeen zal de chirurg een operatie adviseren. Wanneer u echter weinig klachten ondervindt van de breuk en/of u heeft daarbij door bijkomende zaken een verhoogd operatierisico, kan er afgezien worden van operatie.
Het kan zijn dat u door een andere chirurg wordt geopereerd dan de chirurg die u heeft gezien op de polikliniek.
Voorbereiding op de operatie
Voor de operatie vindt er nog een voorbereiding plaats; de pre-operatieve screening. Hoe het traject van de pre-operatieve screening verloopt hangt af van wanneer uw operatie plaatsvindt.
Operatie binnen één week
Wordt u binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal van het ziekenhuis. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht.
Hierna gaat u naar het pre-operatieve spreekuur (route 82). Hier maakt de secretaresse voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Eventueel maakt de secretaresse ook nog een afspraak voor wat aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek).
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk en voorafgaand aan de afspraak in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
Operatie na één week
Wordt u niet binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht. Heeft u geen andere afspraken meer in het ziekenhuis? Dan kunt u na de metingen bij de zelfmeetkiosk naar huis.
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
De secretaresse van het pre-operatieve spreekuur bekijkt de metingen en zal als dat nodig is nog aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek) voor u aanvragen. Het Centraal Planbureau maakt voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Let op: Het Centraal Planbureau kan pas een afspraak maken wanneer de vragenlijsten zijn ingevuld.
Afspraak op het pre-operatief spreekuur
Als de voorbereiding op uw operatie in het ziekenhuis plaatsvindt, heeft u een afspraak op het pre-operatief spreekuur. U heeft dan een gesprek met de apothekersassistent en de anesthesioloog. De apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen.
Meer informatie over de manier van verdoven vindt u in de folder Anesthesie. Deze folder staat voor u klaar in Mijn Slingeland. Hier vindt u ook een instructievideo over de pre-operatieve voorbereiding.
De voorbereiding op uw ziekenhuisopname en uw eventuele nazorg ontvangt u digitaal via Mijn Slingeland of er wordt een telefonische afspraak met u gemaakt.
Digitale voorbereiding
Als de voorbereiding op uw operatie digitaal plaatsvindt, hoeft u niet naar het ziekenhuis voor het pre-operatief spreekuur. U ontvangt alle informatie via Mijn Slingeland. Daarna volgt er wel nog een telefonische afspraak met de apothekersassistent en de anesthesioloog en indien nodig met de verpleegkundige.
Nagelverzorging/sieraden
Zorgt u ervoor dat uw nagels kort, schoon en zonder nagellak zijn als u geopereerd wordt. Dit is belangrijk om infecties te voorkomen. Ook kan het operatieteam aan de hand van uw nagels controleren hoe het zuurstofgehalte in uw bloed is. Kunstnagels hoeft u niet te verwijderen, maar meld het wel aan de verpleegkundige als u deze heeft.
Doet u uw sieraden (zoals ringen en piercings) thuis alvast af. Om infecties en ander letsel te voorkomen, mag u deze niet dragen tijdens de operatie. Vanwege uw veiligheid mag u tijdens de operatie ook geen bril, lenzen, gebitsprothese, gehoorapparaat en make-up dragen.
In het ziekenhuis
U wordt op de dag van de operatie opgenomen. Meldt u zich op het afgesproken tijdstip bij de medewerker van de receptie bij de hoofdingang.
Een verpleegkundige van de afdeling ontvangt u en legt u de gang van zaken uit. U krijgt een operatiejasje aan en de verpleegkundige brengt u naar het operatiecomplex.
De operatie
De liesbreuk kan op twee manieren worden verholpen, namelijk door middel van een:
- 'klassieke' liesbreukoperatie
- scopische operatie
'Klassieke' liesbreukoperatie
Bij de 'klassieke' liesbreukoperatie maakt de chirurg een snede nabij de breuk, verwijdert de uitstulping van het buikvlies en brengt de inhoud ervan weer terug in de buikholte. De opening in de buikwand wordt vernauwd of geheel gesloten. Daarbij wordt de buikwand verstevigd door een stukje kunststof in te hechten. Dit kunststof materiaal is veilig en wordt doorgaans goed door het lichaam geaccepteerd. Het gebruik van kunststof is de laatste jaren standaard geworden.
Scopische liesbreukoperatie
Bij de scopische operatie (kijkoperatie) brengt de arts instrumenten en een cameraatje in via enkele gaatjes in uw buikwand. De camera is verbonden aan een tv-monitor. De arts kan via de camera zijn handelingen zien op de tv-monitor. De arts brengt de inhoud van de uitstulping vanuit uw buikholte terug in uw buik. De opening in de buikwand wordt vervolgens afgedekt met een kunststof mat. De kunststof mat verstevigt de buikwand. Het voordeel van deze operatie is dat de kans op pijnklachten na de operatie kleiner is dan bij een 'klassieke' operatie. Een nadeel is dat de operatie onder narcose plaatsvindt.
De scopische liesbreukoperatie is niet geschikt:
- als u al diverse buikoperaties heeft gehad;
- als de chirurg de inhoud van de uitstulping niet terug kan plaatsen in uw buik;
- als er problemen zijn met de bloedstolling.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Wanneer u weer goed wakker bent en alles stabiel is, gaat u naar de verpleegafdeling. Na de operatie zijn de volgende punten van belang:
Infuus
Na de operatie heeft u een infuus in uw arm. Dit zorgt ervoor dat er voldoende vocht binnenkomt. Als het drinken goed gaat, u geplast heeft en u zich goed voelt, verwijdert de verpleegkundige het infuus.
Trombose
U krijgt eenmalig een injectie om trombose te voorkomen. Ook is het belangrijk dat u in beweging bent om trombose te voorkomen. Moet u in bed blijven? Zit dan zoveel mogelijk rechtop en beweeg uw tenen en voeten op en neer.
Pijn
Na de operatie zal het operatiegebied pijnlijk zijn. Tegen de pijn kunt u pijnstillers als paracetamol gebruiken. Deze zijn te koop bij apotheek en drogist. Het is aan te raden deze pijnstillers voor de operatie alvast in huis te halen.
Wond
Bij hoesten, niezen of persen raden wij u aan het wondgebied te ondersteunen met uw hand. Bij een scopische operatie vult het operatiegebied zich met wondvocht. Er kan dan een zwelling ontstaan. In de weken na de operatie trekt dit vanzelf weg. Ook kunnen er donkerblauwe tot zelfs zwarte bloeduitstortingen ontstaan. Zo'n bloeduitstorting kan uitzakken naar de balzak bij de man en naar de grote schaamlip bij de vrouw. Dit is normaal en verdwijnt binnen een aantal weken. U kunt een strakke onderbroek of zwembroek dragen om pijnklachten te onderdrukken.
Beweging
Het is belangrijk dat u snel na de operatie weer in beweging komt. Dit is goed voor de bloedcirculatie en de spijsvertering. Meestal komt u op de dag van de operatie al uit bed. Als het goed gaat, mag u wat gaan lopen.
Stoelgang
Het kan zijn dat uw stoelgang moeizaam verloopt. U krijgt bij ontslag een zetpil mee. Gebruik deze op de tweede dag na de operatie als u nog geen spontane ontlasting heeft gehad.
Naar huis
Zodra u weer voldoende hersteld bent, de pijn onder controle is en u wat gegeten en gedronken heeft, mag u weer naar huis. Meestal is dit dezelfde dag of een dag na de operatie. De chirurg informeert uw huisarts over uw ontslag. In deze ontslagbrief staat alles over uw behandeling en de nazorg.
Controleafspraak
De secretaresse heeft voor u al een controleafspraak gemaakt. Dit kan een telefonische afspraak zijn met een arts van de polikliniek Chirurgie of een controlebezoek aan het ziekenhuis.
Hechtingen
De chirurg hecht de wond meestal met oplosbare hechtingen. Deze hoeven dus niet te worden verwijderd.
Vervoer
Wij adviseren u om u door iemand naar huis te laten begeleiden. In verband met de verdoving die u heeft gekregen, is het niet toegestaan zelf een voertuig te besturen in de eerste 24 uur na de operatie.
Lichamelijke inspanning
Wij adviseren om 2 weken na de liesbreukoperatie geen zware lichamelijke inspanning te verrichten.
Stoelgang
U dient tijdens de ontlasting zo min mogelijk te persen. U kunt een gemakkelijke stoelgang bevorderen door veel te drinken, vezelrijke voeding te gebruiken en voldoende te bewegen.
Douchen
U mag de eerste dag gewoon met pleister douchen. Vanaf de tweede dag na de operatie hoeft u de wond niet meer te bedekken. Een week na de operatie mag u weer in bad en zwemmen.
Mogelijke complicaties
Geen enkele operatie is zonder risico's. Zo zijn ook bij deze operaties de normale kans op complicaties aanwezig, zoals nabloeding, wondinfectie, trombose of longontsteking.
Neem bij problemen of vragen na uw opname in het ziekenhuis contact op met uw huisarts. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis. Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.
Complicaties op lange termijn
Nieuwe liesbreuk:
Bij een klein percentage van de geopereerde patiënten ontstaat na verloop van tijd op dezelfde plaats opnieuw een liesbreuk. Meestal is dan weer een operatie nodig.
Infectie:
Zelden treedt er infectie van het kunststofmateriaal op. In dat geval moet soms het kunststof matje worden verwijderd.
Chronische pijnklachten:
Het komt soms voor dat chronische pijnklachten ontstaan. Dat komt omdat de verstevigende mat wordt vastgemaakt aan de buikwand. Omdat in het operatiegebied enkele zenuwen lopen - bij de man ook nog de zaadstreng - is een beschadiging van deze structuren denkbaar. Deze complicaties treden gelukkig zelden op. De consequentie van schade aan een zenuw kan gevoelloosheid zijn of soms juist een blijvende pijnklacht rond het operatiegebied.
Heeft u voor de operatie al veel pijnklachten? Dan kan het voorkomen dat de pijnklachten blijven. Ook als de liesbreuk verholpen is.
Vragen
Heeft u vóór de behandeling nog vragen, dan kunt u op werkdagen contact opnemen met de secretaresse van de polikliniek Chirurgie, telefoonnummer (0314) 32 99 88.
Heeft u na de behandeling nog vragen, dan kunt u contact opnemen met uw huisarts.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



