Inhoudsopgave
1. Inleiding2. Polikliniek Hartfalen 2.1 Bereikbaarheid
2.2 Zorgverleners op de polikliniek Hartfalen
2.3 Verloop van het traject op de polikliniek Hartfalen
2.4 Verloop van uw bezoek aan de polikliniek Hartfalen
3. Informatie over hartfalen 3.1 Wat is hartfalen?
3.2 Oorzaak van hartfalen
3.3 Klachten bij hartfalen
3.4 Contact opnemen bij klachten
3.5 Omgaan met de diagnose hartfalen
4. Behandelmogelijkheden bij hartfalen 4.1 Medicijnen bij hartfalen
4.2 Aanvullende behandelingen
4.3 Leefregels
5. Leefregels bij hartfalen 5.1 Dagelijks wegen
5.2 Zoutbeperking
5.3 Vochtbeperking
1. Inleiding
U heeft hartfalen. Dit heeft invloed op uw dagelijks leven. De cardioloog of de verpleegkundig specialist heeft u verwezen naar de polikliniek Hartfalen. In deze folder leest u meer informatie over hartfalen, de begeleiding op de polikliniek Hartfalen en de leefregels bij hartfalen.
2. De polikliniek Hartfalen
Op de polikliniek Hartfalen heeft u een afspraak met de verpleegkundig specialist of verpleegkundig consulent hartfalen. Zij zijn gespecialiseerd in het behandelen en begeleiden van mensen met hartfalen. Zij adviseren u over hoe u in het dagelijks leven moet omgaan met uw beperkingen en meer grip op uw ziekte krijgt. Onderwerpen die aan bod komen zijn:
- hartfalen en de gevolgen ervan;
- het gebruik van medicijnen;
- leefregels bij hartfalen;
- bewegen en uw inspanningsvermogen;
- dieet en gewichtscontrole;
- het herkennen van klachten en hoe te handelen;
- eventueel monitoring via ThuisMeten via Mijn PGO.
2.1 Bereikbaarheid polikliniek Hartfalen
Als u vragen heeft, kunt u telefonisch of via e-consult contact opnemen met de verpleegkundig specialist hartfalen:
Telefonisch
De verpleegkundig specialist is maandag, dinsdag en donderdag van 08.30 tot 17.00 uur bereikbaar via het telefoonnummer: (0314) 32 91 42. Bel bij voorkeur vóór 15.00 uur.
Indien nodig kunt u op woensdag en vrijdag via de polikliniek Cardiologie contact hebben met de cardioloog.
E-consult
Niet-dringende vragen kunt u stellen via een e-consult in
Mijn Slingeland.
Afspraak maken
Voor het maken van een afspraak belt u de polikliniek Cardiologie op (0314) 32 95 55 of mailt u naar
hartfalen@slingeland.nl.
2.2 Zorgverleners op de polikliniek Hartfalen
Bij uw begeleiding op de polikliniek Hartfalen zijn de volgende zorgverleners betrokken:
- Dr. A. Schultz
Superviserend cardioloog - Mariëtte Streefland
Verpleegkundig specialist polikliniek Hartfalen - Fabienne Speldekamp
Verpleegkundig specialist (in opleiding) polikliniek Hartfalen
2.3 Verloop van het traject op de polikliniek Hartfalen
Het traject op de polikliniek Hartfalen bestaat uit verschillende afspraken:
- Eerste contact
Uw eerste contact met de polikliniek Hartfalen vindt plaats:
- bij een ziekenhuisopname op de verpleegafdeling; of
- bij een poliklinische verwijzing na twee weken op de polikliniek Hartfalen. - Elke twee weken telefonisch contact
Na het eerste contactmoment is er ongeveer iedere twee weken telefonisch contact, waarbij u vooraf bloed laat prikken. Indien nodig volgt er later een evaluatiegesprek van het traject op de polikliniek Hartfalen. - Eind van het traject
Als het traject op de polikliniek Hartfalen wordt beëindigd, wordt u terugverwezen naar de cardioloog of uw eigen huisarts. In principe blijft u onder controle bij de cardioloog.
2.4 Verloop van uw bezoek aan de polikliniek Hartfalen
Wanneer u een afspraak heeft op de polikliniek, gaat u eerst naar de zelfmeetkiosk in de centrale hal van het ziekenhuis. Hier kunt u eenvoudig zelf uw vitale waarden meten, die direct zichtbaar zijn in uw patiëntendossier. Op de polikliniek kan de verpleegkundig specialist u lichamelijk onderzoeken. Indien nodig kan zij in overleg met de cardioloog uw medicijnen aanpassen. De verpleegkundig specialist hartfalen werkt nauw samen met de cardiologen en andere zorgverleners binnen en buiten het ziekenhuis. Zo kan de verpleegkundig specialist als het nodig is u verwijzen naar een diëtist, hartfalenverpleegkundige in de eerstelijn of het traject hartfalenrevalidatie met fysiotherapie in het ziekenhuis.
3. Informatie over hartfalen
3.1 Wat is hartfalen?
U krijgt dan last van verschillende klachten, zoals kortademigheid, minder energie, vermoeidheid, vocht vasthouden en een versneld hartritme. Lopen en dagelijkse activiteiten als boodschappen dragen of traplopen kosten u veel moeite.
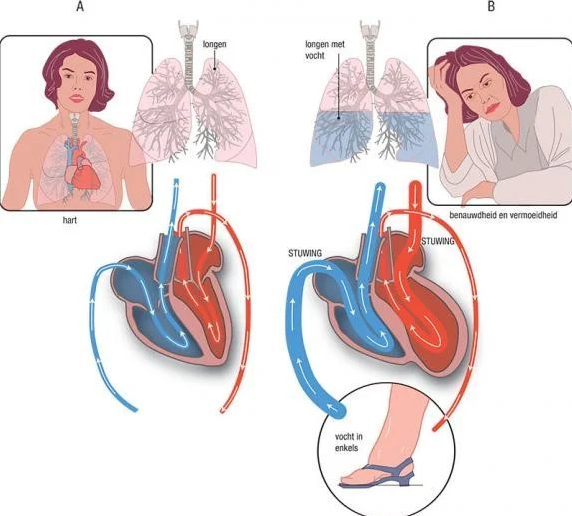
Bron afbeelding: Leids Universitair Medisch Centrum
3.2 Oorzaak van hartfalen
Er zijn verschillende oorzaken van hartfalen, waaronder:
- een of meerdere hartinfarcten;
- langdurig een hoge bloeddruk;
- hartklepproblemen;
- ritmestoornissen;
- ziekte van de hartspier (cardiomyopathie).
Andere oorzaken kunnen zijn: overmatig alcoholgebruik, drugsgebruik, chemotherapie na kanker, schildklierafwijkingen, aangeboren hartafwijkingen, longaandoeningen en ernstige infecties.
3.3 Klachten bij hartfalen
De klachten en de ernst verschillen per patiënt. De ernst wordt ingedeeld in vier klassen, waarbij de klachten bij inspanning bepalend zijn:
- Klasse 1
U heeft geen klachten, maar in het verleden wel klachten gehad. - Klasse 2
U heeft klachten tijdens forse inspanning, maar geen klachten in rust of bij lichte inspanning. - Klasse 3
U heeft klachten bij lichte inspanning, maar in rust geen of weinig klachten. - Klasse 4
U heeft al klachten in rust en ook bij elke inspanning.
De klachten die vaak voorkomen bij patiënten met hartfalen zijn kortademigheid en vocht vasthouden:
Kortademigheid herkent u aan:
- toename kortademigheid bij inspanning of in rust;
- nachtelijke kortademigheid bij platliggen, onrustig slapen;
- vaak last van hoesten of een droge kriebelhoest, met name bij platliggen.
Vocht vasthouden herkent u aan:
- toename van gewicht: van 2 kg of meer in 2-3 dagen;
- dikke voeten, enkels, benen, gezwollen vingers en een voller gezicht;
- een vol gevoel in de buik, opgezette buik, harde of gespannen buik, misselijkheid, verminderde eetlust;
- strakker zittende schoenen of kleren;
- overdag minder plassen en donkere urine. ’s Nachts juist vaker moeten plassen;
- toename van vermoeidheid, lusteloosheid en/of zwakte;
- hartkloppingen, een snelle of onregelmatige hartslag;
- minder concentratievermogen, verwardheid.
3.4 Contact opnemen bij klachten
Neem contact op met de polikliniek als:
- u een gewichtstoename heeft van 2 kg of meer in 2-3 dagen;
- klachten van kortademigheid en vocht vasthouden binnen enkele dagen toenemen;
- u langer dan 1 dag koorts of diarree heeft en moet braken. Mogelijk moeten in overleg bepaalde hartfalenmedicijnen tijdelijk gestopt worden vanwege het risico op uitdroging.
|
3.5 Omgaan met de diagnose hartfalen
Als u te horen krijgt dat u hartfalen heeft, is dat een bericht om te moeten verwerken. Het is niet gek dat u schrikt of dat er gevoelens overheersen van schrik, ongeloof, boosheid en/of verdriet. Soms kan de diagnose ook opluchten, omdat u al langere tijd met onverklaarbare klachten leeft.
De ziekte is meestal niet te genezen. U blijft de rest van uw leven hartfalenpatiënt. U krijgt te maken met diverse beperkingen en leefregels waar u uw leven op moet aanpassen. Veel dingen gaan niet meer zoals voorheen, maar er is geen reden om bij de pakken neer te zitten. Met de juiste medicijnen en leefregels brengt u uw leven weer in balans. Een juiste behandeling kan ervoor zorgen dat u langer blijft leven en minder kans heeft om opgenomen te worden in het ziekenhuis. Ook is de kwaliteit van leven vaak beter met dan zonder behandeling.
4. Behandelmogelijkheden bij hartfalen
De behandeling van hartfalen heeft twee doelen: het wegnemen van de oorzaak (als dat mogelijk is) en het verminderen van de klachten. Voor de meeste patiënten is hartfalen een chronische aandoening, waarbij behandeling goed mogelijk is maar geen genezing van de ziekte. De behandeling bestaat dan uit een combinatie van medicijnen en leefregels.
4.1 Medicijnen bij hartfalen
Bij hartfalen is er meestal een combinatie van medicijnen. Welke medicijnen dit zijn, hangt af van de knijpkracht van het hart, of u vocht vasthoudt en of er nog andere aandoeningen zijn. Volgens de richtlijnen voor hartfalen moeten de hartfalenmedicijnen in een zo hoog mogelijke dosering gegeven worden. Het ophogen van de medicijnen gebeurt stapsgewijs om eventuele bijwerkingen te kunnen monitoren en is afhankelijk van de bloeduitslagen.
Belangrijke aandachtspunten bij het gebruik van medicijnen:
- Medicijnen kunnen effect hebben op de kwaliteit van leven. Het is daarom belangrijk dat u ze nauwkeurig en volgens voorschrift inneemt.
- Stop nooit zonder overleg met medicijnen en verander nooit zelf de dosering.
- Heeft u vragen over uw medicijnen? Of ervaart u bijwerkingen? Neem dan contact op met de polikliniek Hartfalen.
Veel voorkomende medicijnen
1. ACE-remmers Werking: het verlagen van de bloeddruk, zodat het hart het bloed makkelijker kan wegpompen en de bloedsomloop verbetert.
Namen: o.a. Perindopril (=Coversyl), Enalapril (=Renitec), Ramipril (=Tritace), Lisinopril (=Zestril), Quinapril (=Acupril), Captopril (=Capoten).
Mogelijke bijwerkingen: - Droge hoest
- Duizeligheid of een licht gevoel in het hoofd door een te lage bloeddruk
- Huiduitslag
- Zwellen van de lippen, gezicht, keel (kan een allergische reactie zijn, direct een arts waarschuwen!)
2. ARNI: Entresto Werking: een combinatie van een ACE-remmer met Valsartan. Het verlaagt de bloeddruk en ondersteunt het hart.
Naam: Sacubitril/Valsartan (=Entresto).
Mogelijke bijwerkingen:- Zwellen van gezicht, tong en/of keel en hierdoor moeite met slikken of ademhalen (kan een allergische reactie zijn, direct een arts waarschuwen!)
- Duizeligheid of licht gevoel in het hoofd door een te lage bloeddruk
- Hoge kaliumconcentratie in het bloed (in bloedonderzoek aan te tonen)
- Verminderde werking van de nieren
3. Bètablokkers Werking: het verlagen van de bloeddruk en hartslag, verminderen van de zuurstofbehoefte van het hart. Het hart hoeft hierdoor minder hard te werken.
Namen: o.a. Metoprolol (=Selokeen), Carvedilol of Bisoprolol (=Emcor).
Mogelijke bijwerkingen: - Duizeligheid door een te lage bloeddruk of hoofdpijn
- Tragere polsfrequentie
- Tijdelijk meer kortademig of meer vocht vasthouden in het begin van het gebruik (melden aan de polikliniek Hartfalen!)
- Koude handen en voeten
- Hoesten
- Vermoeidheid
- Impotentie
- Slapeloosheid, hallucinaties of nachtmerries
4. SGLT-II-remmersWerking: meer uitscheiding van glucose en natrium door de nieren.
Namen: Dapagliflozine (=Forxiga) of Empagliflozine (=Jardiance).
Mogelijke bijwerkingen:- Genitale infecties, urineweginfecties of schimmels
- Duizeligheid
- Huiduitslag
- Rugpijn
5. Aldosteron antagonistenWerking: het stimuleren van de afvoer van vocht en natrium, maar niet het mineraal kalium. Het vermindert littekenvorming (fibrose) van het hart.
Namen: o.a. Spironolacton of Eplerenon (=Inspra).
Mogelijke bijwerkingen:Spironolacton- Hoofdpijn
- Gynaecomastie (borstvorming bij mannen)
Eplerenon 6. Diuretica (plastabletten)Werking: het bevorderen van de zoutuitscheiding door de nieren. Het zout neemt vocht mee.
Namen: o.a. Furosemide, Bumetanide of Hydrochloorthiazide
Mogelijke bijwerkingen:- Spierkrampen, met name in de benen, of onrustige benen
- Jicht
- Huiduitslag
- Tekenen van uitdroging (weinig plassen, misselijkheid, duizeligheid)
Mogelijke aanvullende medicijnen
7. Angiotensine-II-antagonisten (ARB)Werking: het verlagen van de bloeddruk.
Namen: o.a. Losartan (=Cozaar), Valsartan (=Diovan) of Candesartan (=Atacand).
Mogelijke bijwerkingen:- Duizeligheid
- Huiduitslag of galbulten
- Zwellen van de lippen, gezicht, keel (kan een allergische reactie zijn, direct een arts waarschuwen!)
- Diarree
- Vermoeidheid
8. Digoxine (Lanoxin)Werking: het vergroten van de knijpkracht van het hart en hiermee het verlagen van de hartfrequentie.
Naam: Digoxine (=Lanoxin)
Mogelijke bijwerkingen:- Misselijkheid, verminderde eetlust, braken
- Diarree
- Verwardheid
- Hartkloppingen
- Wazig/slecht zien
9. Nitraten (vaatverwijders)Werking: het verwijden van de bloedvaten en hierdoor verbeteren van de bloeddoorstroming. Als gevolg hiervan het dalen van de bloeddruk.
Namen: o.a. Nitroglycerine, Isosorbidemononitraat, Monocedocard of Promocard.
Mogelijke bijwerkingen:- Hoofdpijn
- Duizeligheid
- Misselijkheid
- Lage bloeddruk
- Snelle hartfrequentie
4.2 Aanvullende behandelingen
Naast medicatie kan het nodig zijn dat u gedotterd wordt. Bij een dotterbehandeling wordt een vernauwing in een kransslagader van het hart verholpen. Het kan ook zijn dat uw hart ondersteund moet worden met een bepaald type pacemaker of ICD. Bijvoorbeeld wanneer beide hartkamers niet meer tegelijkertijd samenknijpen of bij het optreden van hartritmestoornissen. Of dit voor u van toepassing is, bespreekt de cardioloog met u.
Daarnaast komt u mogelijk in aanmerking voor genetisch onderzoek. De cardioloog verwijst u dan door naar een gespecialiseerd centrum.
4.3 Leefregels en adviezen bij hartfalen
Bij hartfalen is het belangrijk dat u zich houdt aan een aantal leefregels:
- Dagelijks wegen
- Vocht- en zoutinname beperken
In de volgende hoofdstukken geven wij u hier uitgebreid informatie over.
Daarnaast is het bij hartfalen extra belangrijk dat u goed voor uw lichaam zorgt:
- Eet gezond en gevarieerd, raadpleeg zo nodig een diëtist
- Stop met roken
- Verminder overgewicht
- Drink geen of weinig alcohol
- Beweeg voldoende
Bewegen is goed bij hartfalen. Hoeveel u kunt bewegen, hangt af van de klachten die u ervaart. Veel mensen met hartfalen voelen zich beter wanneer zij zich regelmatig inspannen. U zult zich moeten aanwennen dat alle inspanningen bij hartfalen extra energie kosten en dat u hier langer van moet herstellen. Met de juiste hoeveelheid lichaamsbeweging kunt u de bloedstroom bevorderen en bepaalde klachten verlichten. Vuistregel: wissel activiteit en rust regelmatig af.
Via het traject Hartfalenrevalidatie kunt u gerichte adviezen krijgen over bewegen bij hartfalen en conditie opbouwen. De verpleegkundig specialist Hartfalen zal met u bespreken of dit passend is in uw situatie.
5. Leefregels bij hartfalen
5.1 Dagelijks wegen
Een plotse toename van het gewicht kan betekenen dat het lichaam te veel vocht vasthoudt. Vocht vasthouden kan al in een vroeg stadium klachten geven. Het is belangrijk dat u zelf elke ochtend op een vast moment gaat wegen, bijvoorbeeld na het eerste toiletbezoek in de ochtend of voor het aankleden of het ontbijt.

De weegschaal kan een verschil in gewicht aangeven als deze wordt verplaatst. Laat deze daarom altijd op dezelfde plek of ondergrond staan.
Neem contact op als:- u een gewichtstoename heeft van 2 kg of meer in 2-3 dagen;
- klachten van kortademigheid en vocht vasthouden binnen enkele dagen toenemen;
- u langer dan 1 dag koorts of diarree heeft en moet braken. Mogelijk moeten in overleg bepaalde hartfalenmedicijnen tijdelijk gestopt worden vanwege het risico op uitdroging.
|
Weegtabel
Noteer dagelijks uw gewicht en eventuele bijzonderheden in onderstaande tabel.
| Datum | Gewicht | Bijzonder-heden | | Datum | Gewicht | Bijzonder-heden |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
| | | | | | |
5.2 Zoutbeperking
Voor mensen met hartfalen is het belangrijk het gebruik van zout zoveel mogelijk te beperken. Zout verhoogt de bloeddruk en zorgt ervoor dat het lichaam vocht vasthoudt. De Hartstichting adviseert om per 24 uur maximaal 6 gram te gebruiken. Als u te veel zout gebruikt, dan kunt u last krijgen van opgezette voeten, enkels, benen, buik en kortademigheid. Dit kan uiteindelijk leiden tot een ziekenhuisopname.
Hieronder geven wij u meer informatie over zout en geven wij u adviezen over zoutbeperking.

Wat is zout?
Zout bevat natrium, een mineraal dat het lichaam nodig heeft om te functioneren. Natrium houdt vocht vast in het lichaam en dus moet de inname van natrium worden beperkt. De meeste mensen eten te veel zout. Het advies is om niet meer dan 6 gram zout per dag te gebruiken.
Op het etiket van voedingsmiddelen leest u hoeveel gram zout in het betreffende product zit. Met zout bedoelen we keukenzout ofwel natriumchloride (NaCI). Zeezout, aromazout, Himalayazout en Keltisch zeezout bevatten evenveel natrium als gewoon keukenzout.
Welke producten bevatten zout?
Het zout dat ons lichaam nodig heeft zit van nature al in ons voedsel. 80 procent van het zout dat u op een dag binnenkrijgt, is afkomstig van bewerkte voedingsmiddelen. Het meeste zout is aanwezig in vleeswaren, kaas, brood, soepen in blik of pak, kant-en-klaarmaaltijden, pizza’s, sauzen en snacks. Fabrikanten voegen zout niet alleen toe vanwege de smaak, maar ook voor de houdbaarheid en structuur van een product.
20 procent van het zout dat we binnenkrijgen voegen we zelf toe aan onze voeding, bijvoorbeeld bij het koken en aan tafel. Er zit veel zout in aromazout, ketjap, maggi, bouillonblokjes, mosterd, sambal en specerijenmixen.
Hoe beperkt u het gebruik van zout?
Zoutsoorten met minder natrium zijn JOZO Bewust, Verstegen zonder toegevoegd zout en LoSalt. Hierin is natrium voor een deel vervangen door kalium, wat de bloeddruk in het lichaam niet verhoogt. Gebruikt u kaliumsparende plasmedicatie? Overleg dan eerst met uw behandelaar of u deze zoutsoorten kunt gebruiken. Vanwege een goede schildklierwerking, kunt u het beste kiezen voor een soort waaraan jodium is toegevoegd.

Tips voor minder zout
- Bouw het zoutgebruik geleidelijk af, minder zout is even wennen.
- Bereid de warme maaltijd met zo min mogelijk zout.
- Diepvriesgroente bevat meestal geen zout, in tegenstelling tot groente uit blik of pot.
- Breng het eten op smaak met kruiden en specerijen: bieslook, peterselie, basilicum, tijm, oregano, munt, nootmuskaat, kaneel, kerrie, peper, paprikapoeder, gemberpoeder. Voor extra smaak aan een gerecht kunt u ook een uitje, citroensap, azijn, een teentje knoflook, paprika of gebakken champignons toevoegen.
- Vleeswaren die weinig zout bevatten zijn: rosbief, fricandeau, kipfilet, kalkoenfilet of natriumarme vleeswaren als natriumarme kaas of zoet beleg.
- Een maaltijdservice biedt ook zoutarme maaltijden.
5.3 Vochtbeperking
Bij hartfalen is het ook belangrijk dat u uw vochtinname beperkt. Hierdoor wordt het hart minder zwaar belast en kan het zijn functie beter uitoefenen. Een vochtbeperking geldt in combinatie met een zoutbeperking.

Adviezen
- Patiënten met hartfalen die plasmedicatie gebruiken (furosemide of bumetanide), krijgen het advies niet meer dan 1500 ml vocht per 24 uur te drinken. Dit geldt voor patiënten met het gebruik van plasmedicatie als furosemide of bumetanide.
- Als hartfalen stabiel is en u geen plasmedicatie gebruikt, is het advies om niet meer dan 1700 ml vocht per 24 uur te drinken. Na het maken van een nieuwe echo kan de cardioloog besluiten om de vochtbeperking uit te breiden naar 2000ml per 24 uur.
Overleg altijd met uw cardioloog of verpleegkundig specialist hartfalen of het voor u zinvol is uw dagelijkse vochtinname te beperken tot 1500ml.
Extra vocht bij warm weer
Bij warm weer (>25 graden Celsius) mag u één tot twee glazen per dag extra drinken naast de 1500ml. Bij de combinatie met plasmedicatie is het belangrijk om aandacht te hebben voor uitdrogingsverschijnselen. Overleg indien nodig met de verpleegkundig specialist hartfalen.
Vochtopname
Vocht neemt u op via:
- Dranken: water, koffie, thee, melk, frisdrank en vruchtensap.
- Vloeibare voedingsmiddelen: soep, pap, vla, yoghurt, appelmoes, ijs en jus.
- Vaste voedingsmiddelen: vlees, groente, aardappelen en fruit.
Vochtverlies
Vocht verliest u via de huid (transpireren), urine, ontlasting en adem. U kunt extra vocht verliezen bij omstandigheden als diarree, braken of overmatig transpireren ten gevolge van koorts of warm weer. Bij deze omstandigheden mag u iets extra drinken zoals hierboven beschreven bij 'Extra vocht bij warm weer'. Overleg zo nodig met de cardioloog of verpleegkundig specialist hartfalen.
Tips voor een vochtbeperking
- Hoe minder zout de voeding bevat, hoe minder dorstgevoel u ervaart.
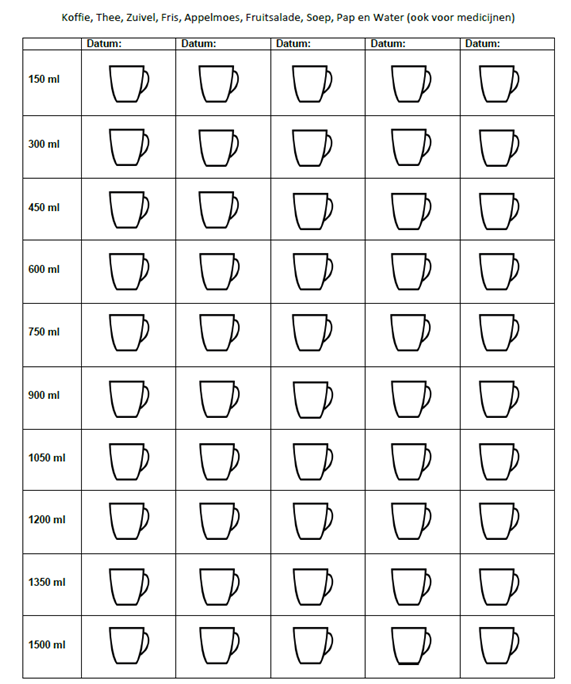
- Maak een verdeling van de hoeveelheid vocht over de dag, zo is het voor u inzichtelijker en voorkomt u dat u ’s avonds niet meer mag drinken. U kunt hiervoor de kopjeslijst op de volgende bladzijde gebruiken.
- Medicijnen kunt u innemen met een paar lepels pap, soep of appelmoes in plaats van water.
- Probeer tijdens de maaltijd niet extra te drinken.
- Kauw het voedsel goed, hierdoor krijgt u meer speeksel in de mond en wordt het voedsel minder droog.
- Uw mond kan vochtiger zijn door te zuigen op een (suikervrij) snoepje, ijsblokje of waterijsje.
Inhoudsmaten thuis
In onderstaande tabel kunt u de inhoudsmaten van uw kopjes en glazen thuis noteren, zodat u goed kunt bijhouden hoeveel vocht u dagelijks inneemt.
| Product | Inhoud ml vocht |
| Koffiekopje | ........................................ ml |
| Theeglas | ........................................ ml |
| Waterglas | ........................................ ml |
| Dessertschaaltje | ........................................ ml |
| Soepkom | ........................................ ml |
Vochtverdeling over de dag:
| Tijdstip | Vochtinname |
| Ontbijt | ........................................ ml |
| In de loop van de ochtend | ........................................ ml |
| Lunch | ........................................ ml |
| In de loop van de middag | ........................................ ml |
| Avondmaaltijd | ........................................ ml |
| In de loop van de avond | ........................................ ml |
| Totaal | ........................................ ml |
Kopjeslijst voor 1500 ml / 24 uur
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.








