Inleiding
U heeft een (acute) blindedarmontsteking. In deze folder vindt u informatie over de aandoening en de operatie.
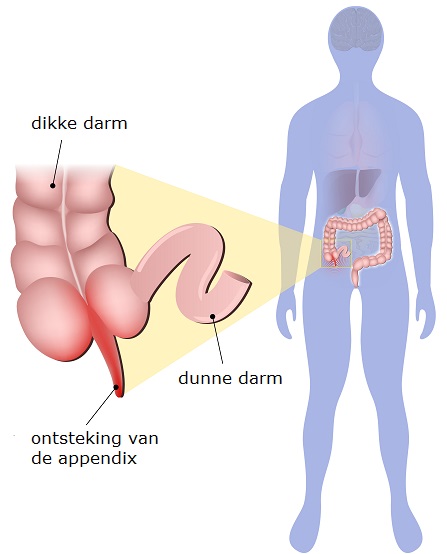
Ontsteking van de appendix
Uw appendix is ontstoken. De appendix wordt ook wel blinde darm of wormvormig aanhangsel genoemd. De appendix bevindt zich nabij de overgang van de dunne darm naar de dikke darm, dat is meestal rechtsonder in de buik.
Klachten bij een blindedarmontsteking
Een ontsteking van de blinde darm ontstaat vaak plotseling. Meestal begint de pijn geleidelijk rondom de navel. Uiteindelijk zakt de pijn naar de rechterkant van de onderbuik. U kunt ook misselijk zijn en moeten braken. U kunt een lichte temperatuurverhoging hebben en zich onwel voelen.
Het aanraken van de buik en het daarna loslaten is pijnlijk, met name rechtsonder. Ook hoesten en lachen doet soms pijn net als hobbels in de weg als u in de auto zit.
Een blinde darmontsteking kan soms zeer heftig verlopen en leiden tot een algehele buikvliesontsteking. In dat geval is de pijn in de gehele buik voelbaar. Waardoor de appendix ontstoken raakt, is niet duidelijk.
Onderzoeken
De arts stelt de diagnose op basis van de klachten in combinatie met een aantal onderzoeken:
- Lichamelijk onderzoek van de buik.
- Laboratoriumonderzoek van urine en bloed.
- Eventueel een echografisch onderzoek. Op een echo kan de blinde darm zichtbaar gemaakt worden. Eventueel kunnen ook andere organen bekeken worden.
- Eventueel een CT-scan of MRI-scan.
De behandeling
Als zeker is dat u een blinde darmontsteking heeft, is het verwijderen van de ontstoken blinde darm de beste behandeling (appendectomie). In een aantal gevallen is het beter om de ontsteking tot rust te laten komen zonder operatie. U wordt dan een aantal dagen opgenomen voor een antibioticabehandeling. Na deze antibioticabehandeling kunt u naar huis. Een operatie is daarna meestal niet meer nodig.
De operatie
De operatie wordt in de meeste gevallen uitgevoerd door middel van een kijkoperatie (laparoscopie). Bij een kijkoperatie worden via een aantal gaatjes in de buikwand instrumenten en een camera in de buik gebracht. De arts kan via de camera zijn handelingen zien op een tv-scherm en zo de operatie uitvoeren.
In sommige gevallen is het nodig een snee rechts in de onderbuik te maken en zo de blinde darm te verwijderen. Welke methode in uw geval wordt gekozen, is van vele factoren afhankelijk. Bijvoorbeeld de ernst van het ziektebeeld, uw conditie, enzovoort.
Wanneer bij operatie blijkt dat er door de blinde darmontsteking pus in de buik is gekomen, kan de chirurg besluiten om de wond gedeeltelijk open te laten. Dat verkleint later de kans op een wondontsteking. De wondgenezing duurt dan vaak wel wat langer.
Voorbereiding op de operatie
Op de afdeling wordt u door de verpleegkundige voorbereid op de operatie. De verpleegkundige geeft aanvullende informatie en neemt bijzonderheden met u door. Voor de operatie krijgt u een operatiejasje aan. De verpleegkundige brengt u in uw bed naar de operatiekamer.
Nuchter blijven
In de meeste gevallen zult u al nuchter zijn. Dat wil zeggen dat u niets gegeten of gedronken heeft. Als u niet nuchter bent, kan het zijn dat de operatie enige uren wordt uitgesteld.
Medicijnen
U kunt bijzonderheden over uw gezondheid en medicatiegebruik (bijvoorbeeld bloed verdunnende medicijnen) doorgeven aan uw arts. Juiste informatie is belangrijk, omdat bepaalde medicatie van invloed kan zijn op de medicatie die voor de verdoving wordt gebruikt. Als u een medicatieoverzicht bij u heeft, geeft u deze dan aan de verpleegkundige of arts.
Sieraden, gebitsprothese, gehoorapparaat, lenzen, bril
Sieraden (kettingen, horloge, ringen, etc.) moeten allemaal af. Dit geldt ook voor uw bril, contactlenzen, gehoorapparaat en/of gebitsprothese. Ook eventuele piercings moeten worden verwijderd. Waardevolle spullen kunt u het beste meegeven aan uw familie.
Narcose
De operatie vindt altijd plaats onder algehele verdoving (narcose). De anesthesioloog bespreekt deze manier van verdoven met u.
Ontharen
Indien nodig wordt het te opereren gebied op de operatieafdeling onthaard.
Mogelijke complicaties
Geen enkele operatie is zonder risico's. Ook bij deze operatie is er kans op complicaties, zoals een nabloeding, wondinfectie, longontsteking, trombose of longembolie. Soms kan na een forse acute ontsteking van de blinde darm met pus in de buik, later nog een abces in de buik ontstaan. Het kan zijn dat dit abces operatief moet worden verwijderd of dat er een drain (slangetje) in uw buik wordt geplaatst waardoor de pus naar buiten kan.
Om de kans op trombose te verkleinen, is het belangrijk dat u in beweging bent. Moet u in bed blijven? Zit dan zoveel mogelijk rechtop en beweeg uw tenen en voeten op en neer.
Na de operatie
Na de operatie gaat u eerst naar de uitslaapkamer (recovery). Bij een operatie in de avond of nacht gaat u na de operatie naar de Intensive Care. Daarna haalt de verpleegkundige u weer op.
U heeft een infuus in uw arm waardoor vocht en medicijnen toegediend kunnen worden. Eventueel krijgt u antibiotica via dit infuus. Na de operatie krijgt u eerst wat water te drinken. Daarna kunt u geleidelijk aan weer normaal eten. Zodra u weer normaal kunt eten en drinken is het infuus niet meer nodig.
Weer naar huis
In het algemeen kunt u na een tot twee dagen weer naar huis. Vaak kunt u dan weer gewoon eten en drinken. Het herstel thuis duurt meestal nog een paar dagen tot weken. Dit is afhankelijk van hoe ernstig de ontsteking is geweest en van uw conditie vóór de operatie. Daarna kunt u alle normale activiteiten weer uitvoeren. Houd er rekening mee dat u twee weken na de operatie niet zwaar mag tillen.
Voordat u naar huis gaat, krijgt u van de verpleegkundige de folder 'Weer naar huis' mee. Ook vertelt zij u welke pijnstilling u kunt gebruiken als u pijn heeft. Daarnaast wordt met u een (telefonische) controleafspraak gemaakt.
Complicaties
Houd het wondje nog een paar dagen in de gaten in verband met mogelijke complicaties.
Neem contact op met uw huisarts als:
- de wond begint te bloeden;
- het operatiegebied erg opgezet raakt;
- het operatiegebied extreem pijnlijk wordt;
- het wondje rood wordt;
- u koorts boven de 38,5 °C krijgt.
Problemen of vragen na uw opname
Neem bij problemen of vragen na uw opname in het ziekenhuis contact op met uw huisarts. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis. Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.Vragen
Heeft u voorafgaand aan de operatie nog vragen? Dan kunt u contact opnemen met de polikliniek Chirurgie. Wij zijn van maandag tot en met vrijdag van 08.30 tot 16.30 bereikbaar op telefoonnummer (0314) 32 99 88.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



