In het kort
Intra-uteriene inseminatie (IUI) is het inbrengen van zaadcellen in de baarmoederholte. Deze behandeling wordt toegepast bij een verminderde kwaliteit van de zaadcellen of een te laag aantal zaadcellen of na een periode van uitblijven van een zwangerschap zonder duidelijke oorzaak. Uit het sperma worden de beste zaadcellen geselecteerd en in de baarmoederholte ingebracht ten tijde van de eisprong. De eisprong kan hierbij ondersteund worden met hormonen. Het moment van de eisprong wordt geschat door urinetesten, bloedonderzoek en/of echoscopie. De kans op een zwangerschap bij IUI is ongeveer 1 op de 10 behandelingen. Meestal vinden er 6 tot 9 behandelingen plaats. In het Slingeland Ziekenhuis wordt IUI alleen uitgevoerd met zaadcellen van eigen partner.
Wat is IUI?
IUI is het inbrengen (insemineren) van zaadcellen direct in de baarmoeder. In de normale situatie komt na een zaadlozing in de vagina het sperma met de zaadcellen in de buurt van de baarmoedermond. Via het slijm van de baarmoedermond komen de zaadcellen via de baarmoederholte in de eileiders, waar de bevruchting van een eicel kan plaatsvinden.
Zaadcellen via de vagina, baarmoedermond en baarmoederholte komen in de eileider terecht en kunnen daar de eicel, die is vrijgekomen uit de eierstok, bevruchten.
Bij IUI worden de beste zaadcellen geselecteerd en rechtstreeks in de baarmoederholte gebracht. De zaadcellen zijn dan dichter bij de plaats van bevruchting. Een goede timing van de IUI is van belang, omdat de kans op een zwangerschap het hoogst is als IUI wordt uitgevoerd omstreeks de dag van de eisprong. Regelmatig wordt de IUI-behandeling ondersteund met hormonen.
Voor wie is IUI?
U kunt voor IUI in aanmerking komen in de volgende situaties:
- de kwaliteit van het zaad is minder dan normaal;
- het aantal zaadcellen is minder dan normaal;
- er geen duidelijke oorzaak is gevonden voor het uitblijven van een zwangerschap.
Hoe groot is de kans op een zwangerschap bij IUI?
Hier is uw leeftijd van belang (figuur 1).
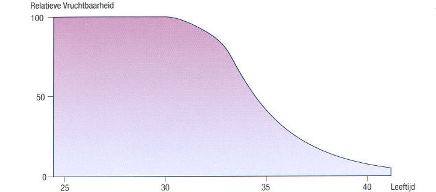
figuur 1:
Het afnemen van de vruchtbaarheid met het toenemen van de leeftijd.
IUI leidt gemiddeld bij 1 op de 10 behandelingen tot een zwangerschap. Na zes behandelingen is de kans dat u zwanger bent geraakt, ongeveer 25 tot 35 procent. De meeste vrouwen zijn dus na zes behandelingen nog niet zwanger. Uw arts zal hierna met u en uw partner een nieuwe afweging maken: doorgaan met IUI, overstappen op een andere behandeling, bijvoorbeeld IVF, of stoppen met behandelen.
Hormonen, gecontroleerde hyperstimulatie
De arts kan adviseren IUI te combineren met het gebruik van hormonen om de groei van de eiblaasjes (follikels) te stimuleren of om de timing van de eisprong te verbeteren. Door deze combinatie kan de kans op zwangerschap toenemen, met name als de oorzaak onduidelijk is. Bij de hormoonbehandeling gebruikt u tabletten (clomifeencitraat) of onderhuidse injecties (gonadotrofinen: FSH of hMG). Het injecteren kunt u zelf leren. Over de noodzaak en de precieze uitvoering van deze behandeling kunt u met de arts of fertiliteitsmedewerker verder praten.
Timing
Om de kans op bevruchting zo groot mogelijk te maken, moet de inseminatie plaatsvinden in de vruchtbare periode, dichtbij het moment van de eisprong. Dit wordt timing genoemd. Om dit moment vast te stellen zijn er verschillende methoden, die soms in combinatie worden gebruikt.
Urinetesten
Ongeveer 24 tot 30 uur voor de eisprong maakt een kleine klier onder de hersenen (de hypofyse) gedurende een korte periode veel meer luteïniserend hormoon (LH) aan. Dit hormoon komt ook terecht in de urine. De urinetest op LH kunt u zelf uitvoeren, meestal tweemaal per dag. Wanneer de test positief is, kan ongeveer 20 tot 30 uur later de inseminatie plaatsvinden.
Echoscopie
Inwendige echoscopie maakt het mogelijk om het aantal en de groei van de eiblaasjes te beoordelen. Zo kan het tijdstip van de eisprong worden geschat. Soms zijn hierbij meerdere controles per week nodig.
HCG/LH-injectie
Als bij echoscopie twee tot drie voldoende gegroeide eiblaasjes worden gezien, kan de eisprong worden opgewekt via toediening van een kunstmatige LH-piek door een onderhuidse injectie. Deze vorm van timing is met name geschikt wanneer u hormooninjecties hebt gebruikt om de groei van de eiblaasjes te stimuleren.
Ongeveer 40 uur voor de geplande IUI dient u zichzelf dan LH toe.
Sperma
Sperma bestaat voor het grootste gedeelte uit vloeistof waarin zich de zaadcellen bevinden. Voor de inseminatie zijn alleen de zaadcellen nodig; deze worden gescheiden van de vloeistof. Hierbij vermindert het aantal, maar blijven de beste zaadcellen over. Deze bewerking duurt ongeveer één uur. IUI is alleen zinvol als er na bewerking meer dan 800.000 beweeglijke zaadcellen zijn overgebleven. Om de beste opbrengst aan sperma te krijgen kan het verstandig te zijn om gedurende twee dagen voor de IUI geen zaadlozing te hebben. Op de dag van de IUI moet de man door masturbatie sperma opwekken. Dit kan thuis of in het ziekenhuis.
Hoe verloopt de inseminatie?
De inseminatie vindt plaats op de polikliniek. De arts of fertiliteitsmedewerker brengt een speculum (spreider) in om de baarmoedermond te zien. Dan wordt een dun slangetje door de baarmoedermond in de baarmoederholte geschoven, waardoor het bewerkte sperma wordt ingebracht. Meestal hebt u hierbij geen pijn, al kan er heel soms een licht krampend gevoel in de onderbuik ontstaan. Na de behandeling kunt u meteen weer naar huis. U kunt soms enkele dagen na de inseminatie licht bloedverlies hebben.
Na de inseminatie
Na de IUI zijn er zijn geen bijzondere maatregelen nodig. Wanneer u niet zwanger bent geworden, krijgt u 12 tot 14 dagen na de IUI een menstruatie. Bent u over tijd, dan kunt u ongeveer drie weken na de dag van IUI een zwangerschapstest doen.
Bijwerkingen en complicaties
Infectie
Bij elke IUI bestaat een zeer kleine kans op infectie. Als u koorts krijgt (38 graden of hoger), buikpijn of afscheiding anders dan normaal, neem dan contact op met uw behandelend arts.
De volgende bijwerkingen en complicaties komen voornamelijk voor bij het gebruik van hormonen, dus in de gestimuleerde cyclus.
Meerlingzwangerschap
De kans op een meerling is enigszins in te schatten door het aantal eiblaasjes dat bij echoscopie te zien is. Zijn er te veel eiblaasjes, dan zal de arts u afraden om in die cyclus zwanger te raken. Ondanks alle voorzorgsmaatregelen kan er wel een meerlingzwangerschap ontstaan, met name bij gebruik van hormonen. Wanneer u hormonen gebruikt die de groei van de eiblaasjes stimuleren is bij tabletten de kans op een tweeling ongeveer 5-10 procent, bij injecties ongeveer 10-15 procent. De kans op een drieling is kleiner dan 1 procent. Vocht vasthouden, misselijkheid en stemmingsverandering
Hormoongebruik ter ondersteuning van de IUI geeft soms bijwerkingen zoals vocht vasthouden, misselijkheid, verandering van stemming en opvliegers.Ovarieel hyperstimulatiesyndroom (OHSS)
Soms ontstaan er tijdens de behandeling met hormonen onverwacht meerdere eiblaasjes. Als in die situatie wordt doorgegaan met stimulatie met hormonen, met name met injecties, kan er een ernstige overstimulatie van de eierstokken ontstaan: het ovarieel hyperstimulatiesyndroom. Deze complicatie is zeldzaam, maar de gevolgen kunnen ernstig zijn. U kunt buikpijn krijgen of een opgeblazen gevoel, misselijk worden en/of overgeven. Soms is opname in het ziekenhuis nodig. Als er te veel eiblaasjes zijn gegroeid, raadt de arts u af om zwanger te raken. Dan zal de IUI niet doorgaan en krijgt u het advies om geen gemeenschap te hebben.
Van de hormonen die gebruikt worden bij IUI is geen verhoogd risico op het ontstaan van kanker bekend.
Een spannende tijd
Elke behandeling voor ongewenste kinderloosheid brengt onbedoeld vaak spanningen en ongemak met zich mee. Bespreek uw gevoelens en vragen met de gynaecoloog, fertiliteitsarts of verpleegkundige en aarzel niet om erover te praten met elkaar, met familie of vrienden. Ook contact met lotgenoten kan helpen. Ook kan emotionele ondersteuning via een psycholoog of de huisarts helpen.
Nuttige adressen
Patiëntenvereniging voor paren met vruchtbaarheidsproblemen:
Freya
Postbus 476
6600 AL Wijchen
tel. (024) 645 10 88
www.freya.nl
Stichting Adoptievoorzieningen
Postbus 290
3500 AG Utrecht
tel. (030) 233 03 40
© 2003 NVOG
Het copyright en de verantwoordelijkheid voor deze folder berusten bij de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG) in Utrecht.
Auteur: P.A. Flierman, prof. dr. F. van der Veen
Redacteur: dr. E.A. Bakkum
Bureauredacteur: Jet Quadekker
Illustraties: Mardeno Atlas


