Algemeen
U heeft een verwijding (aneurysma) van uw buikslagader (aorta). In deze folder leest u meer informatie over wat een aneurysma is en welke behandelmogelijkheden er zijn.
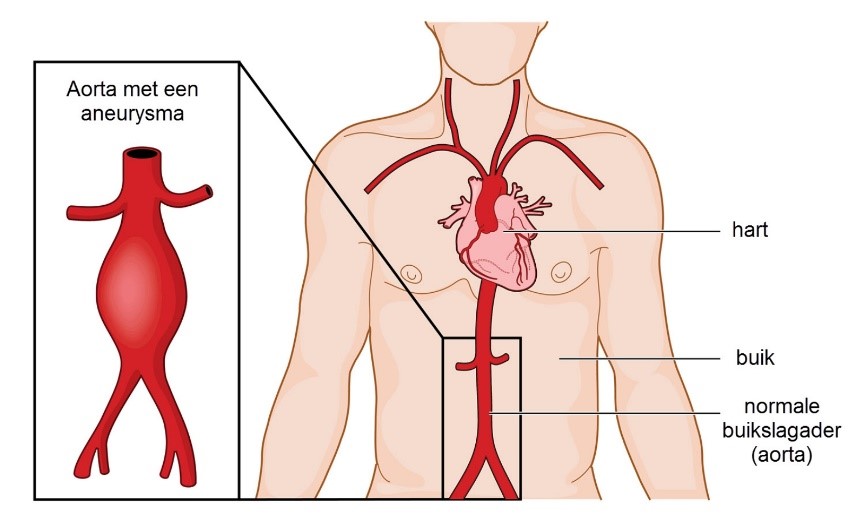
Aneurysma van de aorta
De aorta is de grootste en belangrijkste slagader in het lichaam. De aorta vervoert zuurstofrijk bloed van het hart naar alle organen en weefsels van het lichaam. Normaal is de doorsnede van de buikaorta ongeveer 2 cm. Is de doorsnede meer dan 3 cm, dan spreken we van een aneurysma.
Een aneurysma verzwakt de vaatwand en zorgt ervoor dat de spanning op de vaatwand groter wordt.
Ook ‘wervelt’ het bloed in de verwijding, waardoor er een groter risico is op het ontstaan van bloedstolsels.
Als de verwijding groter wordt, kan er een scheur (ruptuur) in de wand van de slagader ontstaan. Wanneer de vaatwand van een groot aneurysma scheurt, ontstaat een levensgevaarlijke situatie en moet u direct geopereerd worden.
Behandelmogelijkheden
Een aneurysma van de buikslagader die kleiner is dan 5 cm bij vrouwen of 5.5 cm bij mannen wordt zelden geopereerd. Dit komt doordat de risico’s van een operatie op dat moment groter zijn dan het risico op een ruptuur.
Wel wordt u behandeld met medicijnen en krijgt u leefstijladviezen. Daarnaast komt u regelmatig op de polikliniek, waarbij vooraf een echo van uw buik wordt gemaakt om te beoordelen of het aneurysma groeit.
Medicatie
Vanwege het verhoogde risico op bloedstolsels krijgt u het advies om een bloedverdunner te gebruiken. Ook is het aangeraden om een cholesterolverlager te gebruiken.
Leefstijladviezen
Een gezonde leefstijl is van groot belang. Onderstaande leefstijladviezen krijgt u ook wanneer u geopereerd wordt.
Factoren die ongunstig zijn voor de conditie van de vaatwand:
- Roken
- Hoge bloeddruk
- Hoog cholesterolgehalte in het bloed
- Overgewicht
- Ongezond eten
- Weinig bewegen
- Ouder worden
- Mannelijke geslacht
- Diabetes
- Erfelijkheid
Leeftijd, geslacht, erfelijkheid en vetverdeling zijn factoren waar u zelf geen invloed op heeft. We hebben wel invloed op factoren als roken, bloeddruk, cholesterol en eetgewoonten. Stoppen met roken, meer bewegen, gezonder eten en eventueel medicijnen helpen bij een gezonde leefstijl.
Operatie
Wanneer het aneurysma 5 cm of groter (vrouw) of 5.5 cm of groter (man) is, wordt het aneurysma vaak met een operatie behandeld.
Een operatie is niet zonder risico. Daarom wordt het risico van een operatie zorgvuldig afgewogen tegen de kans op een ruptuur. Er zijn twee opties voor een operatie: een EVAR of een buikoperatie. Welke operatietechniek wordt gekozen is afhankelijk van onder andere de exacte ligging van het aneurysma. Naast diameter en ligging spelen ook leeftijd, conditie, conditie van hart en longen, groeisnelheid van het aneurysma en de behandelwens van de patiënt een rol.
EVAREVAR staat voor EndoVasculaire Aneurysma Reparatie. Dit betekent dat een aneurysma van binnenuit wordt gerepareerd, zonder grote buikoperatie. Via de liezen wordt een zogenaamde ‘endoprothese’ (een kunststof buisje) door het aneurysma gelegd. Hierdoor stroomt het bloed voortaan door de prothese en staat er geen druk meer op de wand van het aneurysma. Na een EVAR verblijft u gemiddeld 2 tot 3 dagen in het ziekenhuis. | 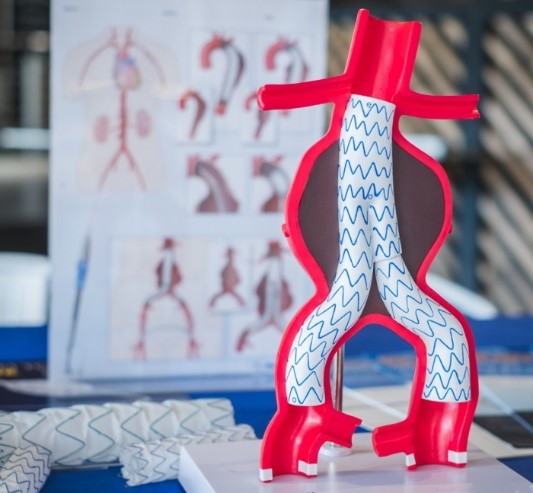 |
Buikoperatie
Bij een buikoperatie wordt een bloedvatprothese (een kunststof buisje) geplaatst in de slagader op de plek van het aneurysma. Deze operatie is ingrijpend. Na een buikoperatie verblijft u gemiddeld 5 tot 7 dagen in het ziekenhuis.
Een EVAR-operatie verloopt via een slagader in de lies. Een operatie via de lies heeft belangrijke voordelen ten opzichte van een buikoperatie:
- Er is minder kans op complicaties
- Er komt geen groot litteken op de buik
- Patiënten herstellen sneller na de ingreep.
U heeft zelf invloed op uw herstel na de operatie. Hoe fitter u bent vóór de operatie, hoe sneller uw herstel verloopt. In sommige gevallen kan het helpen om voor de operatie advies te vragen aan een fysiotherapeut of diëtist.
Pre-operatief spreekuur
Voor de operatie vindt er nog een voorbereiding plaats; de pre-operatieve screening. Hoe het traject van de pre-operatieve screening verloopt hangt af van wanneer uw operatie plaatsvindt.
Operatie binnen één week
Wordt u binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal van het ziekenhuis. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht.
Hierna gaat u naar het pre-operatieve spreekuur (route 82). Hier maakt de secretaresse voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Eventueel maakt de secretaresse ook nog een afspraak voor wat aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek).
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk en voorafgaand aan de afspraak in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
Operatie na één week
Wordt u niet binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht. Heeft u geen andere afspraken meer in het ziekenhuis? Dan kunt u na de metingen bij de zelfmeetkiosk naar huis.
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
De secretaresse van het pre-operatieve spreekuur bekijkt de metingen en zal als dat nodig is nog aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek) voor u aanvragen. Het Centraal Planbureau maakt voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Let op: Het Centraal Planbureau kan pas een afspraak maken wanneer de vragenlijsten zijn ingevuld.
Afspraak op het pre-operatief spreekuur
Als de voorbereiding op uw operatie in het ziekenhuis plaatsvindt, heeft u een afspraak op het pre-operatief spreekuur. U heeft dan een gesprek met de apothekersassistent en de anesthesioloog. De apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen.
Meer informatie over de manier van verdoven vindt u in de folder Anesthesie. Deze folder staat voor u klaar in Mijn Slingeland. Hier vindt u ook een instructievideo over de pre-operatieve voorbereiding.
De voorbereiding op uw ziekenhuisopname en uw eventuele nazorg ontvangt u digitaal via Mijn Slingeland of er wordt een telefonische afspraak met u gemaakt.
Digitale voorbereiding
Als de voorbereiding op uw operatie digitaal plaatsvindt, hoeft u niet naar het ziekenhuis voor het pre-operatief spreekuur. U ontvangt alle informatie via Mijn Slingeland. Daarna volgt er wel nog een telefonische afspraak met de apothekersassistent en de anesthesioloog en indien nodig met de verpleegkundige.
Voor de operatie
Niet ontharen
Bij u vindt een operatie plaats in een lichaamsgebied waar mogelijk haar groeit. Door te ontharen kunt u kleine wondjes in de huid krijgen. Hierdoor ontstaan sneller infecties tijdens of na een operatie. Dit willen we zoveel mogelijk voorkomen. Daarom vragen wij u minimaal een week voor de operatie niet meer zelf het operatiegebied te ontharen. De chirurg bepaalt of het nodig is om te ontharen. Als dit het geval is, gebeurt dit direct voor de operatie in het ziekenhuis.
Nagelverzorging, sieraden, gebitsprothese, gehoorapparaat, lenzen, bril, make-up
Zorgt u ervoor dat uw nagels kort, schoon en zonder nagellak zijn als u geopereerd wordt. Dit is belangrijk om infecties te voorkomen. Ook kan het operatieteam aan de hand van uw nagels controleren hoe het zuurstofgehalte in uw bloed is. Kunstnagels hoeft u niet te verwijderen, maar meld het wel aan de verpleegkundige als u deze heeft.
Doet u uw sieraden (zoals ringen en piercings) thuis alvast af. Om infecties en ander letsel te voorkomen, mag u deze niet dragen tijdens de operatie. Vanwege uw veiligheid mag u tijdens de operatie ook geen bril, lenzen, gebitsprothese, gehoorapparaat en make-up dragen.
De dag van de operatie
Waar meldt u zich?
Meldt u zich op het afgesproken tijdstip bij de receptie bij de hoofdingang. De medewerker van de receptie vertelt waar u wordt verwacht.
Verloop van de operatie bij EVAR
De ingreep vindt plaats onder algehele verdoving (narcose), tenzij anders besproken met uw arts. De vaatchirurg maakt een kleine snede in de lies. Via de liesslagaders wordt een katheter ingebracht. Met behulp van de katheter brengt de chirurg een opgevouwen endoprothese (een kunststof buisje) door de liesslagaders naar de plek van het aneurysma.
De vaatchirurg bepaalt met behulp van röntgenapparatuur waar de prothese moet komen. Voor een EVAR is dit een prothese met twee pijpjes, een ‘broekprothese’. De prothese wordt in de aorta vastgeklemd, net boven het aneurysma. De prothese blijft door weerhaakjes vastzitten in de vaatwand. Na het plaatsen van de prothese wordt de katheter verwijderd en worden de wonden in de lies gehecht.
Verloop van de operatie bij een buikoperatie
De ingreep vindt plaats onder algehele verdoving (narcose). De chirurg maakt een snee in de buik, van net boven de navel tot aan het schaambeen. Vervolgens wordt de aorta aan beide zijden van het aneurysma afgeklemd. De chirurg knipt het aneurysma open, haalt eventueel aanwezige bloedstolsels eruit en hecht een bloedvatprothese in het aneurysma. De vaatwand wordt om de prothese heen gesloten.
Als er ook ernstige vernauwingen of verwijdingen in de bekkenslagaders aanwezig zijn, dan krijgt u een broekprothese. Dit is een prothese met twee pijpjes die in de bekkenslagaders wordt geplaatst.
Resultaat van de EVAR of buikoperatie
Doordat het bloed door de prothese stroomt en niet meer door de zwakke plek in de aorta, is het risico op ruptuur niet meer aanwezig.
Na de operatie
EVAR operatie: uitslaapkamer
Na de EVAR operatie wordt u naar de uitslaapkamer gebracht. U blijft daar tot u goed wakker bent en uw bloeddruk en hartslag goed zijn. Daarna brengt de verpleegkundige u naar de verpleegafdeling.
Buikoperatie: Intensive Care
Na een buikoperatie wordt u naar de Intensive Care (IC) gebracht. Hier worden uw hartslag en bloeddruk extra in de gaten gehouden. U blijft minimaal 1 nacht op de IC. Wanneer alle controles goed blijven, brengt de verpleegkundige u naar de verpleegafdeling.
Bewegen
Het is belangrijk dat u zo snel mogelijk na de operatie weer in beweging komt. Indien mogelijk kunt u gewoon weer lopen.
Controleafspraak op de polikliniek
Voordat u naar huis gaat, maakt de verpleegkundige met u een afspraak voor de eerste controle. Deze controle is bij de buikoperatie ongeveer 2 weken na de operatie. Na een EVAR is dit ongeveer 4 weken. De controleafspraak vindt plaats op de polikliniek Chirurgie.
Adviezen voor thuis
Thuis kunt u de dagelijkse activiteiten voorzichtig weer oppakken. Houdt u er rekening mee dat u de eerste tijd snel vermoeid bent. Dit wordt in de loop van de eerste maanden na de operatie beter. Genezing van de buikwond of liezen duurt meestal 2 weken, genezing van de buikwand duurt zeker 6 weken. Volledig herstel kunt u verwachten:
- Bij een EVAR operatie: 2 tot 3 maanden
- Bij een buikoperatie: 3 tot 6 maanden
Vaak blijven patiënten na de operatie langere tijd moe en moet de conditie opnieuw opgebouwd worden. Dit verloopt voor elke patiënt anders.
Voor een goed herstel is het belangrijk dat u de leefstijladviezen goed opvolgt. Eet gezond, zorg voor voldoende lichaamsbeweging en stop met roken. Voor meer informatie over een gezonde leefstijl kunt u terecht bij uw verpleegkundige.
Complicaties
Elke operatie brengt risico’s met zich mee. Algemene complicaties zijn een wondinfectie en trombose.
Mogelijke complicaties bij een EVAR-prothese
- Lekken of verschuiven van de prothese. Hierdoor kan er weer bloed in het aneurysma lopen en is er opnieuw kans dat het aneurysma scheurt. Bij een lekkende of verschoven prothese is soms een hersteloperatie nodig.
- Beschadiging van de liesslagader. Dit kan tijdens de operatie worden verholpen.
- Beschadiging van de gevoelszenuwen in de lies. Beschadigde zenuwen herstellen niet altijd volledig. Hierdoor kan het gevoel in de lies veranderen.
- Verstoring van de nierfunctie. Omdat tijdens de ingreep vaak dichtbij de vertakkingen naar de nierslagader wordt gewerkt en er gebruik wordt gemaakt van contrastmiddelen, kan de functie van de nieren verstoord raken. Hier wordt extra op gelet tijdens en na de operatie.
- Verminderde bloedtoevoer (ischemie) naar de darm.
Mogelijke complicaties bij een buikoperatie
- Nabloedingen (naadlekkage). Er kunnen nabloedingen ontstaan als de verbinding tussen de prothese en de slagader lekt. De buik wordt door de lekkage hard, bol en pijnlijk. Om te voorkomen dat u teveel bloed verliest, is zo snel mogelijk een hersteloperatie nodig.
- Minder goed op gang komen van de darmen. Dit gaat vanzelf of met behulp van medicatie over.
- Verstoring van nierfunctie. Omdat de aorta tijdens de operatie zo dicht bij de vertakking naar de nieren wordt afgeklemd, kan de functie van de nieren verstoord raken. Hier wordt extra op gelet tijdens en na de operatie.
- Problemen met het hart. Door de tijdelijke afklemming van de aorta kunnen er problemen ontstaan met het hart. Hier wordt extra op gelet tijdens en na de operatie.
- Beschadiging van de gevoelszenuwen in de lies. Beschadigde zenuwen herstellen niet altijd volledig. Hierdoor kan het gevoel in de lies veranderen.
- Verminderde bloedtoevoer (ischemie) naar de darm.
Wanneer moet u contact opnemen?
Heeft u last van (een van) de volgende symptomen, neem dan contact op met uw huisarts.
- Koorts
- Toename van roodheid en zwelling van de wond
- Plotselinge lekkage van de wond
Problemen of vragen na uw opname
Neem bij problemen of vragen na uw opname in het ziekenhuis contact op met uw huisarts. Uw huisarts is op de hoogte van uw situatie. Indien nodig overlegt de huisarts met de specialist in het ziekenhuis.
Buiten kantoortijden en in het weekend kunt u de huisartsenpost bellen.
Vragen voor uw opname
Heeft u voorafgaand aan de operatie nog vragen? Neem dan contact op met de secretaresse van de polikliniek Chirurgie via telefoonnummer (0314) 32 99 88.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.




