Algemeen
Uw gynaecoloog heeft met u besproken om de verzakking van de baarmoeder te verhelpen met een bekkenbodemoperatie: Manchester Fothergill. In deze folder leest u meer over het verloop van de operatie en hoe u zich kunt voorbereiden.
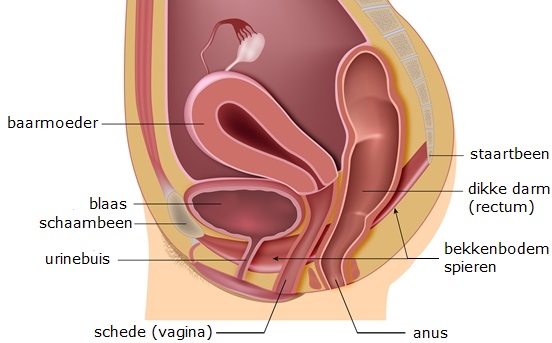
Afbeelding 1: Op deze afbeelding ziet u de bekkenbodem en de organen zonder verzakking.Manchester Fothergill
Manchester Fothergill is een operatie waarbij de gynaecoloog de banden rond de baarmoeder naar elkaar toehecht. De baarmoeder wordt hierdoor omhooggetrokken. Als door de verzakking ook de baarmoederhals te lang is geworden, kan tijdens deze operatie ook een deel van de baarmoederhals worden verwijderd.
Vrouwen die door de verzakking het gevoel hadden een bal tussen de benen te hebben, zijn dit gevoel na de operatie meestal kwijt. Ook het zware gevoel in de rug of buik na lang staan is na deze operatie meestal over. Gemeenschap is na de operatie vaak prettiger.
De gynaecoloog voert deze ingreep uit via de vagina. U heeft na de operatie dus geen buikwond.
Voor deze operatie wordt u 2 tot 3 dagen opgenomen in het Slingeland Ziekenhuis.
Waarom een Manchester Fothergill
Er zijn verschillende operatieve mogelijkheden om een verzakking van de baarmoeder te verhelpen. De best passende behandeling is afhankelijk van de ernst van de klachten, de uitslag van verschillende onderzoeken en het effect van eerdere behandelingen.
De gynaecoloog heeft met u besproken waarom een Manchester Fothergill voor u geschikt is. Vaak wordt deze operatie gecombineerd met voorwandplastiek, soms ook met een achterwandplastiek. Meer informatie over voor- en/of achterwandplastiek vindt u in de folder '
Operatieve behandeling bij verzakkingsklachten'.
Een baarmoederverzakking is niet ernstig. Neemt u daarom de tijd om de voor- en nadelen van een Manchester Fothergill tegen elkaar af te wegen. De voor- en nadelen van een operatie bespreekt ook de gynaecoloog met u. Verderop in de folder leest u over de mogelijke complicaties die kunnen optreden na deze operatie.
In de folders '
Bekkenbodemproblemen bij vrouwen' en '
Operatieve behandeling bij verzakkingsklachten' vindt u meer informatie over andere bekkenbodemoperaties en mogelijke behandelingen. Deze folders kunt u ook raadplegen op www.slingeland.nl
Voorbereiding op de operatie
Voor de operatie vindt er nog een voorbereiding plaats; de pre-operatieve screening. Hoe het traject van de pre-operatieve screening verloopt hangt af van wanneer uw operatie plaatsvindt.
Operatie binnen één week
Wordt u binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal van het ziekenhuis. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht.
Hierna gaat u naar het pre-operatieve spreekuur (route 82). Hier maakt de secretaresse voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Eventueel maakt de secretaresse ook nog een afspraak voor wat aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek).
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk en voorafgaand aan de afspraak in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
Operatie na één week
Wordt u niet binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht. Heeft u geen andere afspraken meer in het ziekenhuis? Dan kunt u na de metingen bij de zelfmeetkiosk naar huis.
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
De secretaresse van het pre-operatieve spreekuur bekijkt de metingen en zal als dat nodig is nog aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek) voor u aanvragen. Het Centraal Planbureau maakt voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Let op: Het Centraal Planbureau kan pas een afspraak maken wanneer de vragenlijsten zijn ingevuld.
Afspraak op het pre-operatief spreekuur
Als de voorbereiding op uw operatie in het ziekenhuis plaatsvindt, heeft u een afspraak op het pre-operatief spreekuur. U heeft dan een gesprek met de apothekersassistent en de anesthesioloog. De apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen.
Meer informatie over de manier van verdoven vindt u in de folder Anesthesie. Deze folder staat voor u klaar in Mijn Slingeland. Hier vindt u ook een instructievideo over de pre-operatieve voorbereiding.
De voorbereiding op uw ziekenhuisopname en uw eventuele nazorg ontvangt u digitaal via Mijn Slingeland of er wordt een telefonische afspraak met u gemaakt.
Digitale voorbereiding
Als de voorbereiding op uw operatie digitaal plaatsvindt, hoeft u niet naar het ziekenhuis voor het pre-operatief spreekuur. U ontvangt alle informatie via Mijn Slingeland. Daarna volgt er wel nog een telefonische afspraak met de apothekersassistent en de anesthesioloog en indien nodig met de verpleegkundige.
Waar meldt u zich
U wordt de (werk)dag vóór de operatie gebeld over het tijdstip waarop u wordt verwacht in het ziekenhuis. Meldt u zich op de afgesproken tijd bij de receptie van de hoofdingang van het Slingeland Ziekenhuis. U wordt hier opgehaald.
De operatie
Aan de achterzijde van de baarmoeder lopen twee stevige banden opzij en omhoog naar het heiligbeen.
De gynaecoloog hecht deze banden naar elkaar toe. Bij het knopen van de hechtingen wordt de baarmoeder omhoog getrokken. De verzakking is dan verholpen. De gynaecoloog legt vervolgens een extra hechting door de vagina. Hierdoor gaat ook de achterwand van de vagina omhoog. Dit voorkomt een verzakking van de vagina aan de achterkant.
Daarna worden de banden aan de voor- en zijkant van de baarmoeder naar elkaar toegetrokken en vastgezet. Als de baarmoederhals door de verzakking te lang is geworden, dan verwijdert de gynaecoloog ook een deel van de baarmoederhals. Om de wond in de baarmoederhals af te sluiten, wordt vaginaweefsel gebruikt.
De operatie duurt 60 minuten. Wanneer de Manchester Fothergill uitgevoerd wordt in combinatie met een voor- en/of achterwandplastiek duurt de operatie 60 tot 90 minuten.
Na de operatie
Na de operatie wordt u teruggebracht naar de verpleegafdeling. U heeft een katheter in uw blaas en in uw vagina een tampon van gaas. De katheter en de tampon worden de dag na de operatie verwijderd.
Wanneer u goed kan plassen en u zich goed voelt, mag u de dag na de operatie naar huis. U krijgt dan een recept mee voor Movicolon. Movicolon helpt om de ontlasting na de ingreep zachter te maken.
Controle
Voordat u naar huis gaat, krijgt u een controle-afspraak mee naar huis. Deze afspraak vindt ongeveer 6 weken na de operatie plaats op de polikliniek Gynaecologie.
Adviezen voor thuis
Het is belangrijk dat u thuis de tijd neemt om te herstellen. Zorg ervoor dat u werkzaamheden rustig opbouwt. Probeer te voelen wanneer u moe bent of pijn heeft. Dit is een teken dat u te veel doet en neem dan meer rust. Na hoeveel weken u alle activiteiten weer kunt doen zoals voor de ingreep verschilt van persoon tot persoon. Over het algemeen lukt het na uiterlijk 6 weken weer om te werken, sporten of ander zwaar lichamelijk werk verrichten.
U mag de eerste 2 weken na de operatie niet zelf autorijden. Na de operatie krijgt u van de verpleegkundige uitgebreide instructies mee voor thuis.
Ontlasting en plassen
Het is belangrijk dat u niet perst tijdens het ontlasten. Eet daarom vezelrijk (30 g vezels per dag) en drink 1,5- 2 liter vocht per dag. Soms krijgt u een recept voor laxeermiddelen. Neem de tijd om rustig en ontspannen leeg te plassen. Een bekkenfysiotherapeut kan u hierin begeleiden als u merkt dat u tijdens de stoelgang toch perst. Er is een folder beschikbaar met de instructies over De juiste manier naar het toilet.
Seksualiteit
De eerste weken na de operatie kunt u beter geen seks hebben. De wand van de vagina kan daardoor beschadigen. Na ongeveer 6 weken is de wand meestal goed genoeg hersteld. De gynaecoloog zal dit eerst controleren en met u bespreken.
Uitstrijkje
Als u na de operatie oproepen krijgt voor het bevolkingsonderzoek, dan kunt u het uitstrijkje laten maken bij uw huisarts.
Complicaties
Elke operaties brengt risico's met zich mee. De kans op complicaties bij deze operatie is klein. De volgende complicaties en/of bijwerkingen kunnen optreden:
Beschadiging aan de darm, blaas of urineleider
Bij 1 tot 2 procent van de patiënten wordt tijdens de operatie de darm, blaas of urineleider beschadigd. De gynaecoloog verhelpt dit meteen. Het kan zijn dat u dan langer in het ziekenhuis moet blijven en langer een katheter houdt.
Knik in de urineleider
Er kan tijdens de operatie een knik in de urineleider ontstaan, maar dat dit niet direct wordt opgemerkt. U krijgt dan na enkele dagen pijn in de rechter- of linkerzij. Neemt u bij deze klachten direct contact op met de huisarts. Buiten kantoortijden kunt u de huisartsenpost bellen.
Problemen met plassen
Dit kan komen doordat de blaas is losgemaakt van de baarmoeder. Deze klachten gaan meestal vanzelf over.
Bloedverlies
Het kan zijn dat u na de operatie nog enige tijd bloed verliest. Zelfs als het bloedverlies al is gestopt, kan het voorkomen dat u een week later toch weer gaat bloeden. Dit komt meestal uit het wondgebied van de baarmoederhals.
Opnieuw een verzakking
Er is een risico dat er opnieuw een verzakking komt. Ongeveer 1 op de 3 vrouwen heeft binnen 10 jaar weer verzakkingsklachten.
Afsluiting baarmoeder
Als een deel van de baarmoederhals is verwijderd, kan de opening naar de vagina dichtgaan door littekenvorming. Dit betekent dat bij een menstruatie het bloed niet uit de baarmoeder kan. Het gevolg hiervan is dat het bloed zich in de baarmoeder ophoopt. Neemt u daarom bij het eventueel wegblijven van de menstruatie en/of buikpijn contact op met uw huisarts. Buiten kantoortijden kunt u bellen met de huisartsenpost.
Vragen
Heeft u nog vragen na het lezen van deze folder? Neem dan contact op met de polikliniek Gynaecologie van maandag tot en met vrijdag tussen 08.30 en 17.00 uur via telefoonnummer (0314) 32 93 33.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



