Algemeen
De uroloog heeft in overleg met u besloten om uw nier te verwijderen door middel van een operatie (nefrectomie). In deze folder leest u meer over de voorbereiding en het verloop van de operatie.
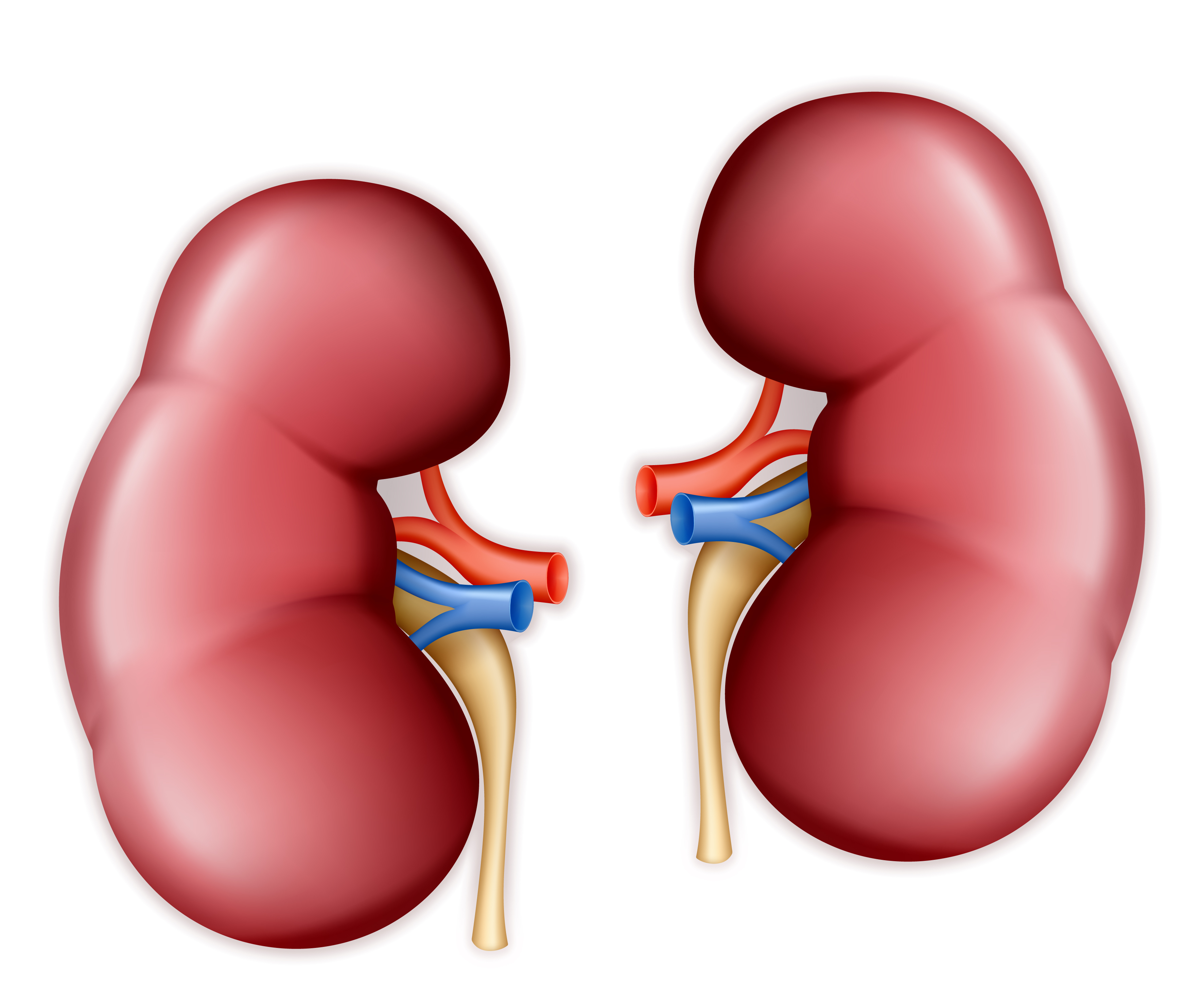
| De nieren
Ieder mens heeft twee nieren. Dit zijn boonvormige organen die zich achterin de buikholte bevinden, rechts en links naast de wervelkolom. De nieren dienen als een soort filter. Ze halen afvalstoffen uit het bloed en zetten deze om in urine. De urine gaat vervolgens via de urineleiders naar de blaas, waarna het wordt uitgeplast. Eén goedwerkende nier is voor een mens voldoende. |
Een nefrectomie
Een nefrectomie is een ingreep waarbij uw nier en het omringende weefsel worden verwijderd. Er kunnen verschillende redenen zijn om een nier te verwijderen, zoals:
- een slecht functionerende nier;
- een ernstige nierbeschadiging;
- een nierabces (ophoping van pus in de nier);
- een chronische ontsteking van de nier en het nierbekken;
- een niertumor.
Bij een niertumor
Als er sprake is van een niertumor wordt naast de nier en het omringende weefsel, soms ook een gedeelte van de urineleider, lymfeklieren en/of bijnieren verwijderd (nefro-ureterectomie).
Voorbereiding
Voor de operatie vindt er nog een voorbereiding plaats; de pre-operatieve screening. Hoe het traject van de pre-operatieve screening verloopt hangt af van wanneer uw operatie plaatsvindt.
Operatie binnen één week
Wordt u binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal van het ziekenhuis. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht.
Hierna gaat u naar het pre-operatieve spreekuur (route 82). Hier maakt de secretaresse voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Eventueel maakt de secretaresse ook nog een afspraak voor wat aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek).
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk en voorafgaand aan de afspraak in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
Operatie na één week
Wordt u niet binnen één week geopereerd? Dan volgt u voordat u het ziekenhuis verlaat het volgende traject.
Direct na de afspraak met uw arts maakt de secretaresse van de polikliniek een afspraak voor u bij de zelfmeetkiosk. De zelfmeetkiosk vindt u in de centrale hal. U meldt zich aan met dezelfde QR-code waarmee u zich aanmeldde bij uw afspraak op de polikliniek. Vervolgens meet u heel eenvoudig zelf uw bloeddruk, hartslag, saturatie (zuurstofgehalte in het bloed), lengte en gewicht. Heeft u geen andere afspraken meer in het ziekenhuis? Dan kunt u na de metingen bij de zelfmeetkiosk naar huis.
Via het patiëntenportaal Mijn Slingeland ontvangt u digitale vragenlijsten. Het is belangrijk deze vragenlijsten zo spoedig mogelijk in te vullen. De informatie uit de vragenlijsten is namelijk noodzakelijk om uw gezondheid in kaart te brengen voor de operatie.
De secretaresse van het pre-operatieve spreekuur bekijkt de metingen en zal als dat nodig is nog aanvullend onderzoek (zoals een hartfilmpje of bloedonderzoek) voor u aanvragen. Het Centraal Planbureau maakt voor u een afspraak voor de pre-operatieve screening. Deze afspraak vindt of in het ziekenhuis of digitaal plaats. De keuze is afhankelijk van de operatie en uw gezondheidstoestand. Let op: Het Centraal Planbureau kan pas een afspraak maken wanneer de vragenlijsten zijn ingevuld.
Afspraak op het pre-operatief spreekuur
Als de voorbereiding op uw operatie in het ziekenhuis plaatsvindt, heeft u een afspraak op het pre-operatief spreekuur. U heeft dan een gesprek met de apothekersassistent en de anesthesioloog. De apothekersassistent neemt uw medicijngebruik met u door. Neem voor deze afspraak altijd uw actuele medicatieoverzicht mee. Dit overzicht is verkrijgbaar bij uw eigen apotheek. De anesthesioloog bespreekt met u op welke manier u wordt verdoofd tijdens de operatie en met welke medicijnen u eventueel (tijdelijk) dient te stoppen.
Meer informatie over de manier van verdoven vindt u in de folder Anesthesie. Deze folder staat voor u klaar in Mijn Slingeland. Hier vindt u ook een instructievideo over de pre-operatieve voorbereiding.
De voorbereiding op uw ziekenhuisopname en uw eventuele nazorg ontvangt u digitaal via Mijn Slingeland of er wordt een telefonische afspraak met u gemaakt.
Digitale voorbereiding
Als de voorbereiding op uw operatie digitaal plaatsvindt, hoeft u niet naar het ziekenhuis voor het pre-operatief spreekuur. U ontvangt alle informatie via Mijn Slingeland. Daarna volgt er wel nog een telefonische afspraak met de apothekersassistent en de anesthesioloog en indien nodig met de verpleegkundige.
Waar meldt u zich
Op de dag van de operatie meldt u zich op het afgesproken tijdstip bij de medewerker van de receptie bij de hoofdingang. De medewerker vertelt u waar u wordt verwacht.
Verhinderd
Bent u verhinderd? Meldt u dit dan tenminste 24 uur voor de afspraak bij de secretaresse van de polikliniek Urologie via telefoonnummer (0314) 32 95 72. Er kan dan een andere patiënt in uw plaats geholpen worden. U kunt bij de secretaresse ook een nieuwe afspraak maken.
De operatie
Er zijn verschillende manieren om u te opereren. De uroloog bespreekt met u welke manier voor u het beste is.
Laparoscopische nefrectomie (kijkoperatie)
Bij een laparoscopische nefrectomie wordt de nier verwijderd door middel van een kijkoperatie. Hierbij wordt de buik opgeblazen met onschadelijk koolzuurgas. Hierdoor ontstaat er meer ruimte tussen de organen, waardoor de nier goed bereikbaar is. De uroloog maakt vervolgens vier tot vijf kleine sneetjes van 0,5 tot 1 centimeter in de buikwand. Via deze sneetjes worden holle buisjes in de buikwand geplaatst. Door één buisje brengt de uroloog de camera (laparoscoop) in, die aangesloten is op een videoscherm. Via dit videoscherm wordt de operatie uitgevoerd. Daarom wordt het een kijkoperatie wordt genoemd. Door de andere buisjes brengt de uroloog de instrumenten in die hij/zij nodig heeft voor de operatie. Als de nier (en eventueel de urineleider, lymfeklieren en bijnieren) via één van de sneetjes is verwijderd, laat de uroloog het koolzuurgas ontsnappen uit uw buik en hecht hij/zij de wondjes met een hechting. Eventueel laat de uroloog een drain achter in de wond om het wondvocht af te voeren.
Het kan voorkomen dat de uroloog tijdens een kijkoperatie moet besluiten om over te gaan tot een open operatie. Redenen hiervoor kunnen zijn: slecht zicht op de nier en de bloedvaten, verklevingen van een eerdere operatie of overgewicht. De uroloog gaat dan over op een lumbale nefrectomie of abdominale nefrectomie.
Lumbale nefrectomie (open operatie)
Bij een lumbale nefrectomie verwijdert de uroloog de nier via een snede van ongeveer vijftien tot twintig centimeter in de flank (zij).
Abdominale nefrectomie (open operatie)
Bij een abdominale nefrectomie wordt de nier verwijderd via een verticale snede midden over de buik. De grootte van de snede is afhankelijk van de plaats en grootte van de nierafwijking en varieert van twintig tot dertig centimeter.
Na de operatie wordt het weefsel dat weggenomen is, opgestuurd voor verder onderzoek.
Na de operatie
Uitslaapkamer
Na de operatie gaat u eerst naar de uitslaapkamer (recovery). U wordt naar de verpleegafdeling gebracht als u goed wakker bent, niet misselijk bent en niet te veel pijn heeft. Op de afdeling controleert de verpleegkundige regelmatig uw hartslag en uw bloeddruk.
Infuus
U krijgt een infuus in uw arm waardoor u vocht en eventueel medicijnen toegediend krijgt. Na de operatie krijgt u eerst wat water te drinken. Daarna kunt u geleidelijk aan weer normaal eten. Zodra u weer normaal kunt eten en drinken, is het infuus niet meer nodig.
Blaaskatheter
Tijdens de operatie krijgt u een blaaskatheter om uw urine af te voeren. U hoeft dan niet zelf naar het toilet als u moet plassen. De uroloog overlegt met u wanneer de blaaskatheter verwijderd kan worden.
Wonddrain
Eventueel krijgt u een wonddrain om overtollig wondvocht af te laten vloeien. De uroloog vertelt u hier meer over.
Pijn of misselijk
Als u na de operatie pijn heeft of misselijk bent, meldt u dit dan bij de verpleegkundige. Hij/zij kan u eventueel medicijnen geven.
Naar huis
Zodra u weer voldoende hersteld bent en de pijn onder controle is, mag u weer naar huis. De meeste mensen verblijven twee tot zeven dagen in het ziekenhuis. De exacte opnameduur is afhankelijk van de soort operatie die u heeft ondergaan. De opnameduur na een kijkoperatie is vaak korter dan na een open operatie.
Drinken
Het is belangrijk dat u thuis 2 tot 2,5 liter drinkt per dag. Voldoende drinken helpt om uw nier en blaas te spoelen na de operatie. Dit is goed voor het herstel.
Rust
Uw lichaam heeft tijd nodig om te herstellen na de operatie. U mag de eerste zes weken na de operatie niet werken, tillen of andere zware lichamelijke inspanningen uitvoeren. Het is belangrijk om goed naar uw eigen lichaam te luisteren. De arts overlegt met u wanneer het verstandig is om uw werk weer op te pakken.
Operatiewond
Probeer de operatiewond droog te houden. U mag na de operatie wel weer douchen. De eerste twee weken na de operatie mag u niet zwemmen of in bad. De wond moet eerst geheeld zijn.
Naar huis met een blaaskatheter
Als tijdens de operatie ook uw urineleider is verwijderd, dan gaat u naar huis met een blaaskatheter. Deze katheter krijgt u zodat uw blaas kan herstellen van de operatie. De uroloog bespreekt met u wanneer de blaaskatheter verwijderd kan worden.
Controleafspraak
Ongeveer twee weken na de ingreep heeft u een controleafspraak op de polikliniek Urologie. Tijdens deze afspraak krijgt u de uitslag van het onderzoek van het verwijderde
weefsel. Afhankelijk van de resultaten bespreekt de arts met u of vervolgonderzoek en/of behandeling nodig is. Tijdens deze afspraak worden eventuele hechtingen verwijderd.
Risico's en complicaties
Bij iedere operatie kunnen complicaties optreden. Bijvoorbeeld een wondinfectie, nabloeding of trombose.
Neemt u contact op bij de volgende klachten:
- als u koorts (boven 38,5 °C) krijgt;
- als de pijn verergert en met paracetamol niet te verhelpen is;
- als de wond rood is, zwelt of warm aanvoelt.
Als deze klachten optreden wanneer u weer thuis bent, kunt u contact opnemen met uw huisarts. Buiten kantoortijden en in het weekend kunt u bellen met de huisartsenpost.
Vragen
Heeft u na het lezen van deze folder nog vragen? De uroloog of verpleegkundige bespreekt ze graag met u tijdens één van uw afspraken. Het kan handig zijn uw vragen van tevoren op papier te zetten. U kunt uw vragen ook telefonisch stellen op werkdagen tussen 8.30 en 16.30 uur. De polikliniek Urologie is bereikbaar via (0314) 32 95 72.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



