Algemeen
Een schaamlipcorrectie (labiumcorrectie) is een operatieve ingreep waarbij een deel van de kleine schaamlippen (labia minora) wordt verwijderd. Deze ingreep wordt gedaan als u klachten heeft die komen door de grootte van de schaamlippen. De ingreep wordt ook gedaan als er verschil in grootte is tussen beide schaamlippen, als gevolg van een ongeval of een bevalling.
Beperkingen
Als het alleen om cosmetische redenen gaat, doet de gynaecoloog deze ingreep niet. Een operatie van de schaamlippen wordt pas vanaf een leeftijd van 18 jaar gedaan. Tot die leeftijd kunnen de schaamlippen namelijk nog groeien.
Beslissing tot de ingreep
De beslissing om deze ingreep te laten doen, moet een keuze zijn waar u goed over heeft nagedacht. De schaamlippen zijn een erg gevoelig lichaamsdeel en ze spelen een belangrijke rol in de seksualiteit.
Een schaamlipcorrectie kan de klachten die u ervaart waarschijnlijk verhelpen. Wel bestaat het risico dat er na de operatie een infectie of een nabloeding optreedt, waardoor het effect van de operatie niet optimaal is. Het is belangrijk dat u zich hiervan bewust bent en dat u deze zaken tegen elkaar afweegt. De gynaecoloog heeft hierover een gesprek met u. Soms verwijst hij/zij u door naar een psycholoog of seksuoloog. Bijvoorbeeld als het vermoeden bestaat dat u te hoge verwachtingen heeft van het resultaat van de ingreep.
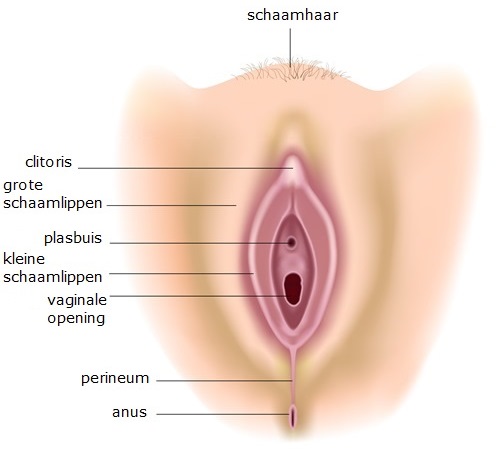
De vagina
Direct op het schaambeen ligt de venusheuvel (mons veneris). Daaronder ligt de vulva. Dit is de huid rond de vagina. De vulva bestaat uit de grote (buitenste) schaamlippen, de kleine (binnenste) schaamlippen en de clitoris. De grote schaamlippen (labia majora) zijn behaard, de kleine schaamlippen (labia minora) zijn onbehaard.
De naamgeving van de schaamlippen is bedrieglijk. Want de kleine schaamlippen zijn groter dan grote schaamlippen. De kleine schaamlippen steken meestal meer naar buiten dan de grote schaamlippen.
Aan de bovenzijde van de kleine schaamlippen bevindt zich de clitoris. De clitoris is voor deel bedekt door de clitorisvoorhuid (capuchon), een onderdeel van de kleine schaamlippen. Tussen de kleine schaamlippen bevindt zich de toegang tot de vagina. Dit heet het vestibulum.
Mogelijke klachten
Een kleine schaamlip die groot is, kan verschillende problemen geven, zoals:
- pijn en irritatie
- problemen bij het vrijen
- ongemak bij fietsen, lopen of zitten
De grootte van de schaamlippen en de klachten hoeven geen verband met elkaar te hebben. Er kunnen ook andere oorzaken van de klachten zijn. Daarom is het belangrijk dat de gynaecoloog vaststelt of uw klachten kunnen komen door de omvang van uw kleine schaamlippen.
De ingreep
De ingreep wordt gedaan door de gynaecoloog en vindt plaats op de operatiekamer. In overleg met de anesthesioloog krijgt u een algehele verdoving (narcose) of een regionale verdoving door middel van een ruggenprik. In het Slingeland Ziekenhuis is dat meestal een algehele verdoving.
Kort voor de operatie bespreekt de gynaecoloog nog een keer met u wat hij/zij gaat doen. De linker en rechter kleine schaamlip zijn vrijwel nooit gelijk van vorm en grootte. Na de operatie kan er een verschil van vorm zijn tussen de linker en rechter kleine schaamlip. Dit komt onder meer door de manier waarop het geopereerde gebied geneest.
Na het inkorten van de schaamlippen wordt de wondrand gehecht, zodat deze mooi kan genezen en er geen bloedverlies meer is. De kleine bloedvaten worden vaak dichtgeschroeid met een elektrische pincet.
Meestal kunt u na de ingreep dezelfde dag weer naar huis.
Na de operatie
Wees erop voorbereid dat u pijn en ongemak heeft na de operatie. In de eerste 24 uur na de ingreep kan een nabloeding ontstaan. Om deze bloeding te stelpen, is soms een nieuwe ingreep nodig. Er worden dan opnieuw hechtingen aangebracht of bloedvaatjes in het wondgebied worden dichtgeschroeid.
In de eerste twee weken na de ingreep zijn de ingekorte schaamlippen opgezwollen en pijnlijk. Doorgaans is het onprettig om een broek te dragen, lang te zitten of te fietsen.
Contact opnemen
Neem direct contact op met uw huisarts bij:
- een nabloeding;
- temperatuursverhoging boven de 38,5 °C (kan duiden op een ontsteking) en pusachtige afscheiding uit het wondgebied.
Buiten kantoortijden kunt u bellen met de huisartsenpost.
Controle
Een week na de ingreep komt u voor controle terug bij uw gynaecoloog.
Adviezen
In de eerste weken na de operatie gelden deze adviezen:
- niet zwemmen
- niet in bad liggen
- niet vrijen
- niet fietsen
- bij voorkeur geen maandverband dragen, omdat dit kan vastplakken aan de wondranden en deze dan kunnen opengaan als het verband wordt verwijderd. Een tampon inbrengen mag, maar zal de eerste twee weken moeizaam gaan.
Na twee à drie weken is de wond meestal genezen. U kunt dan alles weer doen.
Resultaat van de ingreep
De ingreep heeft als doel dat:
- u geen klachten meer heeft;
- de schaamlippen geen pijn meer doen.
Houd er rekening mee dat het uiterlijke resultaat kan tegenvallen. Misschien ziet het er niet zo mooi uit als u had gehoopt. Dat kan zeker het geval zijn als er na de operatie een ontsteking was of als de genezing moeizaam verliep.
Vergoeding zorgverzekeraar
De operatie wordt meestal niet vergoed door de zorgverzekeraar. Informeer van tevoren bij uw zorgverzekeraar of uw operatie wordt vergoed.
Vragen
Heeft u vóór de operatie nog vragen, dan kunt deze altijd bespreken met uw gynaecoloog. De polikliniek Gynaecologie is te bereiken via telefoonnummer (0314) 32 93 33.
Uw privacy en onze geheimhouding
Om u de beste zorg te kunnen geven, hebben wij gegevens van u nodig. Deze gegevens leggen wij digitaal vast en beveiligen wij goed. Wij gaan zorgvuldig om met deze gegevens en houden ons aan de wet- en regelgeving. Dit betekent onder andere dat al onze medewerkers een geheimhoudingsplicht hebben en u als patiënt recht heeft op privacy. Uitgebreide informatie over uw privacy, rechten en plichten vindt u in de folder ‘
Uw rechten en plichten als patiënt’. Deze folder kunt u raadplegen op
folders.slingeland.nl.



