7. Radicale prostatectomie*
7.1 Inleiding
Een radicale prostatectomie is een operatie waarbij de prostaat en de zaadblaasjes worden verwijderd. Het doel van de operatie is u te genezen van prostaatkanker. Soms worden tijdens dezelfde operatie de lymfeklieren in het bekken verwijderd. Dit is afhankelijk van het stadium van de prostaatkanker en de kans op uitzaaiingen in de lymfeklieren.
7.2 Operatiemethode
De operatie kan ‘open’, laparoscopisch of laparoscopisch met behulp van een robot worden uitgevoerd. De ‘open’ operatie en de laparoscopische operatie worden vanwege de vele voordelen en de goede resultaten met de Da Vinci robot niet meer aangeboden in het Slingeland Ziekenhuis.
De operatie wordt dus laparoscopisch met de Da Vinci robot uitgevoerd in het Rijnstate in Arnhem. De voor- en nazorg vinden dan weer plaats in het Slingeland Ziekenhuis. Meer informatie over deze samenwerking vindt u op
www.artz.nl. 7.2.1 De Da Vinci operatierobot
De Da Vinci operatierobot is een apparaat met vier mechanische armen die de camera en de laparoscopische instrumenten aansturen. De robot wordt op afstand bediend door de uroloog. De uroloog ziet het operatiegebied driedimensionaal in beeld. Dit beeld kan 10 tot 20 keer worden vergroot. De robot filtert de kleine trillingen van de hand van de uroloog weg en vertaalt de bewegingen zeer precies. Hierdoor kan zeer nauwkeurig worden gewerkt en wordt het omliggende weefsel zoveel mogelijk gespaard.
Om een indruk te krijgen over hoe de operatie verloopt, kunt u op de deze pagina terecht voor meer informatie en een filmpje:
https://urologie.slingeland.nl/verwijdering-van-de-prostaat
7.2.2 Voordelen van deze operatiemethode
Bij de laparoscopische operatie verliest een patiënt gemiddeld minder bloed als bij een ‘open’ operatie. Door de kleine sneetjes hebben patiënten na de ingreep ook minder pijn en kleinere littekens. Daardoor herstelt u sneller en heeft u minder kans op (blijvende) erectiestoornissen en urineverlies.
7.3 Voorbereiding op de operatie
7.3.1 Het Opnameplein
Indien u in overleg met uw uroloog besloten heeft tot een operatie, worden uw gegevens doorgestuurd naar de polikliniek Urologie van het Rijnstate Ziekenhuis.
U ontvangt van hen vervolgens binnen twee weken een schriftelijke oproep voor een afspraak bij het Opnameplein in het Rijnstate Ziekenhuis. Alle noodzakelijke afspraken worden op deze dag gepland.
Tijdens het bezoek aan het Opnameplein brengt een gastvrouw/gastheer u naar verschillende zorgverleners voor een gesprek en/of onderzoek:
- De anesthesioloog bespreekt met u op welke wijze u wordt verdoofd tijdens de operatie en luistert naar uw hart en longen. De anesthesioloog schat in welke risico’s er voor u aan de behandeling en de verdoving zijn verbonden en hoe deze risico’s kunnen worden beperkt. Mogelijk krijgt u aanvullend onderzoek zoals bloedonderzoek, een hartfilmpje (ECG), röntgenonderzoek of krijgt u een afspraak bij bijvoorbeeld een internist of cardioloog. Ook hoort u van de anesthesioloog welke medicijnen u op de dag van de operatie nog mag innemen en met welke medicijnen u (tijdelijk) moet stoppen.
- Een apothekersassistent neemt uw medicijngebruik met u door.
- De opnameverpleegkundige neemt uw gegevens met u door en geeft aanvullende informatie over de opname en de afdeling.
- Eén van de urologen uit het Rijnstate maakt kennis met u en controleert uw gegevens. U bent na de ingreep namelijk nog één nacht in het Rijnstate. De urologen in het Rijnstate zijn in die periode verantwoordelijk voor u.
7.3.2 Bekkenfysiotherapie
Voor het ophouden van urine maar ook bij het plassen, gebruikt u behalve de sluitspier (kringspieren) ook uw bekkenbodemspieren. De sluitspier bevindt zich op de plek waar de plasbuis door de bekkenbodem gaat, onder de prostaat (zie afbeelding 2).
Het kan zijn dat de prostaat ‘helpt’ bij het ophouden van de plas. Tijdens de operatie wordt de prostaat verwijderd (zie afbeelding 3). Daardoor kan het (tijdelijk) moeilijker zijn om uw plas op te houden. Met bekkenfysiotherapie kunt u de bekkenbodemspieren trainen zodat u sneller controle heeft over uw sluitspier en blaas.
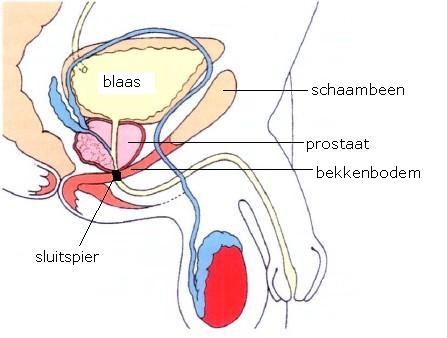 Afbeelding 2: situatie voor de operatie (bron: Prostaatboek 2020, MacChain)
Afbeelding 2: situatie voor de operatie (bron: Prostaatboek 2020, MacChain)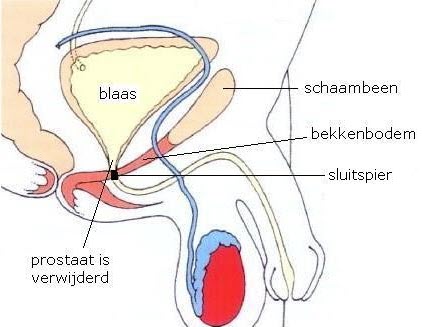 Afbeelding 3: situatie na de operatie (bron: Prostaatboek 2020, MacChain)
Afbeelding 3: situatie na de operatie (bron: Prostaatboek 2020, MacChain)U krijgt al vóór de operatie een afspraak bij een gespecialiseerd bekken-fysiotherapeut in het Slingeland Ziekenhuis om uw bekkenbodemspieren te trainen. Hij/zij onderzoekt tijdens deze eerste afspraak de werking van uw bekkenbodemspieren. Ook legt de fysiotherapeut uit hoe u uw bekkenbodem-spieren kunt aanspannen en vervolgens kunt ontspannen. Het aanspannen van deze spieren is belangrijk om uw plas goed op te kunnen houden, en het ontspannen is juist belangrijk om goed leeg te kunnen plassen.
U krijgt een persoonlijk oefenprogramma mee om de bekkenbodemspieren te trainen zodat u na de operatie weet hoe u deze spieren kunt gebruiken. Ook krijgt u uitleg over de juiste manier van plassen. Zo kunt u hiermee al vóór de operatie vertrouwd raken.
7.4 Opname
U wordt op de dag van de operatie opgenomen. Een verpleegkundige van de afdeling bereidt u voor op de operatie. Voor de operatie moet u nuchter zijn. Houdt u zich aan de voorschriften van de anesthesioloog. Hij heeft verteld welke medicijnen u wel en welke u niet mag gebruiken.
7.5 De operatie
Eerst brengt de uroloog via kleine sneetjes zes holle buisjes in de buikholte. Vervolgens wordt de buikholte opgeblazen met koolzuurgas zodat er ruimte ontstaat om te opereren. Kort na de operatie kan er schouderpijn ontstaan door het ingeblazen koolzuurgas. Daarna worden de laparoscopische instrumenten door de buisjes in de buik gebracht en aangesloten op de robot. De uroloog neemt vervolgens plaats achter het bedieningspaneel (de zogenaamde ‘console’) van waaruit hij de robot bedient.
Tijdens de operatie wordt de prostaat in zijn geheel verwijderd. Ook het stukje van de plasbuis dat door de prostaat heen loopt en de zaadblaasjes worden verwijderd. Dit is noodzakelijk omdat deze in nauwe relatie staan met de prostaat en de tumor hierin kan zijn doorgegroeid. De uroloog maakt een nieuwe verbinding tussen het overgebleven deel van de plasbuis en de blaas (zie afbeelding 3). Soms is het nodig dat ook uw lymfeklieren rondom de prostaat worden verwijderd. De uroloog heeft dit dan met u besproken. Het verwijderen van de lymfeklieren gebeurt in dat geval tijdens dezelfde operatie.
De operatie duurt ongeveer 2 tot 4 uur, afhankelijk van de bevindingen tijdens de ingreep en de noodzaak om ook de lymfeklieren te verwijderen
7.6 Na de operatie
7.6.1 Wonddrain en infuus
Voorafgaand aan de operatie is bij u een infuus ingebracht waardoor tijdens de operatie vocht kan worden toegediend. Ook bent u de eerste uren na de ingreep vaak nog suf en misschien een beetje misselijk. Daardoor lukt het vaak niet om zelf te drinken. Het infuus wordt verwijderd zodra u in staat bent weer zelf te drinken.
Tijdens de operatie wordt soms een wonddrain achtergelaten om overtollig wondvocht af te voeren. Ook dient het als extra controle op een eventuele lekkage van de nieuwe verbinding van de blaas met de plasbuis (de ‘anastomose’). Deze wonddrain kan meestal de dag na de ingreep worden verwijderd, tenzij het erop lijkt dat er sprake is van lekkage.
7.6.2 Katheter
Tijdens de operatie heeft de uroloog een katheter achtergelaten in de plasbuis/blaas. Deze katheter zorgt ervoor dat de urine uit de blaas wordt afgevoerd, zodat de nieuwe verbinding rust krijgt om te genezen. De katheter blijft drie tot vijf dagen zitten. Wanneer er echter verdenking bestaat op lekkage, kan het nodig zijn om de katheter langer te laten zitten. In dat geval wordt na enkele weken eerst een controle röntgenfoto gemaakt. De katheter wordt dan pas verwijderd zodra de anastomose genezen lijkt te zijn.
U kunt enigszins last hebben van de katheter. Soms lekt er urine langs uw katheter. Dit is lastig, maar wel normaal. Het lekken komt doordat uw blaas de katheter kwijt wil. De blaas gaat dan af en toe flink samenspannen (blaaskrampen). Een brandend gevoel bij het uiteinde van de penis en een beetje afscheiding horen ook bij de irritatie van de katheter. Soms komt er ook bloed in de urinezak, zeker als u steeds meer activiteiten onderneemt. Ook dat is normaal. U hoeft zich hierover geen zorgen te maken. Wij adviseren u om uw voorhuid terug te trekken tijdens het dagelijks douchen en de katheter goed te reinigen met de douchekop.
3 tot 5 dagen na de operatie mag u de katheter thuis in de ochtend zelf verwijderen. Bij ontslag uit het Rijnstate Ziekenhuis krijgt u een afsprakenkaartje met de datum waarop de katheter verwijderd mag worden. Op dit kaartje staat ook een QR-code met een link naar een video met instructies over hoe u de katheter verwijdert.
Om de urineproductie goed op gang te brengen, raden wij u aan op de dag dat u de katheter verwijdert 1,5 tot 2 liter per 24 uur te drinken. Probeert u de plas even op te houden en pas bij sterke aandrang te plassen. Ga zitten bij het plassen, neem de tijd en probeer niet te persen.
Neem contact op met de polikliniek Urologie van het Slingeland Ziekenhuis als:
- u problemen ervaart bij het verwijderen van de katheter;
- de plas 4 uur na het verwijderen van de katheter niet op gang komt.
De polikliniek Urologie van het Slingeland Ziekenhuis is bereikbaar op het telefoonnummer: (0314) 32 95 72.
Bij ontslag uit Rijnstate Ziekenhuis krijgt u incontinentiemateriaal mee naar huis. Dit is een startpakket voor de eerste dagen. In dit pakket vindt u ook informatie over het bestellen van extra verband. De continentieverpleegkundige belt u binnen één week na het verwijderen van de katheter om te bespreken hoe het gaat en of het incontinentiemateriaal toereikend is.
7.6.3 Lymfeoedeem
Als bij u lymfeklieren zijn verwijderd, kan lymfevocht zich ophopen. Daardoor kunnen uw onderbuik, benen, scrotum (balzak) en penis flink zwellen. Dit wordt lymfeoedeem genoemd en is bijna altijd tijdelijk.
7.6.4 Naar huis
Als de operatie zonder complicaties is verlopen, mag u na één nacht naar huis. Dit betekent dat u met katheter naar huis gaat. Op de afdeling krijgt u een katheterpakket met beenzakken en nachtzakken uitgereikt. De afdelingsverpleegkundige geeft u uitleg over het gebruik ervan.
Indien bij u zowel de prostaat als de lymfeklieren worden verwijderd en:
- u bent ouder dan 75 jaar, of;
- u heeft een BMI van meer dan 35, of;
- u heeft in het verleden trombose of een embolie gehad;
dan start u in overleg met de arts 4 weken met bloedverdunners (tenzij u antistollingsmedicijnen gebruikt).
U krijgt hiervoor vaak:
- Rivaroxaban 10mg tablet, 1x daags of
- Apixaban 2,5mg tablet, 1x daags.
Om problemen met de ontlasting te voorkomen, krijgt u een recept mee voor een middel om de ontlasting soepel te houden.
De wondjes zijn gehecht met oplosbaar hechtmateriaal. De meeste hechtingen vallen in principe vanzelf uit na ongeveer 10 dagen. Thuis hoeft u de wondjes niet te verbinden. U mag dagelijks douchen. We adviseren de wondjes aan de lucht te laten drogen.
Vragen/problemen
Als u vragen heeft of als er problemen zijn als u weer thuis bent, kunt u tot aan uw eerste controleafspraak contact opnemen met Rijnstate. Vanaf de dag dat u zelf de katheter verwijdert, neemt u bij vragen of problemen contact op met het Slingeland Ziekenhuis. Dat kan op werkdagen van 08.30 tot 16.30 uur met de polikliniek Urologie. In dringende gevallen kunt u buiten kantoortijden en in het weekend contact opnemen met de dienstdoende arts via (0314) 32 99 11.
7.7 Complicaties/risico’s
Zoals bij iedere operatie, kunt u ook bij de radicale prostatectomie te maken krijgen met complicaties zoals bloedverlies of infecties. Daarnaast zijn er een aantal complicaties/risico’s die specifiek bij deze operatie kunnen voorkomen.
7.7.1 Incontinentie
Tijdens de operatie wordt de plasbuis doorgesneden, vlak onder de prostaat, net boven de sluitspier. Er wordt een nieuwe verbinding gemaakt. Na het verwijderen van de katheter zal de sluitspier de urine moeten ophouden, ondersteund door de bekkenbodemspieren. Het kan daarom zijn dat u (tijdelijk) last heeft van urineverlies. De bekkenfysiotherapeut begeleidt u hierbij (zie ook hoofdstuk 7.10).
7.7.2 Erectiestoornissen
De zenuwen die van belang zijn voor het verkrijgen van een erectie zijn nauw verbonden met de prostaat. Deze sluier van kleine zenuwen bevindt zich aan twee kanten buiten het kapsel van de prostaat. Als de tumor beperkt lijkt te zijn tot de prostaat, wordt in principe een ‘zenuwsparende’ operatie verricht. Of dit bij u mogelijk is, is naast de uitgebreidheid van de tumor, ook afhankelijk van andere factoren zoals de grootte van de prostaat, littekenvorming door eerdere ingrepen aan de prostaat en in het verleden doorgemaakte ontstekingen.
Er is een kans dat u na de operatie (al dan niet tijdelijk) moeite heeft met het krijgen van erecties. Voor een deel heeft dit te maken met de operatie. Het wondgebied kan nog gevoelig zijn. Maar ook kan het hebben van kanker van invloed zijn op de zin in vrijen en daarmee de mogelijkheid om een erectie te krijgen. Het orgasmegevoel verliest u echter niet. Na uw operatie komt er geen vocht meer vrij tijdens het orgasme. De prostaat, die het vocht aanmaakt, is immers verwijderd. Er ontstaat een droog orgasme: u komt klaar met alle bijbehorende gevoelens, maar zonder zaadlozing. De uroloog of oncologieverpleegkundige bespreekt met u de verschillende mogelijkheden om het erectieprobleem te behandelen. Ook kan hij/zij u verwijzen naar de seksuoloog.
7.8 Nazorg thuis
7.8.1 Thuiszorg
Als u hulp nodig denkt te hebben als u weer thuis bent, dan kunt u dit voordat u naar huis gaat bij de verpleegkundige van de afdeling aangeven. Hij/zij kan u eventueel helpen bij het in gang zetten van thuiszorg.
7.8.2 Leefregels na de operatie
De volgende leefregels zijn van belang voor een goed herstel:
- Drink voldoende; ongeveer 2 á 2,5 liter per etmaal. Het is goed mogelijk dat u af en toe nog wat bloed of bloedstolseltjes uitplast, tot een week of zes na de operatie. Als u veel drinkt, spoelt u de blaas vanzelf schoon.
- Na het verwijderen van de katheter mag u geleidelijk gaan proberen om het plassen wat uit te stellen. Dat is van belang om de blaascapaciteit weer wat te vergroten. Geeft u dus niet te snel toe aan de eerste aandrang.
- Als u gaat plassen is het van belang dat u hiervoor rustig de tijd neemt, gaat zitten en vooral niet probeert te persen.
- De eerste zes weken na de operatie mag u uw bekkenbodemspieren niet te zwaar trainen. Wel kunt u proberen bij activiteiten waarbij u urine verliest (zoals opstaan uit de stoel, bukken, hoesten en niezen), uw bekkenbodemspieren aan te spannen (zie hoofdstuk 7.10).
- De eerste tijd na de operatie kunt u problemen hebben met de ontlasting. Dat komt omdat de prostaat precies aan de voorzijde van de endeldarm lag en dit gebied dus nog wat gezwollen en geïrriteerd is. Uit voorzorg krijgt u bij ontslag uit het ziekenhuis een recept mee voor een middel dat de ontlasting soepel houdt. U kunt zelf zorgen voor een goede en regelmatige stoelgang door voldoende te drinken en eventueel gebruik te maken van laxerende vruchten, zoals kiwi’s en peren. Zorgt u in ieder geval dat de ontlasting zo soepel is dat u daarvoor niet hoeft te persen. (zie ook 7.10)
- U mag de eerste zes weken na de operatie niet (brom)fietsen, motorrijden en zware (huishoudelijke) taken verrichten. Na deze periode kunt u rustig aan deze taken weer oppakken. Luister goed naar wat uw lichaam aangeeft.
- Het is de eerste twee weken na de operatie niet verstandig om auto te rijden. Vraag bij uw verzekering na of u de eerste weken na de operatie wel verzekerd bent.
- Probeer weer in uw dagelijks ritme en bezigheden te komen. U mag rustig aan uw activiteiten weer oppakken, mits u de zware taken maar even laat liggen. Wandel bijvoorbeeld dagelijks een stukje in de omgeving.
- Als u zwemt, mag u dit weer gaan doen zodra de wond genezen is. Meestal is dit na twee weken. Bespreekt u dit tijdens de eerste controleafspraak.
- Na de operatie kunt u enkele weken tot maanden vermoeidheidsklachten hebben. Het kan een half jaar duren voordat u uw conditie van voor de operatie terug heeft.
7.9 Controleafspraken
7.9.1 Eerste controleafspraak
De oncologieverpleegkundige of verpleegkundig specialist belt u de dag na het verwijderen van de katheter om te bespreken hoe het gaat.
7.9.2 Tweede controleafspraak
Ongeveer tien dagen na de operatie heeft u een afspraak bij de uroloog op de polikliniek. De uroloog bespreekt de uitslag van het weefselonderzoek met u. Wij raden u daarom aan om iemand (partner, familielid en/of naaste) mee te nemen. Vaak is de oncologieverpleegkundige ook bij deze afspraak aanwezig.
7.9.3 Derde controleafspraak
Als er geen problemen zijn, heeft u drie maanden na de operatie een controleafspraak bij de uroloog. Uw bloed wordt onderzocht (onder andere op de PSA-waarde) en de uroloog vraagt hoe het met u gaat: bent u weer in staat uw dagelijks bezigheden op te pakken, bent u tevreden over het plassen, heeft u eventueel urineverlies onder controle, zijn er weer (spontane) erecties? Afhankelijk van eventuele klachten of problemen kan er een vervolgbehandeling of verwijzing plaatsvinden. Bij erectiestoornissen kan de uroloog u bijvoorbeeld medicijnen voorschrijven of verwijzen naar de seksuoloog.
7.9.4 Vervolgafspraken
Als het goed met u gaat, volgen de controleafspraken elkaar minder vaak op. Van 1 keer per 3 maanden, naar 1 keer per half jaar, naar 1 keer per jaar. Zo blijft u meestal 5 jaar onder controle. Meer informatie over de controles vindt u in hoofdstuk 13.
7.10 Bekkenfysiotherapie na een radicale prostatectomie
Enkele weken na de operatie heeft u weer een afspraak bij de bekken-fysiotherapeut. Zij bespreekt met u hoe het met u gaat. Als deze afspraak nog niet met u gemaakt is, kunt u zelf een afspraak maken met de bekkenfysiotherapeut.
Nadat de katheter is verwijderd, is het namelijk heel goed mogelijk dat u last heeft van urineverlies. Nu de katheter verwijderd is, kan de sluitspier zich pas weer sluiten en kan het ‘normale’ gevoel ook weer in de plasbuis terugkomen. Meestal is het urineverlies van korte duur. Het urineverlies kunt u verhelpen door de bekkenbodemspieren te trainen.
Voor de operatie heeft de bekkenfysiotherapeut u geleerd hoe u deze spieren aanspant. U kunt deze oefening na de operatie weer rustig oppakken, echter de eerste zes weken na de operatie mag u nog niet intensief trainen.
Nadat de katheter verwijderd is, kunt u bij aandrang om te plassen het volgende toepassen: span éérst uw bekkenbodemspieren aan, vóórdat u gaat staan. Bij iedere beweging of verandering van houding (zoals bij het opstaan), kunt u urine verliezen.
Ook bij hoesten, niezen, lachen, tillen en bukken kunt u urine verliezen omdat de druk op de blaas toeneemt. Probeer bij deze activiteiten uw plasbuis af te sluiten door de bekkenbodemspieren aan te spannen.
Door de bekkenbodemspieren regelmatig te trainen, de spieren op de juiste manier te gebruiken en de tips en adviezen op te volgen (zie 7.10.1), kunt u al binnen enkele weken verbetering opmerken. Na verloop van een dag, een paar weken of een paar maanden kunnen de meeste patiënten hun plas weer helemaal ophouden. Klachten kunnen tot een jaar na de ingreep nog afnemen. Indien u blijvend en hinderlijk urine verliest, wordt bekeken welke aanvullende mogelijkheden er voor u zijn.
7.10.1 Tips en adviezen bij het plassen en ontlasten
Juiste houding op het toilet Ook voor mannen geldt dat zij beter kunnen gaan zitten tijdens het plassen in plaats van staan. Als u op de juiste manier op het toilet zit, kunnen uw bekkenbodemspieren zich goed ontspannen, zodat u uw urine en ontlasting zo makkelijk en volledig mogelijk kwijtraakt.
Juiste houding bij het plassen U kunt het beste als volgt op het toilet gaan zitten:
- Ga goed op het midden van de bril zitten. Ga niet op het voorste puntje van de bril zitten of boven de bril hangen, dat maakt het plassen alleen maar moeilijker. De kans is groot dat u uw blaas dan niet goed leegt.
- Houd uw rug recht. De plasbuis bevindt zich dan in een verticale positie. Dit betekent dat de urine als het ware in een rechte lijn uit de blaas kan lopen. De blaas kan zo goed leeglopen.
- Zet uw voeten plat op de grond.
- Uw knieën en heupen maken een hoek van 90 graden. Als dit niet lukt, kunt u het beste een voetenbankje gebruiken.
- Laat uw kleding tot op de enkels zakken en plaats uw voeten en knieën iets uit elkaar.
 Afbeelding: juiste plashouding
Afbeelding: juiste plashouding
Afbeelding: onjuiste plashoudingen De techniek van het plassen Als u op de juiste manier plast, is de kans het grootst dat u uw blaas goed leegt. Dit voorkomt dat u vaker naar het toilet moet én het vermindert de kans op een blaasontsteking. De techniek is als volgt:
- Neem de tijd om te plassen. De blaas kunt u vergelijken met een bolle fles, gevuld met water. Als u een fles op zijn kop houdt, duurt het even voordat hij leeg is. Zo gaat het ook bij uw blaas.
- Ga rechtop zitten. Zet uw voeten plat op de grond, iets uit elkaar.
- Ontspan uw bekkenbodemspieren. De plasreflex begint met het ontspannen van de bekkenbodemspieren. U voelt uw buikspieren soms aanspannen, dit hoort bij de plasreflex.
- Pers niet mee. De blaas heeft tijd nodig om leeg te lopen. Het kan helpen om tijdens het plassen te fluiten, omdat het dan onmogelijk is om te persen.
- Plas in één keer uit, onderbreek uw plas dus niet. Wanneer u de plas een paar keer onderbreekt, is de blaas al zo ver leeg dat u geen aandrang meer voelt om te plassen. Als u hierdoor te vroeg stopt, kan er nog een restje urine in de blaas achterblijven.
- Denkt u dat uw blaas leeg is, kantel dan uw bekken een paar keer van voor naar achter. Bij sommige mensen komt er dan nog wat urine.
- Wanneer u klaar bent met plassen, trek dan even uw bekkenbodemspieren in om nadruppelen te voorkomen. In het begin moet u dat bewust doen, na een paar maanden is dit een automatisme geworden.
Juiste houding bij het ontlasten Door een goede houding aan te nemen op het toilet, kan de darm zich makkelijker legen. U kunt het beste als volgt op het toilet gaan zitten:
- Ga goed op het midden van de bril zitten. Ga niet op het voorste puntje van de bril zitten of boven de bril hangen, dat maakt het ontlasten alleen maar moeilijker. De kans is dan groot dat u uw darmen niet goed leegt.
- Houd uw rug bol. Het rectum en de anus bevinden zich dan in een verticale positie. Op deze manier leegt u uw darmen het beste.
- Zet uw voeten plat op de grond neer.
- Uw knieën en heupen maken een hoek van 90 graden. Als dit niet lukt, kunt u het beste een voetenbankje gebruiken.
- Laat uw kleding tot op de enkels zakken en plaats uw voeten en knieën iets uit elkaar.
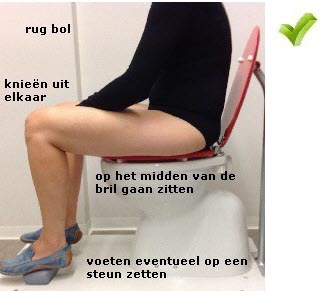
Afbeelding: juiste ontlasthouding voor mannen
Overige adviezen- Drink voldoende (2 tot 2,5 liter per dag).
- Plas regelmatig (5 tot 8 keer per dag).
- Plas niet extra vaak uit angst voor urineverlies. Het kan dan zijn dat u een ‘drangblaas’ ontwikkelt, waardoor u steeds vaker moet gaat plassen.
- U mag niet hard persen na de operatie omdat er dan druk ontstaat op het inwendige wondgebied. Eet daarom voldoende voedingsvezels voor een regelmatige stoelgang. De bekkenfysiotherapeut kan u een lijst meegeven, zodat u kunt controleren of u wel genoeg voedingsvezels per dag gebruikt.
Heeft u toch problemen met de ontlasting, geef dit dan aan bij de uroloog, verpleegkundige en/of bekkenfysiotherapeut. Heeft u vragen over de bekken-fysiotherapie, dan kunt u contact opnemen met onze bekkenfysiotherapeuten, telefoonnummer (0314) 32 93 83.








